定量CT对股骨头松质骨骨密度的测量
2019-08-12李现龙许乐洋范永前
李现龙 许乐洋 范永前
复旦大学附属华东医院骨科,上海 200040
髋部骨折通常是指股骨颈骨折及股骨粗隆间骨折,随着人口老龄化问题的加剧以及工伤事故和交通意外的增多,近年来髋部骨折的发生率在不断增加。双能X线吸收测量法(dual-energy X-ray absorptiometry,DXA)测量髋部面积骨密度(areal bone mineral density,aBMD)已被大家熟悉和应用。在大多数国家,通过DXA测量髋部区域的aBMD来协助诊断骨质疏松症,间接确定患者发生髋部脆性骨折的风险以及评估治疗骨质疏松的疗效已成为共识。但目前DXA在临床上的应用尚存在一定的局限性,使得DXA对骨质疏松性骨折患者以及受试者的股骨头BMD的测量结果并不理想。定量CT(quantitative computed tomography,QCT)是将CT机配合QCT专用体模,利用QCT专业分析软件对腰椎和髋关节骨密度进行测量的方法。QCT可以在CT重建后的任意感兴趣区域(region of interest,ROI)内进行三维测量,从而使股骨头体积骨密度(volumetric bone mineral density,vBMD)的测量成为可能。本研究将QCT测量脊柱vBMD的方法原理应用于测量股骨头内不同层面的松质骨vBMD,探讨该方法的可重复性以及进一步比较双侧股骨头松质骨相对应层面的vBMD是否存在差异性,以期为QCT测量股骨头不同层面松质骨vBMD的临床应用提供参考。
1 材料和方法
1.1 一般资料
该研究是回顾性研究。在本研究开始时,所有受试者的图像均提前获得。在2016年3月至2018年3月期间于我院进行髋部QCT检查的受试者中,排除有影响骨代谢的慢性疾病(如肾脏、甲状旁腺、肾上腺疾病及恶性肿瘤等)病史者及使用可影响骨代谢的药物(如糖皮质激素类、双膦酸盐类等)者。最终纳入受试者共330人,其中女性239人,男性91人,年龄53~99(77.5±10.4)岁。将其中股骨颈骨折以及因各种原因仅可获得一侧髋关节图像的患者归为A组,共149人,其中女性108人,男性41人,年龄53~97(80.6±9.9)岁;将剩余的可获得双侧髋关节清晰图像的患者归为B组,共181人,其中女性131人,男性50人,年龄53~99(74.9±10.2)岁。复旦大学附属华东医院伦理委员会已通过对本研究的审批,所有进行QCT检查的受试者均已知晓该研究内容并签署知情同意书。
1.2 仪器与方法
采用SIEMENS SOMATOM Definition Flash 64排CT机及Mindways公司(Mindways Software Inc. Austin,TX,USA)的5样本固体体模。扫描参数为管电压120 kV,管电流150 mAs,床高155.5 mm,SFOV 500 mm,层厚1 mm,标准算法重建。扫描范围为从髂嵴至股骨上段。扫描时受试者取仰卧位并双手上举抱头,将QCT标准体模放置于受试者髋关节下方,体模尽量贴紧受试者,体模中线与受试者体位中线重叠。
1.3 测量软件与方法
将CT原始图像从CT主机传输至QCT工作站进行文件的自动合成与测量,采用QCT Pro Version 4.2.3软件中的“Slice Range Pick”模块对CT定位片图像进行截取,图像的范围至少要包含股骨头至小粗隆之间的区域。采用QCT Pro软件中“3D Spine Exam Analysis”软件分析模块,测量原理同椎体骨密度测量原理。在CT横断面图像上浏览包含股骨头的层面,将含有绿色十字的定位框放置在待测一侧的股骨头中心位置。软件自动生成股骨近端横断面、矢状面和冠状面的重建图像,手动调整图像位置,使股骨颈长轴在横断面和冠状面上均与水平线平行,矢状面上黄色十字位于股骨头中心(图1A~C)。在“Rotation”设置步骤中,为了尽量减少位置选取所带来的差异,笔者设定上、中、下3层“Rotation”,它们均与股骨颈长轴平行,并且上、中、下3层分别靠近股骨颈上部皮质、经股骨颈中心、靠近股骨颈下部皮质(图1D)。进入设置ROI步骤,手动调整ROI的厚度为5 mm,在避免包含皮质骨的前提下,使得在冠状面上的上、中、下3层ROI分别靠近股骨颈上部皮质、经股骨颈中心、靠近股骨颈下部皮质,在横断面和矢状面上尽可能多的包含股骨头的松质骨(图2)。记录测量的上、中、下3个层面ROI的vBMD(mg/cm3)。
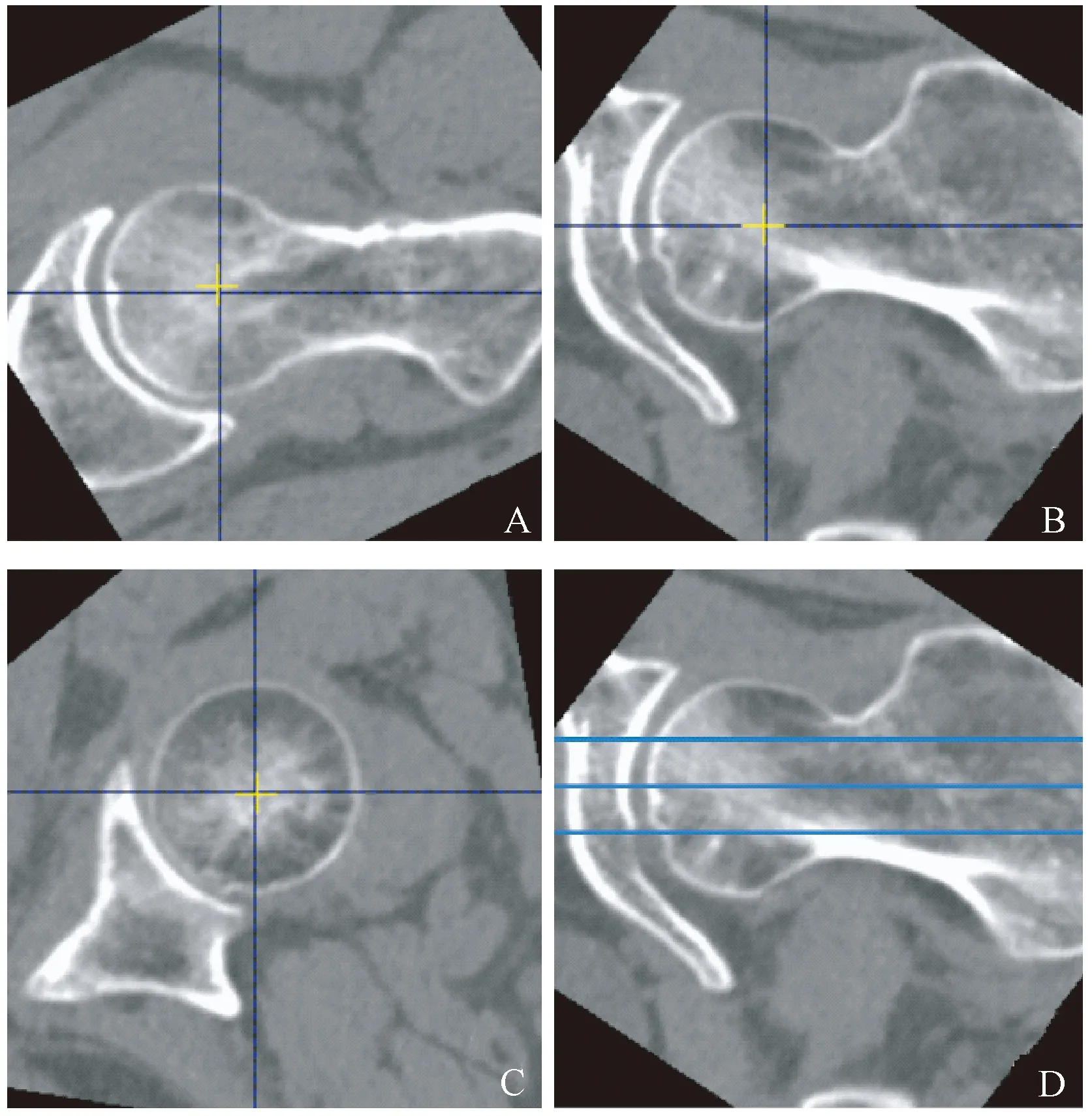
图1 QCT Pro软件“3D Spine Exam Analysis”软件分析模块中手动调整图像.A:横断面上股骨颈长轴与水平线平行;B:冠状面上股骨颈长轴与水平线平行;C:矢状面上十字位于股骨头中心;D:与股骨颈长轴平行的3个平面上确定上、中、下三层Rotation,使其分别靠近股骨颈上部皮质、经股骨颈中心、靠近股骨颈下部皮质。Fig.1 Manually adjusting the image in the QCT Pro software “3D Spine Exam Analysis” analytics module. A: The horizontal line is parallel to the long axis of the femoral neck on the axial plane; B: The horizontal line is parallel to the long axis of the femoral neck on the coronal plane; C: The yellow cross is located in the center of the femoral head on the sagittal plane; D: The upper, middle and lower layers of rotation are determined on 3 planes parallel to the long axis of the femoral neck, which are located close to the upper part of the femoral neck, the center of the femoral neck, and the lower part of the femoral neck.

图2 QCT Pro软件“3D Spine Exam Analysis”软件分析模块中手动调整ROI,使得ROI在冠状面上的上、中、下3个层面分别靠近股骨颈上部皮质、经股骨颈中心、靠近股骨颈下部皮质,在横断面和矢状面上尽可能多的包含股骨头的松质骨Fig.2 Manually adjusting the ROI position in the QCT Pro software “3D Spine Exam Analysis” analytics module. The ROIs are located at the upper, middle and lower layers of the coronal plane, respectively, near the upper part of the femoral neck, the center of the femoral neck, and the lower part of the femoral neck. Including as much of the cancellous bone of the femoral head as possible on the axial plane and sagittal plane.
QCT测量股骨头3个层面的松质骨vBMD的可重复性研究:由2名操作者在各自独立的条件下对A组患者单侧股骨头在不同时间进行2次测量,分别计算并记录平均值。
QCT测量同一患者的双侧股骨头相对应层面的松质骨vBMD的差异性研究。由2名操作者在各自独立的条件下对B组患者双侧股骨头进行测量,计算并记录平均值。
1.4 统计学处理
2 结果
2.1 QCT测量股骨头3个层面的松质骨vBMD的可重复性研究
两名操作者分别独立的测量A组患者的单侧股骨头上、中、下3个层面的股骨头松质骨vBMD值2次,计算并记录2次测量的平均值,结果见表1。(1)上层:两名操作者测量值分别为139.73(117.69,164.84) mg/cm3、138.69(114.70,165.12) mg/cm3;两名操作者对股骨头上层的测量结果差异无统计学意义(P>0.05)。(2)中层:两名操作者测量值分别为157.78(126.97,177.22) mg/cm3、155.76(124.26,175.67) mg/cm3;两名操作者对股骨头中层的测量结果差异无统计学意义(P=0.05)。(3)下层:两名操作者测量值分别为146.60(112.35,171.69) mg/cm3、141.44(111.20,167.70) mg/cm3;两名操作者对股骨头下层的的测量结果差异无统计学意义(P>0.05)。
2.2 QCT测量同一患者的双侧股骨头相对应层面的松质骨vBMD的差异性研究
两名操作者分别独立的测量B组患者的双侧股骨头上、中、下3个层面的股骨头骨松质的vBMD值,汇总数据后计算并记录测量的平均值,结果见表2。(1)上层:左、右两侧的vBMD分别为(167.72±47.96) mg/cm3、(169.03±47.88) mg/cm3,同一患者双侧的股骨头上层的松质骨vBMD的差异无统计学意义(P>0.05)。(2)中层:左、右两侧的vBMD分别为(182.37±48.39) mg/cm3、(177.25±50.79) mg/cm3,同一患者双侧的股骨头中层的松质骨vBMD的差异有统计学意义(P<0.05)。(3)下层:左、右两侧的vBMD分别为(171.49±49.07) mg/cm3、(162.14±51.22) mg/cm3,同一患者双侧的股骨头下层的松质骨vBMD的差异有统计学意义(P<0.05)。

表2 QCT测量同一患者的双侧股骨头骨松质的vBMD结果Table 2 Volumetric cancellous BMD results of bilateral femoral head in the same patient by QCT
3 讨论
随着社会老龄化问题的加剧,髋部骨折已经成为危害老年人生活质量及生命健康的重要危险因素。股骨颈骨折和股骨粗隆间骨折多数为低能量损伤,主要发生于骨质疏松的老年人。在过去的20年中,医学影像学作为一种非侵入性的方法,其发展使之已成为科研人员和临床医生日益重要的工具。
DXA是一种基于X线的技术,可以准确地测量特定部位(腰椎、髋部和前臂远端)的aBMD。但DXA在临床工作中的应用存在如下缺点:(1)用DXA测量髋部BMD时需要患者摆放特定的体位,髋关节骨折以及椎体骨折患者往往难以完成;(2)DXA是二维平面测量,测量结果为aBMD,其无法准确测量某一特定区域内的vBMD,并且很难分辨出那些由于退行性病变引起的aBMD增高的骨质疏松的患者;(3)由于髋臼与股骨头的重叠,使得目前髋关节DXA的ROI不包含股骨头(一般为股骨颈、股骨转子、股骨转子间和全髋关节)。
QCT是一种三维非投影技术,能够从CT图像数据中计算出诸如体积和密度等的特定参数,用于量化脊柱、股骨近端、前臂和胫骨的vBMD,是了解骨的数量及质量的强有力工具,并具有其他密度测量技术所不具备优点:(1)可以较好地区分皮质骨和松质骨;(2)ROI的松质骨含量受退行性变的影响小;(3)可以提供三维解剖结构和密度等信息。在理想情况下,QCT测量的vBMD结果的精确度误差为1.5%~3.0%,优于DXA[1-2]。相对于DXA的二维成像,QCT的三维成像是其主要优势,这一优势使得QCT能够对骨的特定位置的改变进行量化。QCT的扫描部位包括腰椎、髋部和胫骨。在QCT检查中,vBMD评估大多数是对松质骨的测量,因为松质骨的转换速度比皮质骨快得多(松质骨的骨代谢活性约为皮质骨的8倍),这对于监测疾病的发展和治疗后的变化更敏感[3-6]。与髋关节相比,脊柱的松质骨比例更大。因此,在《原发性骨质疏松症诊疗指南(2017)》中,推荐使用QCT测量椎体的vBMD来预测绝经后妇女椎体骨折风险以及骨质疏松药物疗效观察[7-8]。而股骨头也含有较大比例的松质骨,并且脆性骨折很少涉及股骨头,同时在治疗髋部骨折时使用的内固定物,其在股骨头中的位置、深度以及术后是否发生并发症等均与股骨头骨质的良好与否有关[9]。有研究显示,髋部骨折和非髋部骨折患者之间的松质骨BMD 的差异远高于二者之间皮质骨的差异,在骨质疏松骨量减少的情况下,增加骨小梁的强度可以改良骨的“结构性冗余”,从而提高发生骨折的阈值,说明松质骨对于预防骨折的重要性[10-11]。虽然皮质骨在髋部骨折中起到重要的作用,但是当股骨粗隆和股骨颈部的骨小梁强度不足以抵抗跌倒所带来的额外负荷时,骨皮质才参与其中,并且一旦皮质骨受累,在组织水平上皮质骨与松质骨对抵抗负荷所做的贡献是相同[12-13]。因此,对股骨头内的松质骨测量很有意义。目前,QCT是唯一能够对股骨头BMD进行评估的方法。然而因为目前软件条件限制,测量股骨头BMD的ROI多数为垂直于股骨颈长轴的平面(如QCT Pro软件中的“CTXA Hip Exam Analysis”软件分析模块),同时多数研究是对尸体的股骨头或离体的股骨头进行的,这些测量方式对临床的指导意义有限[14]。本研究创新性地应用QCT Pro软件中“3D Spine Exam Analysis”软件分析模块,将测量椎体骨密度的方法应用于测量股骨头中平行于股骨颈长轴的不同平面ROI的松质骨vBMD值。
在本研究中,2名操作者分别独立测量A组患者的单侧股骨头上、中、下3个层面的股骨头的松质骨vBMD。结果显示,2名操作者测量同一股骨头的相同位置的松质骨vBMD数值差异无统计学意义(上层:Z=-1.446,P>0.05;中层:t=1.978,P=0.05;下层:Z=-1.658,P>0.05),证明了将QCT Pro软件中“3D Spine Exam Analysis”软件分析模块应用在股骨头测量方面具有可重复性强的特点。虽然测量结果会因为ROI的手动放置而造成测量结果不稳定,但经过培训,不同操作者之间的测量差异无明显统计学意义,这为后续在体股骨头方面的研究提供了新的方法。
在对B组患者进行双侧股骨头相同位置的松质骨vBMD差异性的研究中,发现同一患者的两侧股骨头的上层vBMD差异无统计学意义(Z=-0.764,P>0.05),但两侧的股骨头的中层和下层vBMD差异有统计学意义(中层:Z=-3.787,P<0.05;下层:t=5.212,P<0.05),且两个层面的vBMD均为左侧大于右侧[左侧中层为(182.37±48.39) mg/cm3,右侧中层为(177.25±50.79) mg/cm3,左侧下层为(171.49±49.07) mg/cm3,右侧下层为(162.14±51.22) mg/cm3],出现该差异的原因尚不清楚,且报告双侧股骨近端骨密度存在差异的文献较少。Wu等[15]利用DXA对女性体操运动员双侧股骨近端骨密度的测量中发现,体操运动员的左侧股骨近端的aBMD高于右侧,且正式队员(训练时间为28 h/周)的双侧差异较替补队员(训练时间为12 h/周)的更明显,但运动员的两侧下肢肌力并未发现明显差异。研究者推测其原因可能是体操运动员使用左腿起跳,右腿着陆,这种作用力方式的不同导致了两侧股骨近端aBMD的差异。考虑到骨密度与加载于骨骼上的负荷有关,并且近年来越来越多的研究将肌肉与骨骼看作是紧密联系一个整体[16-18]。骨骼与肌肉在生长和运动的综合功能上深度整合,二者在器官、细胞和分子的层面上互相影响,肌-骨单位(bone-muscle unit)正是源于此[19-21]。Valentin等[22]在利用MRI对躯干肌肉的测量中就发现,在成人群体(45~60岁)中,左侧的竖脊肌和腹直肌均比右侧的体积大,但这种现象在年轻群体(18~25岁)中表现不明显。由此推测,人群存在优势侧,并且在日常生活中,人的身体两侧会因为姿势或运动等原因导致受力并不完全相同,这种长期的受力不均衡以及两侧肌肉含量不同可能是导致人的两侧股骨头的骨密度存在差异的原因,该问题有待未来进一步探讨。
本研究尚存在一定的局限性:(1)本研究考虑到股骨颈骨折患者因其股骨颈的移位,寻找股骨颈轴线的误差较大,故将股骨颈骨折的受试者纳入A组,仅测量未发生骨折一侧的股骨头的vBMD值。因此,将QCT Pro软件中“3D Spine Exam Analysis”软件分析模块应用于股骨颈骨折患者的骨折侧的可重复性尚未确定;(2)本次研究为回顾性研究,未收集到患者优势侧位置等信息,因此未能研究同一患者双侧股骨头vBMD差异的原因;(3)该测量方法目前为完全人工调整图像方位以及ROI位置,有待技术人员开发相应的程序进一步减少因手动调整所带来的误差。
综上,将QCT Pro软件中“3D Spine Exam Analysis”软件分析模块应用于测量股骨头骨密度的方法是一种可重复性高的且有较高临床价值的方法,理论上对于QCT可扫描到的骨头的松质骨均可以测其vBMD值,值得推广。同时,受试者双侧股骨头的vBMD存在差异的现象仍有待进一步的研究。
