后路手术治疗伴有硬脊膜骨化的颈椎后纵韧带骨化症的疗效观察
2019-07-30李海东张强华沈愉歆何守玉闵继康
李海东 张强华 沈愉歆 何守玉 闵继康*
颈椎后纵韧带骨化症(OPLL)是一种与遗传、环境、种族等多因素相关的疾病,在亚洲人群中的发病率为1.9%~4.3%[1],其是造成颈椎椎管狭窄、脊髓压迫的主要原因之一。前路直接减压是其主要的治疗手段,但也因神经损伤、脑脊液漏等并发症发生几率高而备受争议,有研究报道颈椎OPLL前路减压手术脑脊液漏发生率高达4.35%~32%[2-4]。颈椎OPLL中大约10%合并有硬膜骨化(dual ossification,DO),对于此类特殊的患者,因硬脊膜的骨化粘连,常规的切除减压手术较困难,而且产生脑脊液漏、神经损伤的几率明显增加[5],采用何种手术方式进行治疗存在争议,且相关报道较少。作者针对OPLL合并DO患者,探讨采用后路间接减压内固定术的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取本院从2015年1月至2017年10月间治疗的15例非孤立性后纵韧带骨化症同时合并伴硬脊膜骨化的患者。其中男8例,女7例;年龄53~72岁,平均(62.6±6.3)岁。脊髓压迫节段2~4个;OPLL分型:连续型7例,混合型8例。纳入标准:(1)≥2个节段的OPLL,同时合并存在DO,颈椎生理前凸存在,无明显后凸畸形;(2)所有患者均有OPLL所致脊髓受压的症状进行性加重,包括行走不稳、双手肌力下降、病理征以及大小便功能障碍等,经积极保守治疗后无效;(3)本项目获得医学伦理学相关部门同意,使患者了解并签署知情同意书;(4)术前及术后随访均有完整的临床和影像学资料。排除标准:颈椎外伤、颈椎畸形、颈椎感染、颈椎肿瘤、翻修手术以及合并心脑血管疾病及肝肾功能不全、精神疾病无法配合治疗者。
1.2 手术方法及术后处理 患者俯卧位取颈后路正中切口,向两侧逐层分离显露将椎旁肌剥离,显露双侧椎板,利用Margel法将侧块螺钉(其中C7为椎弓根螺钉)置入拟减压节段椎板两侧,并利用钉棒系统进行连接固定。然后采用气动磨钻或枪钳咬除做全椎板减压,并于双侧小关节处用碎骨块进行植骨融合,彻底止血后放置负压引流管,逐层严密缝合切口。术后患者常规使用颈托制动,抗生素24h内停用,密切观察引流液体情况,引流管常规放置1~2d。
1.3 观察指标 (1)神经功能评价:对所有患者术前及术后1周进行JOA和NDI评分。其中JOA满分17分,包括上肢及下肢功能计4分,有无身体感觉计6分,排尿情况及膀胱功能计3分。对患者的神经功能改善情况进行计算,神经功能改善率的计算方法为:(治疗后评分-治疗前评分)/(17-治疗前评分)×100%。如果改善率≥75%者,则视疗效为优,50%≤改善率<75%为良,<50%为中,改善率<25%为差。(2)影像学检查:所有患者术前及术后均常规行颈椎正侧位X线、三维重建CT及MRI等影像学检查。检查患者颈椎曲度、椎管占有率、骨化物分型、骨化物范围(节段)。
1.4 统计学方法 采用SPSS 17.0 统计软件。计量资料均以(x±s)表示,组间比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结果
15例患者均获得随访,随访时间3~6个月,无失访病例。本组人群手术时间125~235min,平均(161.4±18.2)min;术中出血量 245~660ml,平均(325.7±43.4)ml。
患者术前JOA评分为5~14分,平均(9.1±2.65)分;术后1周时为6~9分,平均(14.4±1.2)分,较术前明显改善(P<0.05)。其中术后神经功能改善为优8例,良5例,优良率达86.6%。患者术前NDI评分为 35~73分,平均(50.2±8.7)分;术后为11~22分,平均(15.8±5.3)分,差异有统计学意义(P<0.05)。患者术前颈椎曲度为(8.6±1.7)°,术后为(9.5±1.3)°,差异无统计学意义(P>0.05)。患者椎管占有率术前与术后无明显差异[(0.32±0.21)VS(0.41±0.23)]。术后随访过程中出现1例轴性疼痛患者,经口服药物、理疗等对症处理后好转,无C5神经根麻痹、脑脊液漏、血肿、后凸畸形等并发症出现。见图1、2。
3 讨论
硬脊膜是覆盖脊髓和神经根的一层厚的管状膜,其主要的功能是保护神经和脊髓免受硬膜外组织如骨化的后纵韧带等的侵袭。但是,当硬膜本身发生骨化,容易与后纵韧带发生粘连,不但增加手术难,且易对神经组织造成严重的危害。因此术前对后纵韧带骨化症患者进行仔细的评估,判断其是否合并DO显得尤其重要。目前尚无证据证明,OPLL的类型和DO类型存在相关性,但是连续型或混合型OPLL的患者更容易合并DO[5]。本资料也证实了此观点,所有患者均为非孤立性OPLL,其中连续型8例、混合型7例。
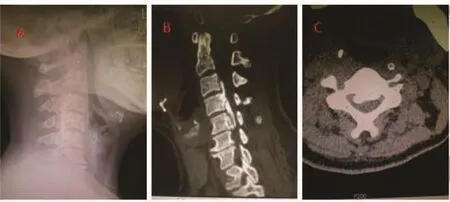
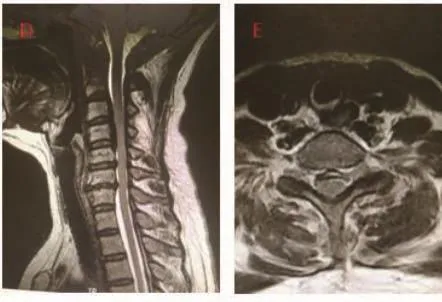
图1 OPLL合并DO患者术前影像学表现
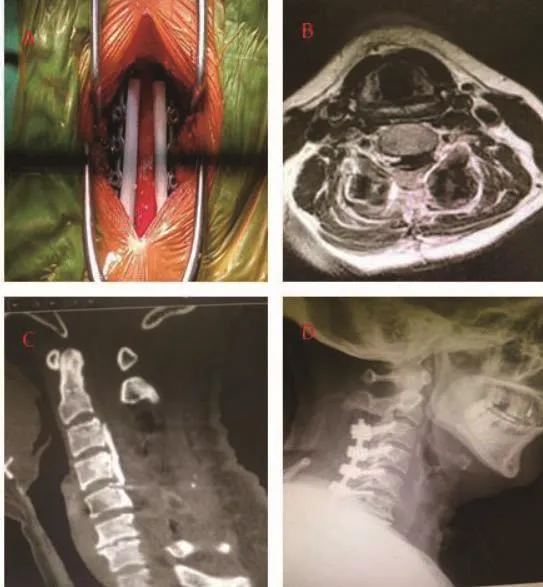
图2 OPLL合并DO患者术中及术后影像学表现
在合并存在DO的OPLL患者中,前路手术分离后纵韧带和硬膜的步骤将更加困难,易出现脑脊液漏和神经脊髓的损伤。因此有学者认为,针对连续型或混合型OPLL合并DO的患者,后路手术将是更好的选择[6]。但是也有学者采用前路手术的方法来治疗OPLL 合并 DO 的患者[7]。
本资料中所有患者均为连续型或混合型OPLL同时伴有DO的患者,考虑到前路直接减压手术风险大,脑脊液漏发生率高,均采用后路间接减压手术方式。后路椎板成形和椎板切除固定融合术是治疗OPLL的两种主要治疗手段。目前虽然两种术式对OPLL研究较多,但对OPLL合并DO这一特殊疾病缺乏关注。本资料中,作者考虑到患者的脊髓受压程度均较高,相比较单开门成形手术,椎板切除间接减压效果可能更好,且坚强固定融合能预防OPLL的进展,所以患者均采用椎板切除内固定融合手术方案。在手术过程中,常规使用气动磨钻进行椎板的开槽、减压,然后予以整块或分块行全椎板切除。术中并无脑脊液漏发生,术后神经功能改善效果好,只有一例出现轴性疼痛,考虑与椎板切除过多有关。在随访过程中无C5神经麻痹、内固定失败、血肿等情况发生,效果满意。
综上所述,对于连续型或混合型的后纵韧带骨化的患者,术者应仔细阅读三维CT,辨认是否同时存在DO。对于伴有DO的OPLL患者,后路椎板切除减压固定融合术是一种效果肯定、并发症少的治疗手段。
