小儿环状胰腺的超声诊断价值及漏误诊病例分析
2019-07-29孙真真
胡 蓉,王 丹,孙真真
(郑州大学附属儿童医院 郑州儿童医院超声医学科,河南 郑州 450000)
环状胰腺是新生儿先天性十二指肠梗阻的病因之一,是胰腺组织异常发育成环状或钳状包绕于十二指肠降部,当环状胰腺对肠管造成压迫时可导致十二指肠完全或不完全性梗阻。新生儿环状胰腺多在出生后1周内发病,主要表现为急性十二指肠梗阻[1]。本文回顾性分析我院2015—2017经彩色多普勒超声检查并经手术证实的31例环状胰腺患儿的临床资料及声像图特征,分析漏误诊原因,以期提高超声医师对该病的认识及诊断符合率。
1 资料与方法
1.1 一般资料 31例中,男19例,女12例;年龄1~45 d,其中早产儿20例。所有患儿在出生后即出现不同程度的顽固性呕吐,呕吐物为胃内容物,部分伴胆汁。
1.2 仪器与方法 使用Aloka F75超声诊断仪,高频线阵探头,频率5~12 MHz。检查时患儿保持安静,必要时需镇静。检查前空腹4 h,观察胃及十二指肠排空情况,后饮水或喂奶使胃腔充盈,胃肠减压患儿可经胃管注入适量温生理盐水充盈胃腔,检查后抽出。患儿取仰卧位,自贲门、胃体、幽门及十二指肠球部、降部、水平部至十二指肠升部,观察十二指肠走行及其与空肠曲关系,肠腔内情况,胰腺形态,肠系膜上动脉(SMA)与肠系膜上静脉(SMV)位置、走行,判断有无十二指肠梗阻及梗阻点,作出病因诊断。必要时患儿取右侧卧位,可更好地观察液体自胃体至幽门、十二指肠球部、降部及水平部的通过情况。
2 结果
31例中,超声诊断26例,符合率83.87%;2例误诊为十二指肠膜式狭窄,漏诊3例。29例(93.55%)胃及十二指肠降部扩张,其中,26例扩张的十二指肠远端内侧缘前后壁与胰头相延续,胰头形态异常,呈环状(图1)或钳状(半包绕)包绕十二指肠(图2),十二指肠周围可见胰腺组织,远端管腔变细。8例(25.81%)合并其他胃肠道畸形,其中2例合并十二指肠膜式狭窄,2例合并空肠闭锁,3例合并肠旋转不良,1例合并美克尔憩室。
3 讨论
环状胰腺是胰腺组织以环状包绕十二指肠第二段(降段)致使十二指肠梗阻的一种先天性畸形,狭窄部位多位于十二指肠降部乳头平面[2]。发病率占十二指肠梗阻的10%~30%[3]。根据包绕程度可分为完全型和不完全型环状胰腺,以后者较常见。不完全型环状胰腺仅部分包绕十二指肠,占肠管周径的2/3~4/5[1]。本组31例术中见胰头完全包绕十二指肠9例,占29.03%;不完全包绕十二指肠22例,占比70.97%。
临床上常将环状胰腺分为新生儿型和成人型。新生儿型多在出生后1周内发病,主要表现为急性十二指肠梗阻;成人型多表现为十二指肠慢性不全性梗阻。本组均为新生儿及≤45 d的婴儿。该病临床表现与十二指肠受压程度和伴随的其他病理改变密切相关。因胚胎期胰腺发育与十二指肠关系密切,故本病伴发十二指肠狭窄和肠旋转不良等其他胃肠道畸形较多见[4],早期诊断与治疗可提高成活率[5]。超声除能观察胃肠腔内、胃肠壁及其与周围组织的关系外,还能动态观察胃肠蠕动、内容物在胃肠腔内的通过情况及肠管与血管走行情况,对导致小儿十二指肠梗阻的常见病有较高的诊断与鉴别诊断价值[6],故越来越多地应用于临床。
本组漏诊3例,1例以呕吐就诊,因医师对环状胰腺的认识不足,观察到幽门正常后,未顺序向下检查,对空腹后胃内仍有较多胃内容物的情况,仅简单提示胃排空延迟;另2例因腹胀明显,消化道气体干扰严重,胰头部显示不清,胃肠减压后胃及十二指肠未见扩张,又因病情较重不宜喂水,故导致漏诊。本组误诊2例,虽观察到胃及十二指肠近端扩张,但因十二指肠周围未见明显胰腺组织,仅见胰头形态轻度异常,误诊为十二指肠膜式狭窄;术中发现十二指肠周围仅为胰腺纤维组织环绕(图3)。仔细连续观察十二指肠降部浆膜层时,可发现局部浆膜层显示不清,十二指肠肠壁与胰头分界不清,这是由于组织学上环状胰腺组织与十二指肠肠壁组织互相交织,导致两者间脂肪间隙消失所致[7]。
环状胰腺作为新生儿十二指肠梗阻的常见原因之一应引起重视。当十二指肠梗阻时应顺序检查,仔细查找、观察梗阻点,以减少漏误诊,不断提高诊断符合率。
总之,超声检查简便易行、无辐射,具有可重复性,环状胰腺超声表现有一定特异性,超声在发现小儿十二指肠梗阻方面有很大优势,可作为该病的首选影像学检查方法,为临床手术时机及手术方式选择提供依据。
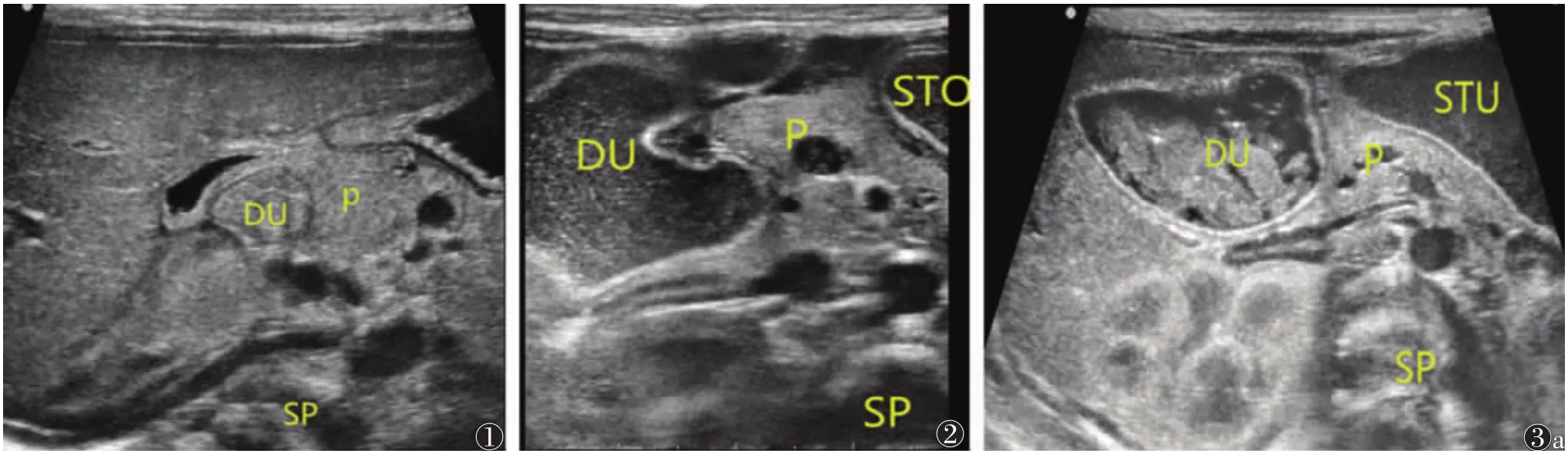
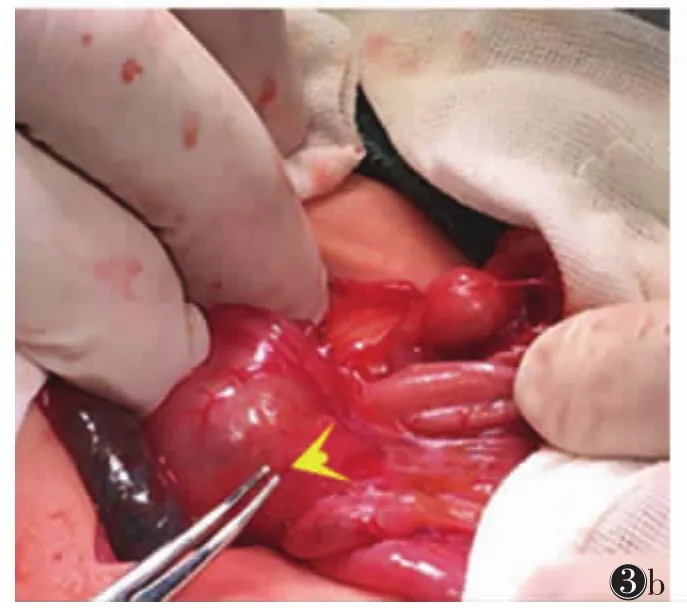
图1 男,15 d,以剧烈呕吐就诊,胰腺完全包绕十二指肠降部,胃肠减压后十二指肠扩张不明显 图2 女,15 d,间断呕吐就诊,胰腺半包绕十二指肠降部,十二指肠近端扩张 图3 女,28 d 图3a 十二指肠梗阻,胰腺形态轻度异常 图3b 术中见十二指肠周围仅为膜状纤维组织环绕(DU,十二指肠;P,胰腺;SP,脊柱;STO,STU,胃)
