无创正压通气在ARDS应用中的价值研究
2019-07-25杨爱珍滕翔王新凤王清峰丁兆勇
杨爱珍,滕翔,王新凤,王清峰,丁兆勇
(青岛市第八人民医院,1.ICU;2.呼吸内科,山东 青岛 266001)
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是由于肺泡上皮细胞、肺毛细血管内皮细胞广泛性损伤而引起的非心源性肺水肿,其诱发因素包括原发性肺损伤和继发性肺损伤[1]。原发性肺损伤首先累及的是肺泡上皮,肺泡腔内炎症病变导致肺内炎症发生;继发性肺损伤是机体其他部位炎症反应激活的炎性介质,通过循环系统作用于肺部,引起肺小血管充血和肺间质水肿,但与原发性肺损伤不同的是肺泡腔正常[2]。ARDS是以急性进行性呼吸困难和顽固性低氧血症为特征的急性呼吸衰竭,临床特征主要为呼吸频率加快和呼吸窘迫,影像学X线表现为肺泡弥漫性浸润[3]。早期采用上机干预治疗,一般预后较好。由于ARDS表现为严重的低氧血症,常规氧疗效果不理想,目前常用的治疗措施是呼吸末正压通气[4],其中主要包括有创正压通气(IPPV)和无创正压通气(NIPPV)措施,但由于IPPV需要建立人工气道,采取气管切开或气管内插管,有创操作增加了气道损伤和呼吸机相关性肺炎(VAP)等并发症的发生率。多项研究[5-7]表明,NIPPV可以显著改善ARDS患者的肺泡通气,降低PCO2,改善肺功能,降低气管插管率和VAP的发生率及病死率。本研究旨在研究无创正压通气在治疗ARDS的效果,现报告如下。
1 资料与方法
1.1 一般资料
选择青岛第八人民医院2016年1月至2017年12月收治的ARDS的患者46例,其中男性29例,女性17例,年龄27~65岁,平均(48.6±14.9)岁。病因:重症肺炎16例;严重创伤后12例;胰腺炎4例;胆道感染3例;感染性休克5例;内脏出血性休克4例;中毒2例。纳入标准:(1)急性起病,氧合指数(PaO2/FiO2)<200 mmHg;(2)X线胸片示双肺水肿样改变;(3)肺毛细血管楔压≤18 mmHg。排除标准:(1)意识不清甚至昏迷者,或躁动不安不能合作者;(2)气管切开者;(3)气道分泌物多,气道防御能力差者;(4)上消化道近期有出血者;(5)心跳呼吸骤停,需要立即气管插管者。所有患者纳入研究前均签署知情同意书。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
所有患者给予基础疾病的综合治疗,对照组给予气管插管有创通气治疗,通气模式为潮气量5~12 mL/kg,氧浓度50%,呼吸频率15~25次/min,呼吸比为1∶1.5。根据患者情况调整氧浓度,吸气末正压5~10 cmH2O,警戒线为35~40 cmH2O。观察组采用NIPPV治疗,在治疗前医生指导患者消除紧张情绪,配合治疗。嘱患者取头高位或半卧位,选择适合患者的面罩进行无创通气(Vision 无创呼吸机)。通气模式采用S/T模式,参数设置:呼吸频率为12~18次/min,氧流量为1~3 L/min。初始选择持续气道正压通气(CPAP),从4 cmH2O开始逐渐加至8~16 cmH2O,上升时间设为0.1~1.2 s。保持吸氧浓度(FiO2)不超过0.5,而脉搏血氧饱和度>90%。根据患者情况实时调节参数至稳定水平,通气时间为12~24 h/d。治疗期间患者情况发生恶化达到气管插管标准时采取有创通气,若病情明显稳定后可以停用NIPPV。
1.3 观察指标
测定并比较两组患者治疗前后动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)和脉搏血氧饱和度(SpO2)水平,记录两组患者不良反应情况。
1.4 疗效评定
治疗2周后评定两组患者治疗效果。显效:临床症状、体征治疗后消失,动脉血气检查结果较治疗前明显改善;有效:临床症状、体征以及动脉血气检查结果稍有改善;无效:临床症状、体征以及动脉血气检查结果未改善,患者甚至出现恶化。总有效=显效+有效。
1.5 统计学分析
采用SPSS19.0统计软件,计量资料和计数资料分别采用t检验和χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
观察组显效13例,有效8例,无效2例,总有效率为91.3%;对照组显效11例,有效9例,无效3例,总有效率为87.0%。两组患者总有效率比较,差异无统计学意义(P>0.05)。见表1。
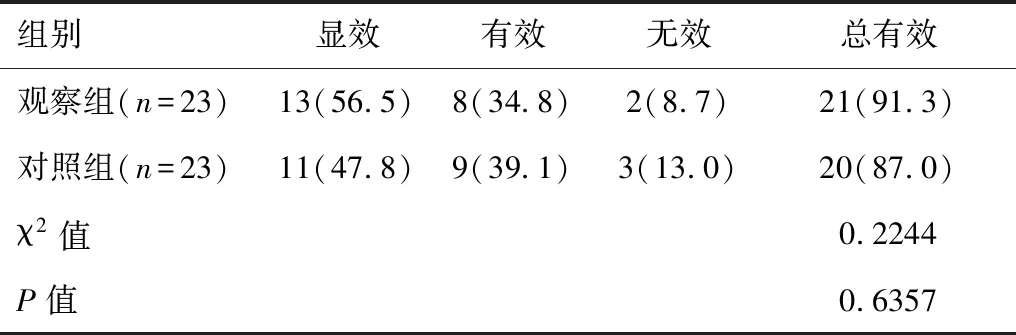
表1 两组患者临床疗效比较[n(%)]
2.2 两组患者动脉血气改善情况比较
治疗2周后,观察组患者的PaO2和SpO2水平较对照组升高(P<0.05),PaCO2水平低于对照组(P<0.05),见表2。
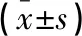
表2 两组患者治疗后动脉血气分析比较
*P<0.05,与治疗前比较。
2.3 不良反应
观察组患者1例出现肺炎,不良反应发生率为4.3%;对照组患者4例出现肺炎,2例出现切口感染,不良反应发生率为26.1%,不良反应发生率组间比较,差异有统计学意义(χ2=4.212,P=0.040)。
3 讨论
ARDS是急性呼吸衰竭的一种,由肺泡毛细血管损伤和其他各种因素导致的肺损伤引起,以严重低氧血症和重度呼吸窘迫为典型症状。对出现呼吸频率增快,PaO2降低的患者应应密切观察,在治疗基础疾病的同时给予有效的治疗措施和呼吸支持,防止延误病情,损害其他重要脏器。ARDS患者有严重的低氧血症,纠正患者缺氧是首要的干预措施,根据患者病情选择合适有效的呼吸支持是纠正缺氧的有效治疗方式[8]。NIPPV是目前临床上治疗ARDS较为常用的方法,其可以有效的避免患者重新气管插管,降低病死率。NIPPV通过减少肺微血管渗出、增加呼气末肺容积、复张塌陷肺泡、改善通气灌注比例、扩张气道,降低呼吸机做功,改善通气[9]。研究[10]表明,对于尚无多脏器功能损害和血流动力学障碍的早期ARDS患者,给予无创正压通气可以避免54%的气管插管率。研究[11]显示,NIPPV可以保持患者的自主呼吸,改善患者肺内通气血流比值,提高肺内氧运输量,其优点在于间歇通气、设置简单、无创无痛、无医源性损伤,患者在治疗期间可以正常吞咽饮食等。
本研究中,观察组患者采取无创正压通气,总有效率为91.3%,对照组采取有创机械通气,总有效率为87.0%。虽然两组患者的总有效率对比差异无统计学意义,但NIPPV可以更好地改善ARDS患者的呼吸窘迫状态。无创正压通气治疗通过面罩加压给氧,避免了有创通气对气道的损伤,减轻了患者的痛苦,快速降低患者的呼吸负荷,缓解临床症状,改善肺功能。观察组患者PaO2、SpO2、PaCO2水平在治疗后优于对照组,且不良反应发生率低于对照组。有研究[12]发现,无创正压通气采取口鼻面罩进行正压通气,可能存在密封不完全和气道分泌物引流障碍等隐患,但在本次研究中并没有出现上述不良反应,分析其原因可能有[13]:(1)结合患者病情选择NIPPV治疗,一般基础病因可以在短时间内除去,估计机械通气治疗时间不长,患者病情能够逆转者。(2)ARDS早期选择NIPPV治疗,患者血流动力学稳定,意识清醒,可以配合无创通气治疗。(3)治疗前医护人员与患者进行有效引导和心理支持,使患者可以更高效的配合治疗。(4)密切监测患者血气分析结果和及时判断疗效,可以更好地掌控转为有创通气的时机,以免病情恶化。
综上所述,NIPPV在治疗ARDS患者中疗效确切,能够显著改善患者呼吸状况,且治疗安全性较高,值得临床广泛应用。
