成人退变性脊柱侧凸分型方法的研究进展*
2019-07-22李远强朱勇欧云生赵增辉罗伟何彬
李远强 朱勇欧云生 赵增辉 罗伟 何彬
(重庆医科大学附属第一医院骨科,重庆400016)
成人退变性脊柱侧凸(adult degenerative scoliosis,ADS)指在骨骼发育成熟后冠状位X线片(站立位)的Cobb角>10°的原发性脊柱畸形[1,2]。ADS的发病机制始于椎间盘和(或)小关节的非对称变性,随后在整个脊柱节段上产生非对称负荷,导致冠状面和矢状面畸形,当畸形形成后又加重非对称负荷,从而形成恶性循环,促使畸形发生和进展。国内外流行病学研究表明,ADS的发生率为2%~68%,男性与女性的比例接近1∶2,自然病程下约80%患者以每年3°的速度进展[1,3]。Aebi按病因将成人退变性脊柱侧凸归为Ⅰ型(Ⅱ型为特发性脊柱侧凸,Ⅲ型为继发性脊柱侧凸),椎体侧方滑移和椎管狭窄是ADS的典型特征,患者常出现腰腿痛、间歇性跛行和神经根性痛等症状,不仅影响患者生活质量,还加重了家庭和社会的经济负担,已引起世界范围的普遍重视[4,5]。
手术治疗已取得满意疗效,常规手术方式有单纯减压、减压联合短节段(有限)固定、减压联合长节段固定。一个良好的分型对手术方式的选择,病情严重程度的评估以及预后的初判等都有重要价值。目前虽已有几种分型方法,但由于ADS临床症状及影像学表现形式多样,当前的分型均不能完整地反映该疾病的特点,各个分型体系各有优缺点[6,7]。因此有必要对ADS的分型进行回顾、归纳,现综述如下。
1 根据椎体旋转和前凸分型——Simmons分型
2001年Simmons等[8,9]基于影像学参数,结合椎体旋转和腰椎前凸,将ADS分为Ⅰ型和Ⅱ型。Ⅰ型:椎体无旋转或轻微旋转畸形,通常行椎管减压+短节段融合固定;Ⅱ型:椎体旋转与腰椎前凸丢失同时存在,手术建议行椎管减压+长节段固定融合、去旋转的同时重建矢状面平衡。该分型首次将ADS与椎管狭窄的手术方式结合,对选择长、短节段固定融合做了简单的区分,但未考虑椎体滑脱位移、椎管狭窄、冠状面和矢状面平衡等复杂因素,不能准确反映ADS复杂的病理特点,同时对椎体旋转、腰椎前凸丢失程度没有明确的量化及分级,仅用“无”或“很小”进行描述,也缺乏大样本量的重复性检验,故对临床手术指导意义不大。
2 联合分型——SRS-Schwab分型
2005年,Schwab等[10]通过研究95例ADS患者的脊柱参数发现,患者的生活质量和脊柱参数存在密切关系。2006年,Schwab等[11]进一步基于多中心、前瞻性947例的研究发现,顶椎较低、腰前凸减小、椎体半脱位是导致生活质量低下的重要因素,且手术干预率更高。因此根据顶椎位置将ADS分为5种弯曲类型。2007年,Schwab等[12]再次基于784例胸腰椎和腰椎畸形的研究发现,矢状面失平衡对患者生活质量的影响大于冠状面失平衡,由此提出改良Schwab分型,主要新增矢状面畸形的描述。此分型具有较高的可行性和重复性,但由于每种亚型病例数有限,存在一定偏倚,缺乏代表性。
2006年,成人脊柱侧凸委员会(Scoliosis Research Society,SRS)[13]参考青少年特发性脊柱侧凸(adolescent idiopathic scoliosis,AIS)的 King和 Lenke分型[14]将ADS分为7个亚型以及3个修正型,该分型将整体平衡、局部畸形、脊柱退行性改变一起纳入参考范围。接着对25例患者按照分型标准选择融合节段,其可信度显示仅在近端融合节段选择上具有中等可信度(κ=0.64~0.73),其余均具有较高可信度。然而该分型并未提供手术选择方案,且未纳入患者的临床表现,故该分型尚待完善。
改善脊柱-骨盆参数和恢复矢状面平衡对患者生活质量的提高具有显著作用[15]。2012年,SRS综合SRS分型和Schwab分型各自的优点,提出SRSSchwab联合分型,认为完善后的分型具有更高的可靠性,对治疗策略的选择具有一定的指导意义[16]。该分型包括4种冠状面分型和3种矢状面修正型。冠状面分型:①T型:胸弯为主型(顶椎在T9或以上),腰弯Cobb角<30°;②L型:胸腰弯或腰弯为主型(顶椎在T10或以上),胸弯Cobb角<30°;③D型:双主侧弯型,胸腰弯或腰弯Cobb角>30°,胸弯Cobb角>30°;④N型:不存在冠状面畸形,或所有冠状面的Cobb角<30°。矢状面修正型:①骨盆入射角(pelvic incidence,PI)与腰椎前凸角(lumbar lordosis,LL)的匹配度(PI-LL):“0”(<10°);“+”(10°~20°),“++”(>20°);②脊柱矢状面平衡(sagittal vertical axis,SVA)修正指数:“0”(<4.0 cm),“+”(4.0 cm~9.5 cm),“++”(>9.5 cm);③骨盆倾斜角(pelvic tilt,PT)修正指数:“0”(<20°),“+”(20°~30°),“++”(>30°)。
SRS-Schwab联合分型结合了PI、LL、PT、SVA等矢状面参数,为不同类型的退变性脊柱侧凸提供了一个较完善的分类,其有效性已经得到验证。有研究证明,患者的生活质量评分(health-related quality of life,HRQOL)与 SRS-Schwab分型密切相关,主弯为腰弯并伴SVA为“++”的患者生活质量低下,同时接受手术的几率更高[16]。最近一项纳入874例患者的临床研究也验证了其可信度与可重复性[17]。目前,该分型已成为临床上运用广泛的分型方式之一。然而,ADS往往合并腰椎管狭窄、关节退变、韧带松弛等退行性改变,但在该分型中并未提及。另有研究指出,该分型与临床参数的相关性较弱,尽管纳入的修正参数能体现退变性脊柱侧凸的影像学特点,但这些参数与Oswestry功能障碍指数(Oswestry disability index,ODI)的关联性较弱;同时,SVA、PT与手术率和运动功能没有明确关系,因此该联合分型仍待引进新的参数来评估患者的临床状况[18]。
3根据侧弯是否进展分型——Faldini分型
ADS源于椎间盘和(或)小关节非对称变性,大约以每年3°进展。有研究表明,脊柱畸形进展的危险因素包括[19,20]:①Cobb 角≥30°;②椎体侧方移位超过6 mm;③顶椎旋转度≥Ⅲ度;④髂嵴连线经过L5椎体。2006年,Faldini等[20]根据是否存在上述进展因素,将ADS分为稳定型(A型)和不稳定型(B型),再根据关节突增生、椎间盘退变、中央椎管狭窄、椎间孔狭窄、矢状面失衡等因素,将A、B型各分出4种亚型,针对各亚型再给出具体的减压及融合策略。手术策略中给出的减压方式为半或全椎板切除、单或双侧椎间孔减压以及椎间盘切除减压;融合方式为单纯后外侧融合术、后外侧融合内固定术以及椎间融合术。
该分型虽给出具体手术策略,但只强调单纯减压与融合内固定,未提及融合范围、是否截骨、手术前后路方式等问题。单纯减压虽然能相对减少手术并发症[21],但长期随访结果显示单纯减压的下腰痛缓解不明显,同时减压后可能造成医源性不稳甚至加速畸形进展[22]。此外,该分型未能考虑ADS侧方滑移、躯干失衡、生活质量等因素,目前临床应用尚不广泛,针对轻中度ADS仍有一定的参考价值。
4根据三维畸形联合症状分型——Ploumis分型
退变性脊柱侧凸是一个脊柱三维立体的畸形,往往存在侧方移位、轴向旋转,需要综合考虑诸多因素。2007年,Ploumis等[23]根据水平面有无椎体旋转、滑脱距离,冠状面、矢状面有无失衡以及临床症状分为3型:Ⅰ型,椎体无旋转或者轻微旋转;Ⅱ型,椎体出现旋转脱位;Ⅲ型,椎体旋转脱位伴冠状面失衡或矢状面失衡。3个症状修正参数:A,腰痛不伴放射痛;B,来自腰骶部侧凸的坐骨神经痛伴或不伴腰背痛;C,来自主侧凸的大腿痛伴或不伴腰背痛,然后根据椎体侧方移位(是否>6 mm)和动力位下前后移位(是否>2 mm)给出具体手术策略,若减压后存在医源性不稳,则需进一步融合相应节段。
该分型对移位和失衡作了明确的量化限定,使得分型更为精确,作者按照此分型对患者进行手术治疗,术后行SF-36健康调查量表、ODI指数、VAS评分,结果均获得满意效果,但未对分型的信度和效度进行评估,尚不清楚该分型的稳定性和可靠性。ADS手术方式选择上主要是缓解临床症状,因此Ploumis将临床症状引入分型,对治疗具有指导意义,但此分型及手术策略主要针对冠、矢状位失衡不显著的患者,针对矢状面失衡的患者笼统认为需要行长节段固定,可能会对临床治疗产生误导。同时该分型的提出仅依据回顾性研究,未进行前瞻性分析,其可信度仍缺乏相关后续研究的评估[24]。
5 根据退变程度6级分型——Lenke-Silva分型
ADS是一个缓慢进展的退变性疾病,其自然病程大约以每年3°进展,不同的症状和影像学参数对应不同的严重程度。2010年,Silva和Lenke等[25]根据患者跛行及根性症状、后背痛、椎体前缘骨赘、椎体侧方滑移、Cobb角、腰椎后凸、脊柱失衡7方面提出了Lenke-Silva 6级分型指导手术方案的选择。区分1、2级的标准在于椎体前缘是否存在前缘骨赘及腰背痛;3级冠状面Cobb角增大(>30°),存在>2 mm的侧方滑移;4级开始出现腰前凸消失;5、6级不同于上述1~4级存在脊柱失衡,其区别在于脊柱的柔韧度是否>30%。该分型根据不同等级提供不同治疗策略:1级行单纯后路减压;2级行后路减压+后路减压节段固定融合;3级行后路减压+腰弯固定+选择性椎间融合;4级行后路减压+前路或后路恢复腰椎前凸;5级行内固定延长融合至胸段;6级行针对特定节段的截骨矫形。
该分型纳入患者的临床症状结合影像学参数,较SRS-Schwab分型临床应用简单、实用性强,为临床中常用的分型方式之一[26]。然而,该分型中的一些指标缺乏明确的定义和标准。Glassman等[27]研究提出3.5 cm是失状面失衡的标准,当大于4 cm会出现临床症状进行性加重;Lowe等[13]和Ploumis等[28]的研究均认为标准界定在5 cm更为合适。因此,临床应用中可能因为临床医师个人主观认识的不同造成分级的偏差。此外,该分型的5级患者建议延长固定至上胸椎,但针对国内的老年ADS患者是否需延长至上胸椎,尚需进一步探讨。
6 根据责任节段分型——Berjano分型
ADS治疗的主要目的是缓解临床症状,神经精准减压,有限固定近年来越来越得到广大学者认可。2014年,Berjano和Lamartina[29]根据退变责任节段和顶椎的关系分为4型:Ⅰ型,责任节段位于非顶椎区域,只需融合责任节段;Ⅱ型,责任节段位于顶椎区域,则融合顶椎区;Ⅲ型,责任节段包括顶椎区和非顶椎区,脊柱无失衡,则融合主弯;Ⅳ型,脊柱失平衡,需长节段融合至胸椎。该分型通过确定引起症状的主要责任节段,决定减压和固定融合范围,同时通过对责任节段的进一步分析,从而明确患者的亚型,进而指导手术策略。该分型重点强调了腰椎管狭窄症与侧凸方向的关系,但对失平衡患者的描述较少,且未具体细分失平衡的严重程度,因此Berjano分型系统是否对所有患者都有效,仍需进行多中心、大样本、前瞻性临床研究来验证。
7 微创手术分型——Mummaneni分型
传统开放手术存在出血量大、潜在神经损害、肺栓塞等风险,对ADS这样的老年患者提出了更高的身体要求。为减少组织损伤、出血量及并发症,近年来微创手术(minimal access surgery,MIS)逐步运用于ADS的治疗。2014年,Mummaneni等[30]基于是否选择微创手术提出微创脊柱畸形手术分型(MISDEF分型),根据术前影像学参数将患者分为3型:对于Ⅰ型(SVA<6 cm,PT<25°,PI-LL<10°,侧凸Cobb角<20°,横向移位<6 mm)及Ⅱ型患者[SVA>6 cm,PT<25°,PI-LL<30°,侧凸Cobb角>20°,胸椎后凸角(thoracic kyphosis,TK)<60°] ,仅采用 MIS 即可获得与开放手术相当的矫形效果和临床疗效;而对于矢状面失平衡的Ⅲ型患者(SVA>6 cm,PT>25°,PI-LL>30°,TK>60°),需进行截骨矫形才能获得满意的疗效,此时开放手术是必要的。
Strom等[31]研究表明,对Ⅰ、Ⅱ型退变性脊柱侧弯,侧方入路(extremelateral interbody fusion,XLIF)联合后路开放手术比单纯后路获得更好的疼痛缓解、功能改善,且恢复更快、并发症更少。近年来随着侧方前路松解重建术(anterior column realignment,ACR)的发展,微创手术也可矫正畸形和提高生活质量。Leveque等[32]发现侧方椎间融合术联合ACR技术是避免行后路三柱截骨的另一选择。徐正宽等[33]发现,对Ⅲ型退变性腰椎侧凸,采用Ⅰ期ACR,Ⅱ期行后路经皮螺钉固定术,术后总体矫正率达88.8%,腰痛和腿痛VAS评分及ODI指数均有明显缓解。因此,MISDEF分型虽然对微创手术的选择提供一定的指导,因手术技术及设备要求相对较高,其使用仍受到一定限制;但随着微创技术的不断革新以及微创治疗理念的普及,该分型在未来拥有较广的运用前景。
8 其他分型
有学者术中发现压缩顶椎节段难以使倾斜的躯干回到骨盆的中央位置,因而无法恢复冠状面平衡,导致术后腰痛不缓解。基于这种理论,2009年,邱勇等[34]提出了冠状面失衡的ADS分型以指导截骨。计算 C7铅垂线(C7 plumb line,C7PL)和骶骨中垂线(center sacral vertical line,CSVL)间的垂直距离,把脊柱的冠状面失平衡严重程度不同分为3种类型(表1)。通过该分型可预测脊柱平衡恢复程度,但该分型未将矢状面失衡和非截骨手术治疗的患者包括在内。2010年,刘洪等[35]根据椎体旋转、移位程度以及冠状面和矢状面是否平衡将成人退变性腰椎侧凸分为3型,再根据临床症状和体征分为3个亚型,但该分型和Ploumis分型有一定重复,且仅基于临床经验所得,需长期随访来进一步验证。
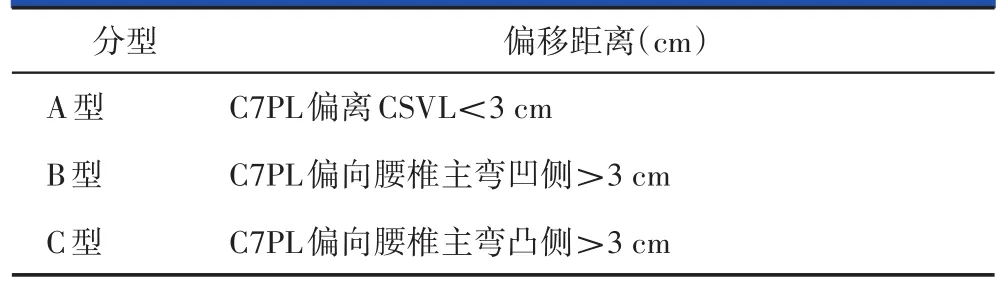
表1 冠状面失平衡
ADS的治疗以缓解临床症状为首要目的,同时兼顾恢复椎间隙高度及椎体稳定性,而非矫正畸形。目前国内较能接受的治疗理念为“以减压为主,兼顾矫形,短节段为主,谨慎长节段”。一个好的分型不仅有助于指导手术方案选择,还便于学术交流,ADS较为理想的分型应该具有以下特点:①应该包括侧凸三维层面的客观畸形参数,包括冠状面、矢状面、椎间盘退变、小关节增生、椎管狭窄等影像学参数;②结合患者主观症状和体征,包括顽固性腰痛、腰骶部疼痛、下肢放射痛等;③需兼顾重要的基础疾病,如骨质疏松、严重心血管疾病等;④每种分型需要对应相应的手术方式,包括具体减压和固定融合范围;⑤具有较高的可信度和可重复性,且经前瞻性研究能验证其治疗效果。目前,SRS-Schwab分型和Lenke-Silva分型在临床运用相对较广,但由于ADS病情和影像学表现多样,以及微创手术不断革新,其分型至今无统一标准,仍需不断完善。因此,一种既能对疾病进行系统分型,同时明确定义疾病自然史和治疗效果,又能将畸形的严重程度与健康状况联系起来,并有效指导治疗的分型方法仍有待后续探索和研究。
