心房颤动合并急性心肌梗死患者发生缺血性卒中危险因素分析
2019-07-18李小龙赵力李田昌
李小龙,赵力,李田昌
卒中是目前世界上导致人类死亡的第二位原因,心房颤动(AF)是缺血性脑卒中的独立危险因素[1],与非AF患者相比,脑卒中发生风险增加了5倍,死亡率增加了1倍,随着年龄的增加,AF患者脑卒中的发生风险也随之提高[2]。老年患者由于多数存在动脉硬化,高血压,高血症等,其缺血性脑卒中发生率也会更高,是影响老年急性心肌梗死患者预后的重要因素[1]。本研究通过分析AF合并急性心肌梗死并行经皮冠状动脉介入治疗(PCI)后的患者发生缺血性脑卒中情况,探索导致缺血性脑卒中的危险因素,为临床预防和治疗奠定基础。
1 资料与方法
1.1 研究对象选取2010年1月至2015年1月北京市辖区内的中国人民解放军总医院第一医学中心,中国人民解放军总医院第四医学中心,中国人民解放军第六医学中心,中国人民解放军第305医院,战略支援部队特色医学中心,中国医学科学院阜外心血管病医院,首都医科大学附属北京安贞医院,首都医科大学附属北京同仁医院,首都医科大学附属北京宣武医院,首都医科大学附属北京友谊医院,北京中医药大学附属东直门中医院,北京房山医院共12家具有PCI资质且年收治冠心病合并AF患者100例以上的医院出院诊断为急性心肌梗死合并AF,并且入院时接受PCI的患者,进行多中心回顾性研究。
1.2 纳入标准①于2010年1月至2015年1月入院;②出院诊断为急性心肌梗死合并AF或既往AF病史;③入院时行PCI。
1.3 排除标准瓣膜性AF、先天性心脏病、心肌病、严重肝肾功能不全、恶性肿瘤、自身免疫性疾病、妊娠,未留下有效联系方式者。
1.4 研究方法本研究采用回顾性方法,收集符合入选标准的AF合并急性心肌梗死并行PCI患者的基本信息及临床资料。采用电话或门诊方式对患者进行定期随访,随访日期截止至2016年3月,平均随访时间(36.8±18.8)d。记录患者出院后缺血性脑卒中的发生情况及治疗方案,同时记录主要不良心血管事件的发生情况。入选AF合并急性心肌梗死并行PCI患者516例,其中男性385例(74.6%),女性131例(25.4%);年龄28~96岁,平均(66.73±10.85)岁。主要不良心血管事件包括:全因死亡、非致死性心肌梗死,非致死性卒中(短暂性脑缺血发作、脑梗死、脑出血)和靶血管重建[溶栓、冠状动脉(冠脉)支架术、冠脉旁路移植术]。治疗措施:患者入院时和出院时均常规使用阿司匹林等抗血小板,华法林抗凝,阿托伐他汀调脂及β受体阻滞剂、ACEI/ARB、CCB等药物治疗。
1.5 统计学方法采用SPSS 20.0软件进行统计学分析,计量资料均进行正态性检验,符合正态分布的计量资料采用均数±标准差表示,不符合正态分布的采用中位数(四分位数)描述,组间比较采用t检验或秩和检验。计数资料采用(百分比)表示,组间比较采用χ2检验或Fisher精确检验。采用Logistic回归分析方法筛选出影响AF合并急性心肌梗死患者发生缺血性脑卒中的独立危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况共入选AF合并急性心肌梗死并行PCI患者516例,其中男性385例(74.6%),女性131例(25.4%);年龄(28~96)岁,平均(66.73±10.85)岁。平均随访时间(36.8±18.8)月,随访期间26例发生缺血性脑卒中,发生率5.0%。缺血性脑卒中最早1例发生于术后第8 d,平均在26.4个月发生,缺血性脑卒中组患者的无卒中生存时间为(26.4±16.1)月。随访期间共84例患者死亡,发生率为16.3%;138例发生主要不良心血管事件(MACE),发生率为26.7%。
2.2 发生缺血性脑卒中的单因素分析与未发生缺血性脑卒中组相比,缺血性脑卒中组在脑出血史、甲亢史、卒中史、射频消融术、左房室径比值、CRUSADE评分、CHADS2VASC评分、房颤类型、左房室径比≥1、左室舒张末内径≥50 mm、急性冠状动脉综合征(ACS)分组、Killip分级≥1方面差异具有统计学意义(P<0.05),而在性别、年龄等其他指标上差异无统计学意义(P≥0.05)(表1)。
2.3 发生缺血性脑卒中的Logisitic多因素回归分析根据表1统计结果,选择单因素分析P<0.05因素为自变量,以进入(Enter)法,进行二元logistic回归分析。由于左房室径比≥1、左室舒张末内径≥50 mm两个变量与变量左房室径比值、左室舒张末内径内涵一致,故取后者进入回归分析。结果显示:ACS分组(OR=4.24,95%CI:1.22~14.74,P=0.023)及左房室径比值(OR=48.47,95%CI:1.15~2039.37,P=0.042)为缺血性脑卒中发生的独立危险因素,差异具有统计学意义(P<0.05)(表2)。
3 讨论
对于AF合并急性心肌梗死患者,血流动力学不稳定,PCI是目前较为有效的方法。此类患者病情较重,易出现危险事件,而缺血性脑卒中是导致危险事件发生的重要因素[3]。研究报道房颤患者中脑卒中以缺血性脑卒中为主,AF患者脑卒中率明显高于非AF人群[2]。孙建军等[4]综述了影响PCI后发生脑卒中的危险因素进行研究,结果显示术前脑卒中病史是重要的独立危险因素。因此,在PCI手术后既往发生过脑卒中的患者可能更易发生脑卒中等并发症,但目前对于AF合并急性心肌梗死并行PCI的患者发生缺血性脑卒中的危险,几乎无人报道。本篇文章旨在探究该类患者发生缺血性脑卒中的危险因素。
本研究共纳入AF合并急性心肌梗死并行PCI患者516例,平均随访(36.8±18.8)月,术后26例发生缺血性脑卒中,发生率5.0%。缺血性脑卒中最早一例发生于术后第8 d,平均在26.4个月发生,无卒中生存时间为(26.4±16.1)月。发生缺血性脑卒中组与未发生缺血性脑卒中组在脑出血史、甲亢史、卒中史、射频消融术、左房室径比值、CRUSADE评分、CHADS2VASC评分、房颤类型、左房室径比≥1、左室舒张末内径≥50 mm、ACS分组、Killip分级≥1等指标比较上,具有显著统计学差异(P<0.05,表1)。与韩英俊[5]、张爱香等[6]研究[3,4,7-10]结果一致。有脑出血史、甲亢史、卒中史、射频消融术史等更易发生缺血性脑卒中。左房室径比值、左房室径比≥1、左室舒张末内径≥50 mm、Killip分级≥1反映了心脏功能的强弱,左心室肥大的患者更易发生脑梗死。心脏病引发缺血性脑卒中的机制主要包括:心脏附壁血栓脱落后进入脑血管,引发致命脑血栓;心功能不全或心律失常发生时,心脏泵血量减少或静脉压增高,减少了脑动脉血流量,易形成血栓。Vigna等[11]研究表明,血尿酸水平与缺血性脑卒中发病率有关,可能与高尿酸血症涉及的一系列代谢异常密切相关。研究显示[1],AF是缺血性脑卒中很强的独立危险因素。缺血性脑卒中患者伴AF发生的概率是无房颤患者的5~7倍[9]。本研究显示,永久性AF患者发生缺血性脑卒中的概率比阵发性AF和持续性AF更大。ACS患者发生出血风险评分(CRUSADE)[12,13]将心率、女性、心衰、既往血管疾病、红细胞压积、肌酐清除率、糖尿病等纳入评分标准,在本研究中CRUSADE评分为发生缺血性脑卒中的危险因素。2010 ESC AF血栓危险度评分(CHADS2VASC)[14]将女性、年龄>75岁、高血压、心衰、糖尿病、脑卒中病史、血管性疾病史等纳入评分指标,在本研究中CHADS2VASC评分也是发生缺血性脑卒中的危险因素。
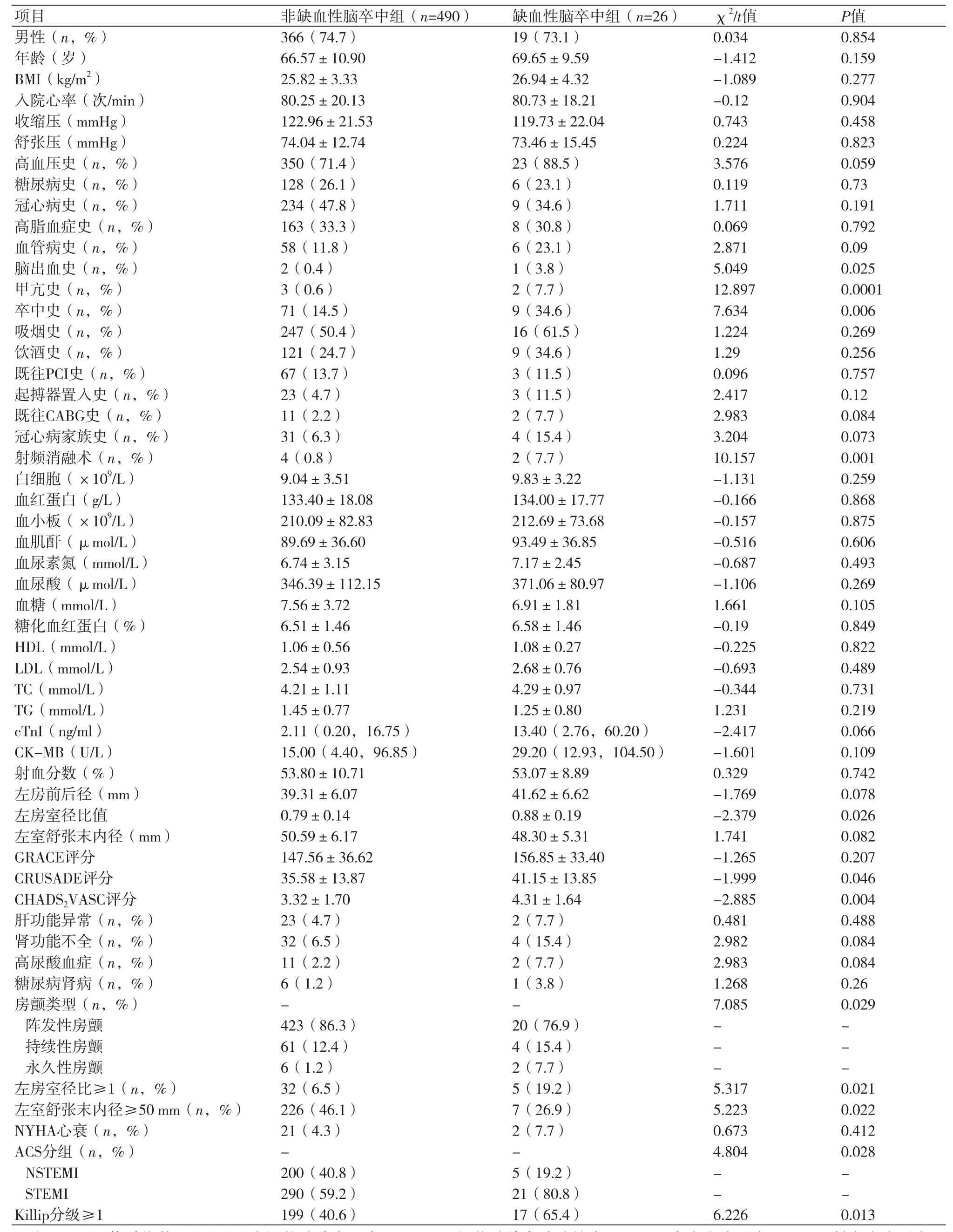
表1 两组患者临床资料比较(x±s)
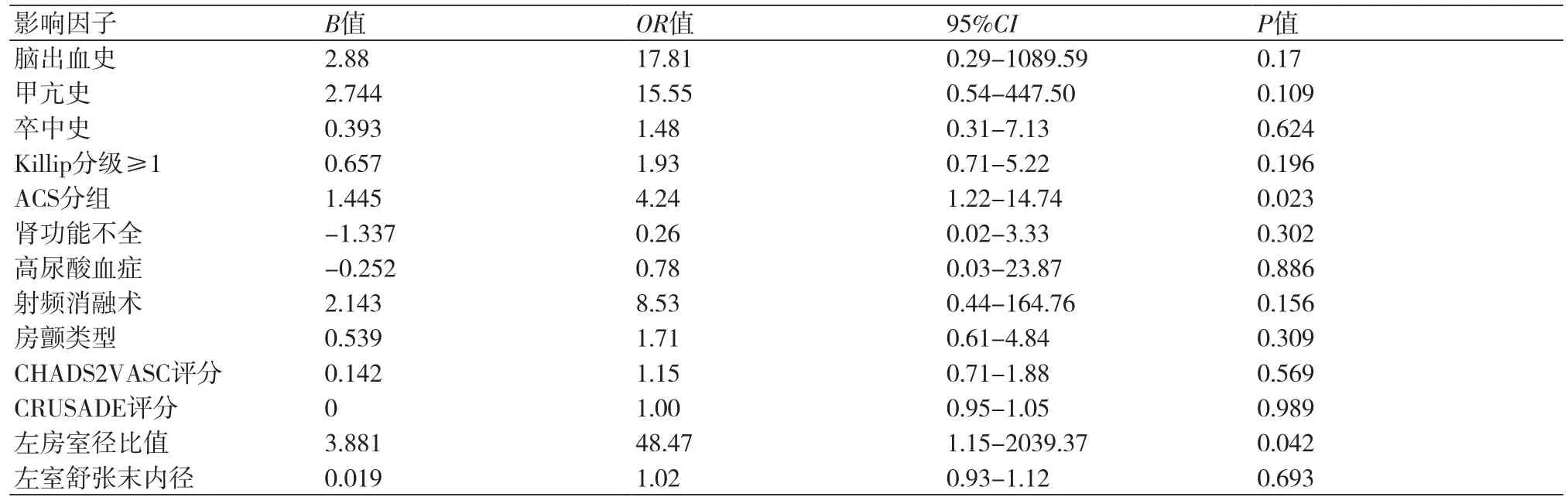
表2 缺血性脑卒组与非缺血性脑卒中组Logisitic多因素回归分析
Logisitic多因素回归分析表明,ACS分组(OR=4.24,95%CI:1.22~14.74,P=0.023)以及左房室径比值(OR=48.47,95%CI:1.15~2039.37,P=0.042)为缺血性脑卒中发生的独立危险因素。且OR值都较大,ACS分组结果表明,ST段抬高性心肌梗死患者发生缺血性脑卒中是非ST段抬高性心肌梗死发生缺血性脑卒中的4.24倍。左房室径比值反映了心脏功能的强弱,左心室肥大的患者更容易发生脑梗死[3,10]。
综合本研究及相关文献,引起房颤合并急性心肌梗死患者PCI后发生缺血性脑卒中的因素多样,包括脑出血史、甲亢史、卒中史、射频消融术、左房室径比值、CRUSADE评分、CHADS2VASC评分、AF类型、左房室径比≥1、左室舒张末内径≥50 mm、ACS分组、Killip分级≥1等。术后发生缺血性脑卒中加重不良事件的发生,所以此类疾病应当引起重视,应在术前针对可能发生缺血性脑卒中的高危患者的既往史及心脏功能情况进行评估,并严密监测患者PCI后的血流动力学状况。
