标准大骨瓣减压手术对颅脑损伤患者单核细胞趋化蛋白-1、超敏C反应蛋白水平的影响及其因素分析
2019-07-15云德波
尚 彬,云德波,罗 波,李 林
颅脑损伤是颅脑因外界刺激导致的损伤,按脑部组织是否和外界连接,分为闭合性和开放性颅脑损伤[1]。对于颅脑损伤,传统上多行大骨瓣减压术,以快速降低颅内压,避免脑疝发生[2]。资料显示,传统大骨瓣减压术治疗颅脑损伤尽管具有一定疗效,但因骨瓣减压多选择额颞顶部进行,血肿与骨窗直径无较大差异,难以充分暴露术区,不利于清除血肿及坏死脑组织[3]。标准大骨瓣减压术骨窗较大,术区暴露充分,更有利于降低颅内压,彻底清除血肿及坏死脑组织,避免并发症发生[4]。南充市中心医院神经外科2015年5月—2018年5月将传统及标准大骨瓣减压术应用于颅脑损伤患者,在比较其疗效的同时探究其对单核细胞趋化蛋白-1、超敏C反应蛋白水平的影响。
临床资料
1 一般资料
2015年5月—2018年5月收治颅脑损伤患者110例,按照数字表法将其随机分为两组,分别采用传统大骨瓣减压手术治疗(传统组,55例)和标准大骨瓣减压手术治疗(标准组,55例)。传统组:男性34例,女性21例;年龄32~68岁,平均46.4岁;致伤原因:道路交通伤39例,高处坠落伤12例,重物砸伤4例。标准组:男性35例,女性20例;年龄31~69岁,平均46.5岁;致伤原因:道路交通伤38例,高处坠落伤13例,重物砸伤4例。两组在一般资料方面差异无统计学意义(P>0.05)。本研究获医院伦理委员会批准。
纳入标准:(1)临床确诊为颅脑损伤;(2)满足大骨瓣减压手术指征;(3)GCS>13分;(4)经CT检查存在大面积水肿;(5)患者或其家属对于本次研究内容知情,并签署同意书。排除标准:(1)伴有心力衰竭、心肌梗死等严重心脏疾病;(2)存在脑出血情况;(3)脑疝晚期,双侧瞳孔散大;(4)生命体征不稳定;(5)其他部位严重损伤;(6)存在糖尿病、慢性阻塞性肺病等慢性疾病,且控制情况不佳;(7)存在精神障碍或沟通障碍。
2 方法
传统组:行气管插管全身麻醉,患者取仰卧位,头偏向健侧,于耳廓上及颧弓上耳前向后上方,一直延伸至顶骨正中线,然后沿正中线向前,直至前额部发际,逐层切开头部皮肤;将皮肌瓣一次性游离,翻开皮瓣,对颅骨进行钻孔,将骨瓣打开,将颞麟及蝶骨嵴咬除,至颅底以及蝶骨平台,从骨窗下界到颧弓,从前缘到额下级,底部一直到蝶骨平台以及颞窝。根据患者损伤情况对损伤脑组织进行清除,清除颅内血肿,完成止血后,放置引流管,对硬脑膜进行减张处理,然后进行逐层缝合[5]。
标准组:术前准备、麻醉以及皮瓣游离操作同传统组,旁开选择顶部骨瓣旁正中线矢状窦2~3cm处,靠近中颅底及前颅底使骨窗下缘,第一孔于额骨颧突后方,第二孔位于额结节下靠近中线处,第三孔为耳前靠近颞底处,在颅底靠近蝶骨嵴处尽量将骨窗扩大进行血肿清除。做“T”字型切口在颞前部,将硬脑膜切开,将硬膜悬吊,将额叶、颅窝、中颅窝、颞叶、顶叶充分暴露,将血肿清除,进行止血操作,术后缝合操作同传统组[6]。
3 观察指标
(1)采用酶联免疫吸附法检测患者血清中人单核细胞趋化蛋白-1(MCP-1)、超敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α)、白细胞介素-4(IL-4)以及白细胞介素-2(IL-2);(2)采用CT对患者脑血流动力学进行检测,主要指标包含平均通过时间(MTT)、达峰时间(TTP)、脑血流量(CBF)以及脑血容量(CBV);(3)对患者蛋白代谢以及脑代谢情况进行检测,脑代谢包含:混合静脉血氧饱和度(SVO2)、脑氧摄取率(CEO2);蛋白代谢包含:转铁蛋白(TRE)、视黄醇结合蛋白(RBP)、前白蛋白(PA);(4)采用GOS评分[7]分析患者术后恢复情况,该评分主要涉及患者三个方面,包括运动、语言以及睁眼等,分值满分为15分,14~15分为恢复良好,患者仅伴有轻度障碍,基本不会影响患者日常生活能力;11~13分为轻度残疾,患者生活基本可以自理,但是工作能力受到严重影响;7~10分为重度残疾,患者丧失生活自理能力,但是患者意识清醒;3~6分为植物状态,患者仅保留有呼吸、清醒周期,脑干反射能力消失,此阶段患者死亡风险非常高;1~2分为死亡。
4 统计学分析
应用SPSS 18.0统计软件进行分析。计数资料比较采用χ2(%)检验,计量资料以x±s表示,组间比较采用t检验。P<0.05为差异有统计学意义。
结 果
1 两组患者相关因子分析
标准组Hs-CRP、MCP-1、TNF-α以及IL-2水平均低于传统组(P<0.05),IL-4水平高于传统组(P<0.05)。见表1。
2 两组患者脑血流动力学分析
术后1周,标准组TIP、MTT低于传统组(P<0.05),标准组CBF、CBV高于传统组(P<0.05),术后4周,标准组TIP、MTT低于传统组(P<0.05),标准组CBF、CBV高于传统组(P<0.05)。见表2。
3 两组患者蛋白代谢、脑代谢分析
标准组脑代谢(CEO2、SVO2)、蛋白代谢(PA、TRE、RBP)均高于传统组(P<0.05)。见表3。
4 两组患者预后情况分析
标准组预后良好率高于传统组(P<0.05),标准组预后不良率低于传统组(P<0.05)。见表4。
5 影响患者预后的单因素分析
经单因素分析得出,影响患者预后的因素有年龄、损伤至手术时间、损伤部位、脑疝以及术后苏醒时间,差异有统计学意义(P<0.05)。见表5。
6 影响患者预后的多因素分析
经多因素Logistic回归分析得出,年龄>50岁、损伤时间>24h、损伤部位为脑干或小脑、发生脑疝以及术后苏醒时间>7d是影响患者预后的独立危险因素,差异有统计学意义(P<0.05)。见表6。

表1 两组患者相关因子分析
与手术前相比:*P<0.05;与相同时间传统组相比:#P<0.05

表2 两组患者脑血流动力学情况比较
与术后1周相比:*P<0.05;与相同时间传统组相比:#P<0.05

表3 两组患者蛋白代谢、脑代谢情况比较
与术后1周相比:*P<0.05;与相同时间传统组相比:#P<0.05

表4 两组患者预后情况分析[n(%)]

表5 影响患者预后的单因素分析[n(%)]
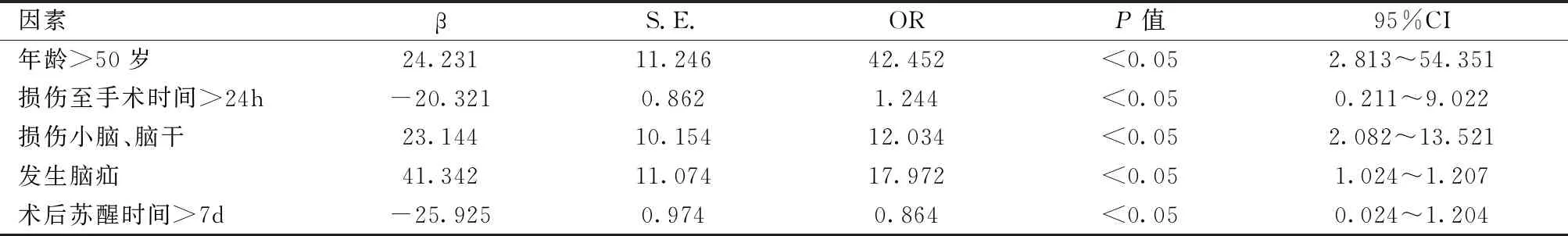
表6 影响患者预后的多因素分析(%)
讨 论
颅脑损伤属于临床常见损伤类型,具有病情严重、发展迅速、预后差的特点,在发生损伤后,神经中枢结构受到损伤,导致患者出现多种功能障碍,而且颅底骨折患者多存在脑脊液外漏情况,使患者生活质量受到严重影响[8]。当患者在发生颅脑损伤后,会出现强烈的炎症应激,代谢情况也会发生转变,采取一定的治疗措施,可以有效改善患者临床症状,减轻炎症反应,进而改善患者预后[9]。炎性指标可以对患者损伤情况、手术创伤程度以及预后情况进行评估[10]。MCP-1是一种由单核细胞、内皮细胞、巨噬细胞以及平滑肌细胞等分泌的炎性因子,在炎症发展的过程中发挥着重要作用,可有效趋化和激活巨噬细胞、单核细胞以及嗜酸性粒细胞,促进炎症的发展[11]。
有研究指出,当血管内皮发生损伤时,会促进MCP-1的分泌[12]。hs-CRP是一种急性期反应蛋白,由干细胞合成,对于炎症反应起到介导作用,属于炎症反应的敏感指标,可以反映患者的损伤程度[13]。IL-4、IL-2以及TNF-α是目前临床比较常用的炎症因子,对于机体炎症反应具有很强的敏感性,当机体出现小量抗原刺激时,IL-4便可以做出免疫应答,中性粒细胞的吞噬作用会因为TNF-α刺激而提高,IL-2对于机体免疫应答可以起到调控作用,在炎症反应中,诸多炎症因子相互影响[14]。有学者指出,常规大骨瓣减压手术治疗术后TNF-α、IL-2等炎症因子指标高于标准大骨瓣减压手术[15]。本次研究结果显示,标准组hs-CRP、MCP-1、TNF-α以及IL-2水平均低于传统组(P<0.05),标准组IL-4水平高于传统组(P<0.05),这一结果说明,标准大骨瓣减压手术对于患者造成的创伤程度比较小,炎症反应强度较低。本研究结果显示,在改善患者代谢以及脑血流动力学方面,标准大骨瓣减压手术优于常规大骨瓣减压手术。
综上所述,采用标准大骨瓣减压手术治疗对患者机体造成的影响比较小,可有效缓解机体炎症反应,改善代谢状态,改善患者预后。影响患者预后的独立危险因素包含年龄>50岁、损伤时间>24h、损伤部位为脑干或小脑、发生脑疝以及术后苏醒时间>7d。
