LDL-C与大面积脑梗死对急性脑梗死后非溶栓患者出血转化的影响
2019-07-14王尧
王尧

[摘要] 目的 探討低密度脂蛋白胆固醇(LDL-C)与大面积脑梗死对急性脑梗死后非溶栓患者出血转化的影响。方法 回顾性分析我院2016年3月~2018年3月收治的、符合纳入标准的急性脑梗死后非溶栓患者90例。根据患者出血转化情况分为出血转化组(n=28)和非出血转化组(n=62)。收集并分析两组患者一般资料及脑梗死面积情况。采用Logistic回归分析出血转化的影响因素。 结果 出血转化组吸烟史、饮酒史、高脂血症、心房震颤、空腹血糖及LDL-C水平均高于非出血转化组,差异具有统计学意义(P<0.05);出血转化组大面积脑梗死比例高于非出血转化组,差异具有统计学意义(P<0.01);Logistic回归分析发现,空腹血糖(OR=2.192,95%CI=1.043~4.608)、LDL-C(OR=2.347,95%CI=1.047~5.262)、大面积脑梗死(OR=2.284,95%CI=1.019~5.122)是急性脑梗死后非溶栓患者出血转化独立危险因素。 结论 空腹血糖、LDL-C、大面积脑梗死可能增加急性脑梗死后非溶栓患者出血转化的风险。
[关键词] 出血转化;急性脑梗死;非溶栓;危险因素
[中图分类号] R743.3 [文献标识码] B [文章编号] 1673-9701(2019)15-0049-03
Effect of LDL-C and large area cerebral infarction on hemorrhagic transformation in patients with non-thrombotic thrombosis after acute cerebral infarction
WANG Yao
Department of Neurosurgery, Jiamusi Central Hospital in Heilongjiang Province, Jiamusi 154002, China
[Abstract] Objective To investigate the effect of low-density lipoprotein cholesterol(LDL-C) and large-area cerebral infarction on hemorrhagic transformation in patients with non-thrombotic thrombosis after acute cerebral infarction. Methods 90 patients with non-thrombotic thrombosis after acute cerebral infarction who met inclusion criteria and were admitted in our hospital from March 2016 to March 2018 were retrospectively analyzed. According to the patient's hemorrhagic transformation, the patients were divided into hemorrhagic transformation group(n=28) and non-hemorrhagic transformation transformation group (n=62). General information and cerebral infarct size in two groups were collected and analyzed. Logistic regression was used to analyze the influencing factors of hemorrhagic transformation. Results The smoking history, drinking history, hyperlipidemia, atrial tremor, fasting blood glucose and LDL-C levels in the hemorrhagic transformation group were higher than those in the non- hemorrhagic transformation group(P<0.05). The proportion of cerebral infarction in the hemorrhagic transformation group was higher than that of non-hemorrhagic transformation group group(P<0.01).Logistic regression analysis showed that fasting blood glucose(OR=2.192, 95% CI=1.043~4.608) and LDL-C (OR=2.347,95% CI=1.047~5.262), large area cerebral infarction(OR=2.284, 95% CI=1.019-5.122) were independent risk factors for hemorrhagic transformation in patients with non-thrombolytic thrombosis after acute cerebral infarction. Conclusion Fasting blood glucose, LDL-C, and large-area cerebral infarction may increase the risk of hemorrhagic transformation in non-thrombotic patients after acute cerebral infarction.
[Key words] Hemorrhagic transformation; Acute cerebral infarction; Non-thrombolytic; Risk factors
出血转化是临床急性脑梗死患者常见的并发症之一,可中断或终止临床相关治疗,严重影响患者生命质量[1]。血-脑脊液屏障破坏及血管再通可能导致急性脑梗死患者出血转化的发生,临床常通过影像学检查进一步明确[2-3]。准确预测、筛查出血转化高危人群,及时完善影像学检查,对出血转化的防治具有积极意义[4]。本研究以90例急性脑梗死后非溶栓患者作为研究对象,探讨影响出血转化的危险因素,为临床实践提供科学依据。
1 资料与方法
1.1 一般资料
回顾性分析我院2016年3月~2018年3月收治的、符合纳入标准的急性脑梗死后非溶栓患者90例。根据患者出血转化情况分为出血转化组(n=28)和非出血转化组(n=62)。出血转化组中,男19例,女9例;年龄51~74岁,平均(65.83±9.57)岁。非出血转化组中,男37例,女25例;年龄55~72岁,平均(65.80±9.74)岁。本研究通过我院伦理委员会审核。所有患者均知情同意。
1.2 纳入与排除
纳入标准:符合《神经病学》急性脑梗死诊断标准[5];MRI证实为脑梗死[6];具有完整病案记录;首次头颅CT未见出血灶;无精神病史;发病≤7 d;入院14 d复查头颅CT见出血病灶。
排除标准:年龄<18周岁;转院;溶栓治疗;严重凝血功能障碍;合并恶性肿瘤;不配合或未复查头颅CT;严重肝肾损害者等。
1.3 资料收集方法
从患者病例记录中收集两组性别、年龄、梗死后收治入院时间、吸烟史、饮酒史、高血压、糖尿病、高脂血症等临床一般资料。所有患者均于入院后24 h内空腹采血5 mL,采用全自动生化分析仪检查患者血糖、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、总胆固醇、甘油三酯、脂蛋白(a)、尿酸、纤维蛋白原水平。采用电子血压计记录患者入院24 h内收缩压、舒张压情况。两组患者脑梗死面积根据Adama分型,分为大面积梗死:梗死面积≥3 cm,累及≥2个脑解剖部位;中面积梗死:梗死面积<3 cm,累及<2个脑解剖部位;腔隙性梗死:梗死面积≤1.5 cm。
1.4 统计学方法
采用Excel2016进行数据处理并建立数据库。采用SPSS22.0统计软件,采用t检验来计算年龄、生化指标等计量资料平均值的差异程度,采用秩和检验分析非正态分布资料差异程度,采用χ2检验来计算脑梗死面积分类、吸烟史等计数资料的构成比的差异程度,采用Logistic逐步回归分析出血转化的危险因素,P<0.05表示差异有统计学意义。
2 结果
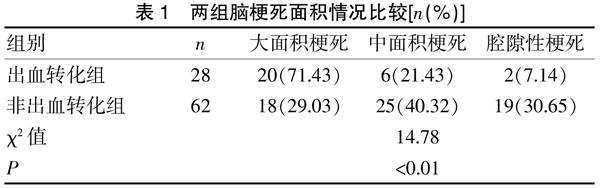
2.1 两组脑梗死面积情况比较
出血转化组大面积脑梗死比例高于非出血转化组,差异具有统计学意义(P<0.01)。见表1。
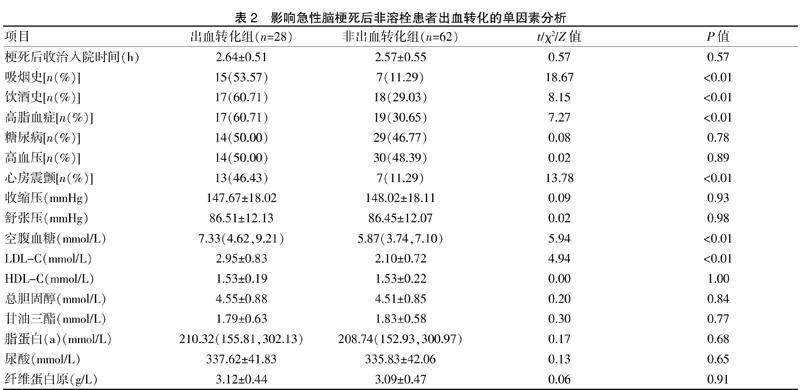
2.2 影响急性脑梗死后非溶栓患者出血转化的单因素分析
两组性别、年龄、梗死后收治入院时间、糖尿病、高血压、收缩压、舒张压、HDL-C、总胆固醇、甘油三酯、脂蛋白(a)、尿酸、纤维蛋白原水平差异无统计学意义(P>0.05);出血转化组吸烟史、饮酒史、高脂血症、心房震颤、空腹血糖及LDL-C水平均高于非出血转化组,差异具有统计学意义(P<0.05)。见表2。
2.3 影响急性脑梗死后非溶栓患者出血转化的多因素分析
自变量:上述差异有意义的量。因变量:出血转化。经Logistic回归分析发现,空腹血糖(OR=2.192,95%CI=1.043~4.608)、LDL-C(OR=2.347,95%CI=1.047~5.262)、大面积脑梗死(OR=2.284,95%CI=1.019~5.122)是急性脑梗死后非溶栓患者出血转化独立危险因素。见表3。
3 讨论
出血转化是临床常见的急性脑梗死患者并发症之一,不利于疾病治疗[7]。相关研究表明,尸检自发性出血转化发生率为38%~71%,而CT检查为11%~43%[8]。本研究中,急性脑梗死非溶栓治疗患者出血转化率为31.11%(28/90),与上述研究相类似。出血转化可能影响抗凝及抗血小板等药物治疗,进而中断或终止患者临床治疗。目前认为,出血转化的发生发展与脑梗死灶周围炎性反应、血-脑脊液屏障通透性及缺血-再灌注损伤等有关[9]。现有研究表明,高血压、高血压、神经功能障碍等均是急性脑梗死出血转化的独立危险因素,但报道结果并不一致[10-11]。此外,溶栓治疗手段也是导致出血转化的危险因素之一,但大部分急性脑梗死患者未能接受溶栓治疗。为此,本研究通过对急性脑梗死后非溶栓患者一般资料进行回顾性分析,寻找出血转化的危险因素,为临床治疗及预防提供科学依据。
本研究發现,出血转化组吸烟史、饮酒史、高脂血症、心房震颤、空腹血糖及LDL-C水平均高于非出血转化组。另外,出血转化大面积脑梗死比例高于对照组。表明上述因素对急性脑梗死非溶栓治疗患者发生出血转化具有一定影响。心房震颤患者的新生侧支循环代偿能力较差,加之血管痉挛、血管壁缺血损伤,使患者出血转化的发生几率增高,但本研究Logistic分析发现心房震颤并非该疾病患者出血转化的独立危险因素,可能与本研究样本量较少,未区分梗死部位等有关,需进一步研究。吸烟史、饮酒史及高脂血症一直以来都是临床研究心血管疾病危险因素的热点,本研究Logistic回归分析未发现它们是出血转化独立危险因素,可能与本研究纳入病例样本的标准及样本例数有关。本研究发现,空腹血糖增高、LDL-C水平升高及大面积脑梗死是急性脑梗死后非溶栓患者出血转化的独立危险因素。高血糖可使患者体内产生及堆积乳酸,抑制线粒体功能及酶活性,升高机体基质金属蛋白及自由基水平,破坏血-脑屏障,增加出血转化的风险[12]。
本研究中,两组患者一般资料糖尿病患者比例无明显差异,但有许多研究均发现糖尿病是急性脑梗死发生出血转化的危险因素,可能与本研究选取的病例为非溶栓治疗、样本例数较少有关,也可能与空腹血糖与糖尿病对出血转化存在不同机制及预测价值有关,需进一步研究。大面积脑梗死患者可能伴有明显的脑水肿,而脑水肿压迫周围损伤血管,内膜变性断裂,小血管重新再灌注,进而增加出血转化发生风险[13-14]。LDL-C可影响患者脑动脉血管细胞膜,增加其通透性,相对的降低其阻碍毒性物质进入的作用,增大出血转化发生风险[15]。为此,本文建议临床医师加大对急性脑梗死非溶栓治疗患者血糖、LDL-C及脑梗死面积的监测及控制,可能降低该疾病患者出血转化的风险。
综上所述,急性脑梗死后非溶栓患者出血转化的危险因素较多且复杂,临床医师应加大对患者空腹血糖、LDL-C、梗死面积的监测及控制,以减少出血转化的发生。
[参考文献]
[1] 曾伟英,王本国,林棉,等.血脂代谢与脑出血转化的相关性研究[J].中华神经医学杂志,2014,13(3):269-272.
[2] 于力群,时圣桂,张野,等.缺血性脑卒中患者出血转化的危险因素分析及预测模型研究[J].中国临床实用医学,2017,8(4):35-39.
[3] 许开喜,丰广魁,马先军,等.SWI与3D-PCASL联合应用对急性脑梗死出血转化的预测研究[J].中国临床医学影像杂志,2017,28(5):309-314.
[4] 郭媛媛,罗永平,刘学东.急性脑梗死患者溶栓后出血转化发生特征及相关危险因素分析[J].解放军预防医学杂志,2017,35(10):1212-1214.
[5] 张淑琴.神经病学[M].北京:高等教育出版社,2003:121-122.
[6] 张柏昌,曾官红,黄明忠,等.脑梗死出血性转化的CT、MRI影像特点分析[J].中国CT和MRI杂志,2017,15(6):24-26.
[7] Maeshima S,Okamoto S,Okazaki H,et al. Hemorrhagic transformation in patients with cerebral infarction referred to a rehabilitation hospital[J]. Interv Neurol,2016, 4(3-4):69-74.
[8] Xu X,Li C,Wan T,et al. Risk factors for hemorrhagic transformation following intravenous thrombolysis in acute cerebral infarction:A retrospective single center study[J]. World Neurosurgery,2017,101:155.
[9] 张景亮.消退素D1对大鼠脑缺血再灌注损伤后血脑屏障的影响[D].河南:郑州大学硕士学位论文,2014.
[10] 熊莉君,张临洪.急性脑梗死出血转化危险因素研究[J].中国全科医学,2014,17(15):1707-1709.
[11] Chen G,Wang A,Zhao X,et al. Frequency and risk factors of spontaneous hemorrhagic transformation following ischemic stroke on the initial brain CT or MRI:Data from the China National Stroke Registry(CNSR)[J]. Neurological Research,2016,38(6):538-544.
[12] 王鹏.胰岛素治疗对脑出血后应激性高血糖患者血清神经元特异性烯醇化酶水平的影响[J].实用临床医药杂志,2015,19(15):169-171.
[13] Liu C,Dong Z,Xu L,et al. MR image features predicting hemorrhagic transformation in acute cerebral infarction: a multimodal study[J]. Neuroradiology,2015,57(11):1145-1152.
[14] 狄海莉,尤雪梅,劉蔚玲,等.大面积脑梗死后自发性出血性转化的影响因素研究[J]. 实用心脑肺血管病杂志,2017,25(5):17-20.
[15] Yang N,Lin M,Wang BG,et al. Low level of low-density lipoprotein cholesterol is related with increased hemorrhagic transformation after acute ischemic cerebral infarction[J]. Eur Rev Med Pharmacol Sci,2016,20(4):673-678.
