164例气管支气管结核临床病理特征及病原学检测结果分析
2019-07-12杨莉杨宗成仵倩红王景民段文刘丽
杨莉 杨宗成 仵倩红 王景民 段文 刘丽
气管支气管结核(tracheobronchial tuberculosis,TBTB)指发生在气管、支气管黏膜和黏膜下层、平滑肌、软骨及外膜的肺结核。由于TBTB患者临床表现缺乏特异性,影像学检查具有一定局限性,诊断时需要综合临床表现、影像学改变、支气管镜检及病理检查才能获得准确的结果。近年来,随着支气管镜技术的发展和对结核病认识的提高,临床上TBTB患者的诊断呈上升趋势,特别是在年轻患者或女性患者,因此,重视对TBTB的综合诊治尤为必要[1]。笔者回顾分析164例TBTB患者的临床及CT图像资料、支气管镜下分型和组织病理特征,并比较不同病原学检测方法的阳性率,以进一步提高对TBTB的认识和诊断水平。
对象和方法
1.研究对象:选取2017年1—12月陕西省结核病防治院收治的164例TBTB患者作为研究对象,其中,女95例(57.93%),男69例(42.07%);年龄范围18~73岁,其中20~45岁者占57.32%(94/164)。所有患者均行支气管镜检查并取活检标本行病理检查,组织抗酸染色和痰抗酸染色;其中85例患者同时还进行了肺泡灌洗液MTB培养和GeneXpert MTB/RIF(简称“GeneXpert”)检测。收集研究对象一般信息,查阅CT图像资料;查询患者病理学检查、痰检、MTB培养及GeneXpert检测结果。
2.纳入标准:TBTB的诊断参照文献[2-4],以临床最后诊断为标准,即临床综合指标符合结核且经鉴别诊断排除其他肺部疾病后,满足下列(1)和(2),或者(1)和(3)者。(1)支气管镜检查直接观察气管和支气管病变,根据镜下有无TBTB出现的黏膜充血、水肿、肥厚、糜烂、溃疡、坏死、肉芽肿、瘢痕、管腔狭窄、管壁软化、支气管淋巴结瘘等现象。(2)符合结核病理诊断Ⅰ类或Ⅱ类诊断标准。(3)气管、支气管分泌物病原学检查,涂片显微镜检查阳性;或分枝杆菌培养阳性,菌种鉴定为结核分枝杆菌复合群;或结核分枝杆菌核酸检测阳性。
3.支气管镜检查:应用Olympus BF-ET260型电子支气管镜及配套设备行支气管镜检查,根据镜下表现分为6种类型:炎症浸润型、溃疡坏死型、肉芽增殖型、瘢痕狭窄型、管壁软化型、淋巴结瘘型[4]。
4.组织病理学检查:支气管黏膜活检标本经4%中性甲醛固定,石蜡包埋、切片,行常规HE染色,显微镜下行组织学检查,观察有无结核渗出、增生或变质性改变,依据文献[3]选择满足Ⅰ类或Ⅱ类诊断标准的患者。Ⅰ类诊断标准即病变组织及细胞病理变化符合结核病病理变化特征,且具有结核病原学证据;Ⅱ类诊断标准即病变组织及细胞病理变化具备结核病理变化特征,但没有明确结核病原学证据,作提示性诊断。
5.抗酸染色:采用改良抗酸染色方法,即石蜡切片放入两缸汽油松节油混合液(1∶1)脱蜡各10 min,石炭酸复红碱性品红初染20~30 min,充分水洗,20%硫酸分化液褪色10~20 min,流水冲洗3~5 min,美蓝染液复染3~5 s,快速流水冲洗,烘干透明封固,镜检。
6.MTB培养与GeneXpert检测:MTB培养使用美国BACTEC MGIT 960培养系统及其配套的BBL MGIT 960 7 ml培养管。GeneXpert核酸扩增检测方法按操作手册进行。
7.统计学处理:采用SPSS 18.0软件对数据进行统计分析。对TBTB的临床特征、CT表现、支气管镜表现进行描述性分析。采用χ2检验比较不同病原学检测方法的检测阳性率,以P<0.01为差异有统计学意义。
结 果
1.临床及CT扫描表现特征:164例研究对象中咳嗽153例(93.29%),发热108例(65.85%),干咳无痰42例(25.61%),呼吸困难30例(18.29%);胸部不适15例(9.15%),痰中带血或咯血9例(5.49%),声音嘶哑7例(4.27%),局限性喘鸣5例(3.05%)。病变部位以右侧为主109例(66.46%),其中右主支气管处12例,右上叶支气管处53例,右下叶支气管处37例,右中叶支气管处7例;左侧55例(33.54%),其中左主支气管处5例,左上叶支气管处35例,左下叶支气管处15例。CT扫描表现为管腔不规则狭窄92例(56.10%),管壁不规则增厚45例(27.44%),肺门或近肺门软组织肿块影27例(16.46%),其中23例(14.02%)并发肺不张。
2.支气管镜表现: 164例研究对象中Ⅰ型(炎症浸润型)69例(42.07%)、Ⅱ型(溃疡坏死型)46例(28.05%)、Ⅲ型(肉芽增殖型)29例(17.68%)、Ⅳ型(瘢痕狭窄型)13例(7.93%)、Ⅴ型(管壁软化型)1例(0.61%)、Ⅵ型(淋巴结瘘型)6例(3.66%)。
3.组织病理学检查:164例研究对象气管支气管黏膜组织的组织学改变多样,主要改变有结核病的渗出、增生和坏死性改变,仅部分患者可见特征性结核结节形成。依据病变特点分类:渗出性病变46例(28.05%)、增生性病变32例(19.51%)、坏死性病变36例(21.95%)、复合性病变50例(30.49%)。
4.病原学检测:164例研究对象中,组织抗酸染色阳性61例(37.20%)。抗酸染色阳性菌呈红染的两端钝圆稍弯曲的杆状,背景及细胞核呈蓝色,长1~4 μm,宽0.3~0.6 μm,菌体与组织在同一平面,没有折光性,排列方式呈单条散在、成堆、成束、串珠状等。痰检抗酸染色阳性68例(41.46%)。85例同时进行了组织和痰抗酸染色、肺泡灌洗液行GeneXpert检测和MTB培养,其中抗酸染色阳性率为37.65%(32/85),GeneXpert检测阳性率为51.76%(44/85),MTB培养阳性率为20.00%(17/85)。不同检测方法单独及组合检测效果与抗酸染色结果比较见表1。
讨 论
TBTB临床表现不具有特异性[5]。本次研究显示,患者最常见的表现是咳嗽,其次是发热,只有小部分患者出现干咳、呼吸困难、胸部不适、痰中带血或咯血。患者大多起病缓慢,症状不典型,缺乏特异性。病变部位右侧多于左侧,叶支气管较主支气管更为常见。TBTB影像学表现多样,其中支气管狭窄是支气管内膜结核相对的特征性影像学表现[6-7]。本组研究对象CT扫描显示,有的患者表现为管腔阻塞、狭窄、管壁不规则增厚,也有表现为阻塞性肺炎、肺不张或实变。正是由于TBTB的临床和影像表现的多样性和非特异性,致使其在临床中易误诊,常被误诊为支气管炎、肺癌、肺炎、支气管哮喘、支气管扩张症、肺不张等[8-9]。
TBTB的镜下表现也具有多变性[10]。支气管镜下改变可表现为气管、支气管黏膜充血、水肿、肥厚、糜烂、溃疡、坏死、肉芽肿、瘢痕、管腔狭窄、管腔闭塞、管壁软化及支气管淋巴结瘘等。TBTB在支气管镜下一般分为炎性浸润型、溃疡坏死型、肉芽增殖型、瘢痕狭窄型、管壁软化型及淋巴结瘘型。本组研究对象中,炎症浸润和溃疡坏死型较为常见,其次为肉芽增殖和瘢痕狭窄型,淋巴结瘘型和管壁软化型则少见。陈俊等[11]研究发现,淋巴结瘘型以年轻人多见,且好发于左上支气管、隆突及双侧主支气管、左下支气管、右上支气管、中叶支气管。对临床表现和影像学怀疑肺结核的患者,支气管镜检查对肺结核的诊断具有良好的临床价值,尤其对于涂阴患者,及时行支气管镜检查可以避免TBTB的漏诊[12]。同时,经支气管镜也是TBTB的一种有效治疗途径[10,13]。
结核病的渗出、增生及变性坏死等基本病理改变,均可在TBTB患者不同的组织标本中见到。结核病的不同病理类型反应了患者机体的不同免疫状态,早期或免疫力差的患者多表现为渗出性炎症,抗酸染色可查见抗酸杆菌;免疫力正常的患者多数为增生性改变,表现为肉芽肿形成伴干酪样坏死,干酪样坏死区比较容易查找抗酸杆菌;若患者经过一段时间抗结核药物治疗,可无渗出,抗酸杆菌一般不易查找,上皮样细胞、肉芽肿也可能减少或消失[14]。渗出、增生和变质等3种基本病变可以同时或仅有某2种出现。本组研究对象中,2种或3种的复合性病变最为多见,其次为渗出性病变和坏死性病变,这与支气管镜检查中炎症浸润和溃疡坏死型常见相一致。有些患者仅见肉芽肿,或仅见坏死,考虑源于小活检取材的局限所致。所以,对于支气管黏膜组织内仅局部查见肉芽肿、少量上皮样细胞聚集、干酪样或凝固性坏死,应结合临床病史、影像学结果、病原学结果等综合分析诊断。此外,引起肉芽肿性炎和坏死的病因非常多,因此,在组织病理诊断结核过程中,需要排除与结核病病理改变相似的病变,包括非结核分枝杆菌(NTM)感染,曲霉菌、隐球菌病、毛霉菌、组织胞浆菌病等真菌感染,以及寄生虫感染、结节病、肉芽肿性多血管炎、异物肉芽肿、淋巴瘤样肉芽肿等病变[3,15]。
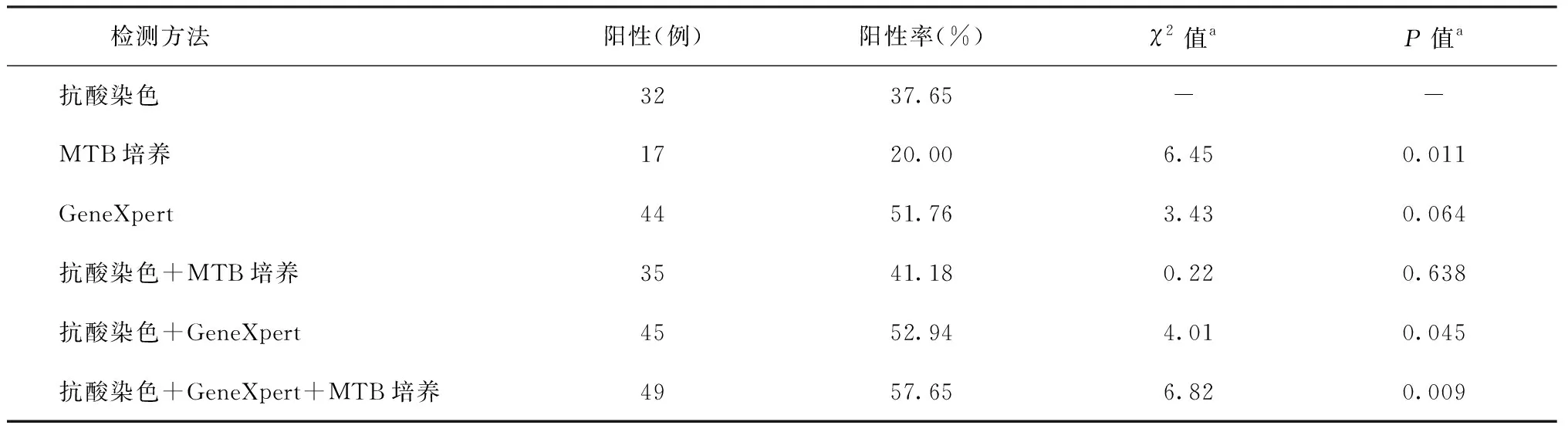
表1 不同方法检测85例TBTB患者阳性率的比较
注a:各种方法检测阳性率分别与抗酸染色阳性率比较的统计学检验结果
TBTB诊断依据的临床检测方法很多,包括抗酸染色、MTB培养、结核菌素皮肤试验、血清结核抗体检测、γ干扰素释放试验、基因检测等[16-17],但抗酸染色、MTB培养和核酸基因分析这些病原学检测最为主要,特别是MTB培养和核酸鉴定已成为确诊结核的主要依据[3]。目前,肺结核不同的检测方法各有特点,不同方法的敏感度和特异度存在较大差异。但在TBTB中,有关其临床病理及不同检测方法阳性检出率差异的研究仍较少。抗酸染色是结核病诊断中最常用的方法,但在实际应用中应明确不能仅凭抗酸染色阳性诊断结核病,因NTM、麻风分枝杆菌、部分诺卡菌属及军团菌属的细菌也可呈抗酸染色阳性[3]。因此,在诊断结核病时,抗酸染色结果仍需要结合临床及其他检查方法。目前,组织、痰液及肺泡灌洗液的抗酸染色检查在临床上应用最为广泛。本次研究中,85例患者均进行了抗酸染色、MTB培养和GeneXpert检测。笔者将不同检测方法单独或组合检测结果与抗酸染色结果作比较。其中,MTB培养阳性率仅为20.00%,考虑与部分患者在入院前已经进行过抗结核药物治疗有关[18]。联合应用抗酸染色、MTB 培养和GeneXpert检测,其结核病检测阳性率高于单独抗酸染色。这表明在TBTB的诊断中联合应用病原学检测方法可以提高检测阳性率。
总之,TBTB的诊断主要依据临床表现、影像学检查,并结合支气管镜检、病理学检查、病原学检测等多种方法。对于临床上患者反复刺激性咳嗽、胸闷、痰中带血或咯血,影像学提示肺内无明显病灶,支气管管腔狭窄、变形,肺不张等,经对症、抗感染治疗症状不见好转者或治疗效果不佳,而疑为TBTB的患者,应及早行支气管镜检查及病理检查,并联合运用多种病原学检测方法,以提高TBTB的早诊早治和诊断准确率。
