行血液透析的血栓性微血管病变相关肾脏损害临床病理分析
2019-06-27刘秀敏
刘秀敏,赵 鹏,武 婧,李 兵
(吉林大学第二医院 1.检验科;2.麻醉科;3.肾病内科,吉林 长春130041)
血栓性微血管病变(TMA)包括血栓性血小板减少性紫癜(TTP)、非典型溶血性尿毒症综合征(aHUS)和产毒大肠杆菌溶血性尿毒症综合征(STEC-HUS)等[1],是一类罕见的、临床可表现出多种症状、可迅速致命的各种微血管病变[2],可能导致肾脏、大脑、胃肠道和心脏的严重功能障碍[3]。目前国内外报道较少,行血液透析的TMA相关肾脏损害临床病理研究更少。本研究通过对我科行血液透析的TMA相关肾脏损害患者临床及病理进行回顾性研究,并与同期非血液透析患者进行对比,旨在更深入了解TMA的临床病理特点,避免误诊。
1 资料与方法
1.1 一般资料自1997年1月-2018年12月22年间,在我院住院行肾穿刺活检病理登记注册且资料完整的患者7498例,病理描述为TMA患者205例,将205例患者分为两组:血液透析组和非血液透析组。血液透析组患者50例,其中,男,26例,女,24例,男∶女=1.08∶1,年龄区间(19-76)岁,平均年龄(40.22±16.13)岁;非血液透析组患者155例,其中,男,63例,女92例,男∶女=0.68∶1,年龄区间(13-78)岁,平均年龄(39.29±15.73)岁。
1.2 方法查阅两组患者的临床及病理资料,并登记患者的性别、年龄、临床资料、病理资料及实验室检查资料等。
1.3 诊断标准各项指标、临床诊断标准及病理诊断标准参照文献[4]。
1.4 肾活检病理检查肾穿刺组织常规做IgA、IgM、IgG、C3、C4、C1q和Fib等免疫荧光检查,光镜常规做HE、PAS、PASM-Masson和Masson等检查及电镜检查。
1.5 统计学方法应用SPSS19.0 统计软件进行统计学分析,符合正态分布时,集中趋势以均数±标准差表示,组间差异采用t检验。计数资料用例数n(%)表示,当T(最小理论频数,下同)≥5且总样本量n≥40 时,直接用Pearson 卡方检验;当1≤T<5但n≥40 时,需要用连续性校正公式做卡方检验;当T<1或n< 40,或做卡方检验后所得的P值接近检验水准α时,用Fisher检验。P< 0.05为有统计学意义。
2 结果
2.1 两组患者的一般临床资料及实验室检查资料比较见表1。
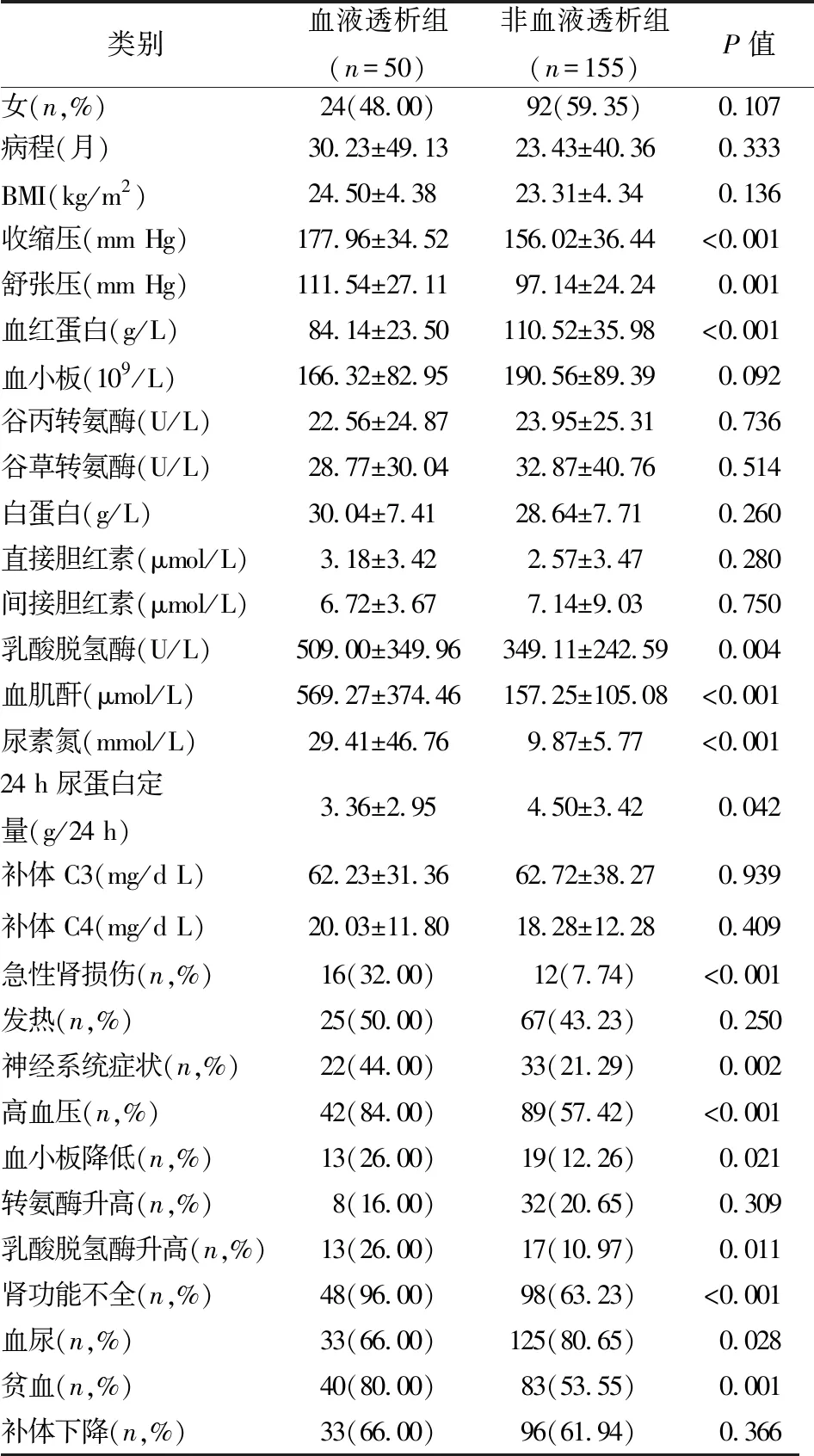
表1 两组患者的一般临床资料及实验室检查资料比较
2.2 两组患者的病理类型分布205例患者中,狼疮性肾炎伴血栓性微血管病变(LN-TMA)和恶性高血压肾损害伴血栓性微血管病变(MHT-TMA)行血液透析患者较多,分别为18例(36.00%)和21例(42.00%),详见表2。

表2 两组患者的病理类型分布(n,%)
注:LN-TMA为狼疮性肾炎伴血栓性微血管病变,MHT-TMA为恶性高血压肾损害伴血栓性微血管病变,IgAN-TMA为IgA肾病伴血栓性微血管病变,MPGN-TMA膜增生性肾小球肾炎伴血栓性微血管病变,MN-TMA为膜性肾病伴血栓性微血管病变,MsPGN-TMA为系膜增生性肾小球肾炎伴血栓性微血管病变,FSGS-TMA为局灶节段性肾小球硬化伴血栓性微血管病变,SGN-TMA为硬化性肾炎伴血栓性微血管病变,TMA为单纯血栓性微血管病变。
2.3 两组患者的肾穿刺活检病理特点比较行血液透析的LN-TMA 和MHT-TMA患者较多,其它病理类型行血液透析患者较少。这里只对LN-TMA 和MHT-TMA的血液透析患者与非血液透析患者的病理特点进行对比,详见表3。

表3 两种病理类型的肾穿刺活检病理特点(n,%)
3 讨论
TMA临床表现多样,既有遗传的,也有后天获得的。发病可以是突然的,也可以是渐进的。但临床特点包括微血管病性溶血性贫血、血小板减少和器官损伤等[5]。Sciascia S等报道[6],6例SLE患者的肾活检中,有5例描述为TMA的发生,3例活检证实为LN,2例为与SLE相关的抗磷脂综合征。Tomov S等[7]报告一例19岁有SLE病史白人女性,肾功能正常的患者,在使用造血剂治疗血小板减少症后出现严重急性肾衰竭,经皮肾穿刺活检诊断为LN-TMA,经血液透析治疗痊愈;Abdalla H等研究[8]显示,发现恶性高血压发展为血栓性微血管病变的患者与那些没有发生高血压的人相比,他们的收缩压和舒张压更高,同时醛固酮水平也较高,与乳酸脱氢酶升高有关。
本研究显示,血液透析组患者的收缩压、舒张压、乳酸脱氢酶、血肌酐、尿素氮明显高于非血液透析组患者(P<0.001,=0.001,=0.004,<0.001,<0.001);血液透析组患者的血红蛋白、24小时尿蛋白定量明显低于非血液透析组患者(P<0.001,=0.042);血液透析组患者的急性肾损伤、神经系统症状、高血压、血小板降低、乳酸脱氢酶升高、肾功能不全、贫血的发生率明显高于非血液透析组患者(P<0.001,=0.002,<0.001,=0.021,=0.011,<0.001,=0.001);血液透析组患者的血尿的发生率明显低于非血液透析组患者(P=0.028),其余均无统计学差异,与报道[4]基本一致。
LN-TMA和MHT-TMA行血液透析患者较多,LN-TMA占36.00%,低于有关报道[9,10],MHT-TMA占42.00%,这也低于文献报道[11]。行血液透析患者的SGN-TMA和单纯TMA各占8.00%,IgAN-TMA占4.00%,MPGN-TMA占2.00%,这与文献[4]报道的基本一致。
LN-TMA行血液透析患者的基底膜病变、“洋葱皮”样改变、内膜粘液样水肿、小动脉壁增厚、肾小管急性损伤发生率明显高于LN-TMA非血液透析患者(P<0.001,=0.026,=0.007,=0.034,<0.001);LN-TMA行血液透析患者的襻腔内微血栓发生率明显低于LN-TMA非血液透析患者(P=0.043)。MHT-TMA行血液透析患者的内皮细胞增生、内膜粘液样水肿、肾小管急性损伤发生率明显高于MHT-TMA非血液透析患者(P=0.02,=0.001,=0.024)。其余均无统计学差异,这与相关报道[12]基本一致。
综上所述,TMA患者临床表现多样,LN-TMA和MHT-TMA行血液透析患者较多。本研究的样本量较少,以后还需前瞻性、大样本量、多中心的研究。
