妇科急腹症诊断中阴道联合腹部超声的应用效果对比分析
2019-06-21乔芳霞
乔芳霞
(平凉市第二人民医院超声科 甘肃 平凉 744000)
妇科急腹症患者主要因腹部疼痛就诊,发病较急,症状严重,病情进展迅速,病因复杂,治疗不及时造成严重后果,早期诊治是保障妇科急腹症患者生命安全的关键。由于该病无特异性临床表现及体征,因此,很难通过症状诊断确诊[1]。超声是诊断该类疾病的常用方法,操作简单、快捷,应用价值较高,但研究发现[2],常用的腹部超声、阴道超声两者均存在一定局限性。因此,本文将在临床诊断中联合应用腹部超声与阴道超声,分析其应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年4月—2019年3月,到我院进行治疗的妇科急腹症患者共计90例,所有患者均表现为急性腹痛症状,部分患者伴有阴道不规则流血、恶心、呕吐、发热、白带增多等症状。患者均可自主表达意愿,能够配合检查。已排除其他引起急性腹痛患者以及合并严重内科疾病患者。患者年龄20~55岁,平均年龄(36.59±8.75)岁。
1.2 方法
所有患者均先后进行经腹部与经阴道超声诊断,使用仪器:mindray 8和philips iu22超声诊断仪。(1)经腹部超声: 患者取仰卧位,探头频率选择3.5M Hz,变频范围限制在2.0~5.5MHz。检查前,嘱咐患者适当饮水,充盈膀胱;或注射无菌生理盐水,达到快速充盈膀胱的效果。使用探头对于患者腹部进行扫查,进行多切面观测,了解盆腔积液状况、各器官间隙积液、子宫大小、卵巢、包块以及回声情况等。将探头置于耻骨上方,检查子宫、盆腔、双侧附件。(2)经阴道超声:探头频率选择6.5~11.0M Hz,患者取截石位,检查前,嘱咐患者排空膀胱,适当垫高患者臀部,充分暴露外阴,在探头上涂抹适量的耦合剂,并套上避孕套,缓慢、轻柔的将其置入阴道宫颈外口,使其轻抵子宫,通过旋转、倾斜、抽送等操作,探查子宫、盆腔、卵巢以及双侧附件、包块等。
1.3 评价标准
以手术病理检查结果为标准,对比经阴道超声诊断、经腹部超声诊断以及联合诊断的结果。
1.4 统计学方法
采取SPSS21.0进行数据处理,不同诊断方式的诊断结果等计数资料均使用(%)表示,采取χ2检验,P<0.05表示差异,有统计学意义。
2 结果
联合诊断的准确率为97.78%,明显高于经阴道超声准确率72.22%以及经腹部超声准确率53.33%,差异明显(χ2=23.05、48.13,P<0.05);经阴道超声诊断准确率明显高于经腹部超声(χ2=6.87,P<0.05),见表1。
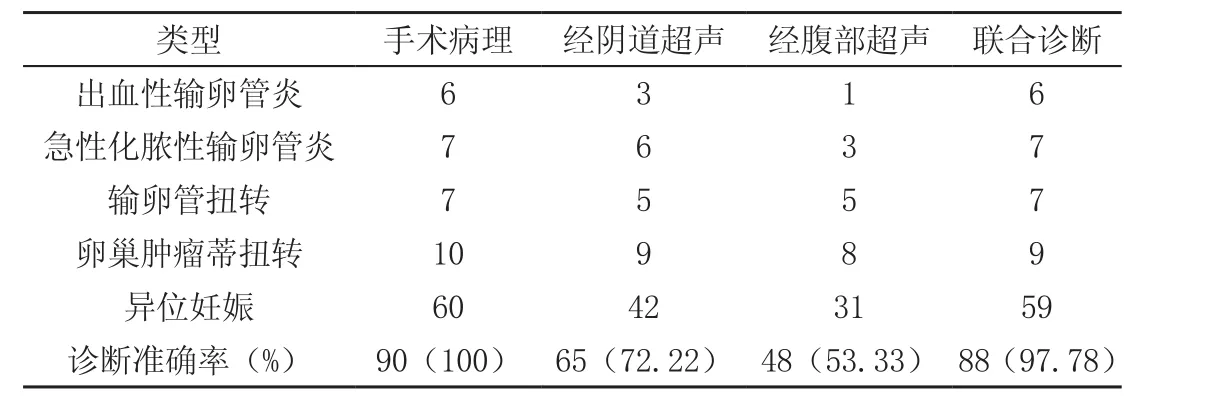
表1 不同诊断方式的诊断结果对比[n(%)]
3 讨论
妇科急腹症主要表现为腹痛、发热、恶心、呕吐、阴道不规则出血等症状,病因复杂,临床诊断难度较大,需要结合影像学及相关检查技术综合诊断[3]。同时,由于患者病情进展较快,因此早期诊断更具重要意义。超声是目前诊断妇科疾病常用的影像学检查技术,操作简便,安全无创,价格较低,适合临床推广。超声诊断妇科疾病主要有两种方式,即经腹超声以及经阴道超声,前者对盆腔、卵巢、子宫、附件等显示效果较好,有利于了解病灶位置、形态及大小,但由于其探头频率较低,且可能受到肠气、解剖结构等影响,诊断准确率有限[4]。而后者探头频率较高,受外界因素干扰较小,显像清晰,即使是微小病灶也能够检出。在本次研究中,经阴道超声诊断准确率明显高于经腹部超声(P<0.05),提示经阴道超声的诊断效果优于经腹部超声。
尽管经阴道超声的诊断率高于经腹部超声,但由于妇科急腹症具有一定特殊性,单独应用经阴道超声尚无法达到理想的诊断效果,因此,越来越多的学者建议联合应用腹部、阴道超声,同时结合患者临床表现、实验室指标,提高诊断的准确性。在本次研究中,联合诊断的准确率为97.78%,明显高于经阴道超声准确率72.22%以及经腹部超声准确率53.33%,差异明显(P<0.05),充分显示了联合诊断的临床优势。首先,联合诊断后,扫描视野更大,图像质量更高,可降低误诊及漏诊率;其次,可简化检测过程,省略了膀胱充盈过程,可避免膀胱压迫干扰图像;同时,图像清晰度更高,可实现快速诊断,能够缩短诊断时间,使患者尽快得到有效治疗;此外,联合诊断检测更全面,受内外部因素影响更小,诊断效能更高[5]。
综上所述,阴道联合腹部超声诊断妇科急腹症可提高临床诊断准确率,为患者早期治疗提供指导,建议作为妇科急腹症临床诊断鉴别的首选方案。
