3D打印技术在髋臼骨折中的临床应用
2019-06-17黄其志李俊豪陈大乐叶东城曾参军
黄其志 李俊豪 陈大乐 叶东城 曾参军
髋臼骨折是骨科常见的一种严重损伤,每10万人群发生率约20~37人次,约占所有骨折的0.3%~6.0%,死亡率达10.2%,复杂的髋臼骨折死亡率约为31.1%[1]。随着对髋臼骨折认识的深入,近年来主张对不稳定性髋臼骨折采取积极的手术治疗[2],由于髋臼解剖结构复杂,神经、血管分布密集、位置深在,使髋臼骨折手术创伤大、风险高、难度大,容易发生神经、血管医源性损伤,对手术医师要求极高[3-5],也增加了患者的心理痛苦和经济负担。3D打印技术制作三维模拟假体并预弯钢板,可以有效在术前为临床医生提供精确的指导,并且在体外进行手术模拟,以达到在手术中减小创伤,缩短时间,提高矫正精准度的目的,为患者提供更加有效、安全、精准的治疗。
1 临床资料与方法
1.1 一般资料
2016年5月—2018年7月在我院住院部手术治疗的36例髋臼骨折患者。将其采用随机分为两组。治疗组18例,男10例,女8例,年龄25~59岁,平均年龄(43.6±9.5)岁,术前时间窗5~15天,平均(9.1±0.7)天,髋臼骨折分型:Ⅰ型10例,Ⅱ型8例;对照组18例,男9例,女9例,年龄29~55岁,平均年龄(43.4±9.1)岁,术前时间窗5~15天,平均(8.9±0.9)天,髋臼骨折分型:Ⅰ型11例,Ⅱ型7例;两组患者一般资料经统计学分析,差异无统计学意义(P>0.05),具有分组研究价值。本次研究申报我院医学伦理委员会批准开展,所有患者均对本次研究之情同意且自愿签署知情同意书。
1.2 治疗方法
1.2.1 术前准备 (1)入院行常规检查,实验室常规检查,心电图,评估手术耐受力,排除手术禁忌证;(2)所有患者入院后均摄伤髋前后位、伤髋闭孔斜位、伤髋髂骨斜位片,伤髋三维重建CT片,确定骨折分型情况,排除非研究骨折分型。(3)入院后常规骨牵引,手术时间以伤后5~7天为最佳.最迟不超过伤后3周。
1.2.2 手术操作 (1)麻醉方式:患者均采用椎管内麻醉。(2)手术方法:治疗组采用3D打印技术:通过髋臼CT及三维重建进行数据测量及收集,术前根据测量结果设计并选择个体化的螺钉及解剖钢板,同时根据3D髋臼模型预弯钢板,根据骨折分型应用理想的髋臼骨折手术入路进行手术。对照组采用传统技术手术:根据骨折分型应用理想的髋臼骨折手术入路进行手术。
1.2.3 术后处理 所有患者术后均给予药物预防感染、抗凝、止痛治疗,持续被动活动关节(CPM)和静力性肌收缩功能锻炼,半个月后主动伸屈髋关节并扶拐行走,3个月后根据骨折愈合情况弃拐行走。术后手术切口1~3 d定期换药,以预防伤口感染。
1.3 观察指标及疗效判定
1.3.1 观察指标 观察两组患者手术时间、术中出血量,术后骨折复位情况,术后并发症及术后功能恢复情况。
1.3.2 评价标准 根据Matta提出的复位标准及Merle d’Aubigne提出的临床评定标准[6]。
髋臼骨折的复位情况按matta标准:<1 mm为解剖复位,<3 mm且≥1 mm为满意复位,>3 mm为不满意复位。根据改良的Merle d’Aubigne和Postel评分标准(优:≥18分,良15~17分,可13~14分,差<13分)。
1.4 统计学意义
应用SPSS 17软件对数据进行统计分析。计量资料采用(±s)表示,采用t检验,计数资料采用χ2检验,采用(%)表示,P<0.05表示差异具有统计学意义。
2 结果
2.1 手术时间及出血量比较
治疗组手术时间及术中出血量均少于对照组,组间数据对比差异存在统计学意义(P<0.05),详情见表1。
2.2 两组治疗手术骨折复位情况
治疗组术后骨折端移位情况优于对照组,数据比较差异存在统计学意义(P<0.05);两组患者术后满意复位情况虽有差异,但数据比较差异无统计学意义(P>0.05),详情见表2。
2.3 手术后并发症情况
治疗组术后合计发生并发症1例,发生率5.56%,低于对照组发生6例,发生率33.33%,差异存在统计学意义(P<0.05),详情见表3。
2.4 手术后功能恢复情况
治疗组术后功能评分优于对照组,数据比较差异存在统计学意义(P<0.05);两组患者术后功能评级虽有差异,但数据比较差异无统计学意义(P>0.05),详情见表4。
3 讨论
随着计算机及软件的开发和利用,数字化医学得到蓬勃发展。3D打印技术的出现,利用数字化技术进行体外重建人体解剖学结构,可以将患者等比例骨盆模型打印出来,在体外显示骨折情况,使得复杂的髋臼骨折变得更加直观,为手术医师提供准确的骨折信息[7-8]。利用3D打印技术制作的三维模拟假体并预弯钢板,可以有效的在术前为临床医生提供精确的指导,并且在体外进行手术模拟,以达到在手术中减小创伤,缩短时间,提高矫正精准度的目的[9-10]。
表1 手术时间及出血量(±s)
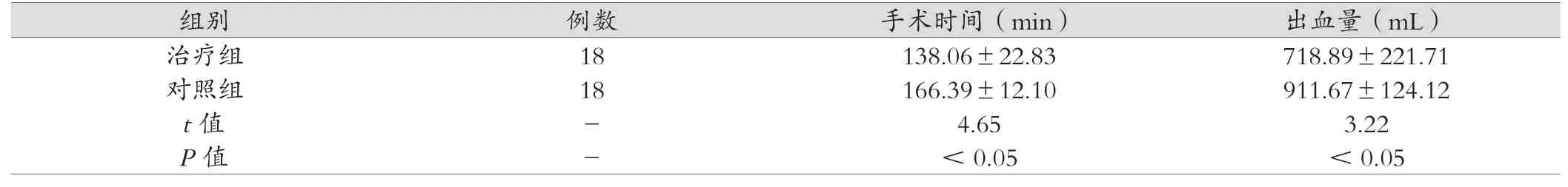
表1 手术时间及出血量(±s)
组别 例数 手术时间(min) 出血量(mL)治疗组对照组t值P值18 18--138.06±22.83 166.39±12.10 4.65< 0.05 718.89±221.71 911.67±124.12 3.22< 0.05?
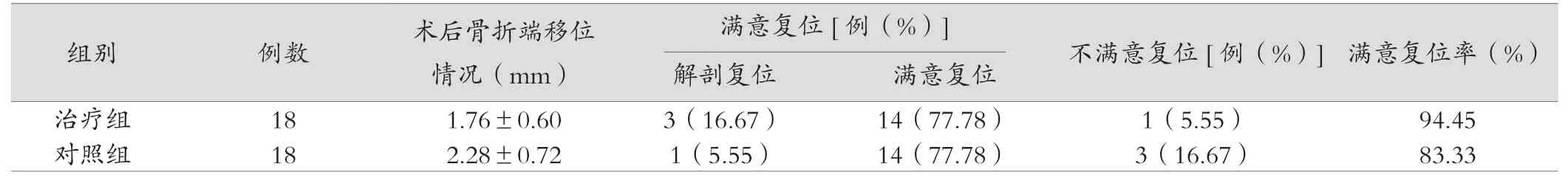
表2 手术骨折复位情况
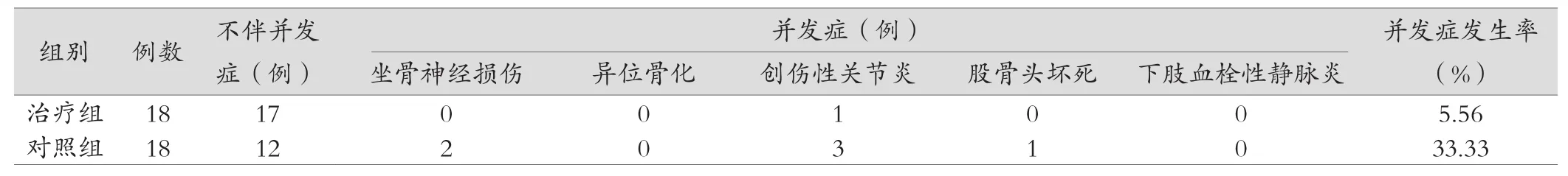
表3 手术后并发症情况

表4 手术后功能恢复情况
3.1 两组治疗方式手术时间及出血量比较分析
运用3D打印技术进行手术无论在手术时间,还是出血总量来说,均优于传统手术的对照组。主要得益于运用了3D打印技术制作的三维模拟假体并进行术前复位,同时根据复位情况进行钢板预弯,可以有效的在术中为临床医生提供精确的指导,减少术中骨折反复复位及钢板因不贴骨面而进行反复调整,从而大大缩短手术时间,同时因为有假体模型的模拟复位及固定,减少了术中对骨折周围软组织的剥离,从而达到在手术中缩短时间,减少创伤,降低出血量。
3.2 两组治疗方式手术骨折复位、功能、并发症情况比较分析
两组治疗方式的术后功能评分情况治疗组的术后功能评分较对照组高;两组治疗方式术后功能评级差异无统计学意义,说明两组手术治疗均可以取得较好效果。治疗组的术后并发症发生率低于对照组。可以看出手术中的复位精度越高,术后功能评分越高,出现创伤性关节炎的发生率越低,同时治疗组因术前运用了3D打印技术进行术前模拟复位扣钢板的预弯,有效减少手术时间及对组织的牵拉剥离范围,可以有效减少甚至避免出现一些医源性的并发症可能。
对手术并发症的防治处理。选择手术入路的原则是[11]:能够充分显露骨折,以便解剖复位和内固定;术中尽量减少肌肉的剥离,避免血管、神经损伤;操作时间应缩短,减少出血;减少术中及术后并发症[12]。髋臼骨折术后常见并发症有异位骨化、股骨头缺血坏死、创伤性关节炎、坐骨神经损伤等。异位骨化的发生与手术软组织剥离范围和程度有关[13]。异位骨化的预防方法是术中尽量减少软组织的剥离和损伤,术后放置引流管。术后口服消炎痛,对防止异位骨化有确切的作用[14]。股骨头缺血坏死主要发生在髋关节后脱位骨折中,其与股骨头损伤程度、脱位时间持续长短有关。伤后应尽早对股骨头脱位进行复位,尽可能保护股骨头的血运,有利于防止股骨头缺血坏死的发生。创伤性关节炎与骨折复位有关。因此,尽量解剖复位,减少创伤性关节炎的发生或延长其发生时间。
