脑梗死合并医院感染的临床特点与危险因素分析☆
2019-06-14李骄星王玉芳孙逊沙赖蓉林晶梁杰吴晓欣盛文利
李骄星 王玉芳 孙逊沙 赖蓉 林晶 梁杰 吴晓欣 盛文利○☆
脑梗死患者在住院期间有多种并发症,医院感染便是其中之一[1]。医院感染也称院内感染,是指住院患者在医院内获得的感染,包括住院期间和在院内获得出院后发生的感染;但不包括入院前已开始或入院时已存在的感染[2]。医院感染直接影响患者的病程与预后[3],延长住院时间,增加患者的经济负担。本研究对我科脑梗死合并医院感染患者的临床特征及危险因素进行分析,明确医院感染的易感因素,为降低医院感染率提供依据。
1 资料与方法
1.1 研究对象收集我院脑血管专科2016年1月至2018年2月的脑梗死住院患者。纳入标准:①发病时间在1周以内;②根据2014年中国缺血性脑卒中防治指南的诊断标准[4],经头颅CT/MRI证实的脑梗死;③年龄18~80岁。排除标准:①恶性肿瘤、血液系统疾病或者恶液质者;②入院时有感染症状;③入院时肺部影像提示有炎症。根据纳入及排除标准,1054例患者入组该研究。根据中华人民共和国卫生部制定的 《医院感染诊断标准》[2]将研究对象分为医院感染组(院感组,n=62)与非医院感染组(非院感组,n=992)。
对脑梗死患者进行病因分型,即TOAST分型[5],包括大动脉粥样硬化性脑梗死(large-artery atherosclerosis,LAA)、心源性脑栓塞 (cardio-embolism,CE)、小动脉闭塞(small-vessel occlusion,SVO)、其他原因所致的脑梗死(stroke of other determined etiology,SOE)、原因未明的脑梗死(stroke of undetermined etiology,SUE)。
本研究经中山大学附属第一医院临床科研和实验动物伦理委员会批准,由于该研究为回顾性研究,已批准豁免知情同意书。
1.2 方法回顾性收集在我院脑血管专科住院的脑梗死患者,记录年龄、性别、吸烟史、既往史,包括高血压病、糖尿病、心肌梗死等,所有入组患者在入院时均行美国国立卫生研究院卒中量表评分(the National Institutes of Health Stroke Scale,NIHSS)、吞水试验评估,吞水试验不能通过即为吞咽困难;记录入院时患者是否可以行走 (入院48 h不能行走指的是NIHSS评分中下肢运动在2~4分)。记录医院感染患者相关数据,包括感染部位、病原菌等。
1.3 统计学方法院感组和非院感组基本情况描述和比较,符合正态分布定量指标平均水平用x±s描述,用t检验比较差异,偏态分布用中位数(四分位数间距)M(QL,QU) 描述, 非参数检验(Kruskal-Wallis)比较差异;分类指标用频数(比/率)描述组间分布,组间差异用卡方检验或Fisher精确概率法比较。脑梗死患者发生医院感染的影响因素分析用多因素logistic回归,研究因素包括:性别、年龄、吞咽困难、糖尿病病史、心肌梗死病史、高血压病史、吸烟史、TOAST分型、入院NIHSS评分、住院天数、入院时不能行走。在进行危险因素分析时,部分连续性变量分类标准如下:按轻型卒中标准[6]将入院NIHSS评分分为≤3分、>3分;按照中国老年人的标准,将年龄设为≥60岁及<60岁;入组患者平均住院天数为11 d,故将住院时间设为≥11 d及<11 d。逐步回归多因素筛查,单因素回归P≤0.1的研究因素进入多因素回归筛选,最终多因素模型(校正P≤0.05)的因素为发生医院感染的独立影响因素,效应指标用OR(95%CI)表示。所有数据分析使用SAS9.4软件,采用双侧检验,检验水准α=0.05。
2 结果
2.1 基本情况共1054例脑梗死患者入组,平均年龄(63.9±13.8)岁,其中男 691例。院感组与非院感组临床特征比较(见表1)。
2.2 医院感染部位医院感染部位居前3位的依次为下呼吸道(45.16%)、上呼吸道(24.19%)、泌尿系统(11.29%)(见表 2)。
2.3 医院感染病原菌分布及构成情况共检出60株病原菌,以革兰氏阴性菌为主(50%),前三位分别为鲍曼不动杆菌 (13.33%)、大肠埃希氏菌(8.33%)、肺炎克雷伯菌(8.33%)(见表 3)。
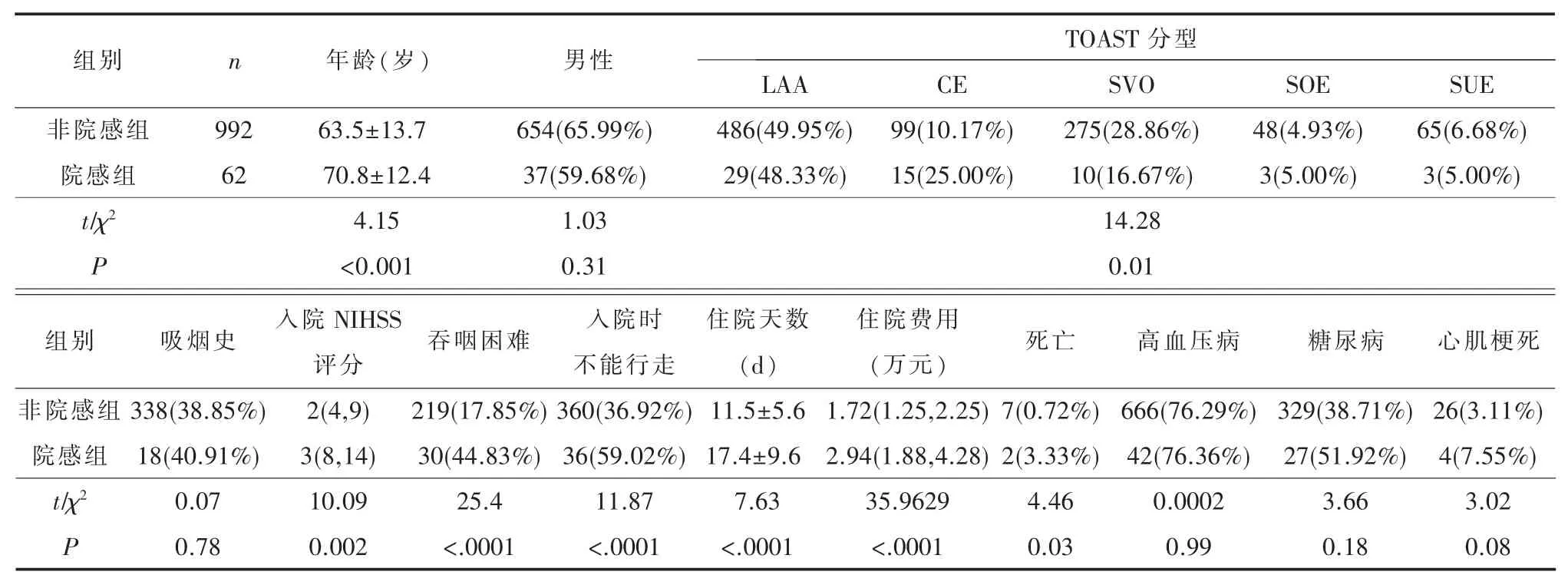
表1脑梗死是否合并医院感染的组间因素分析

表2 脑梗死患者医院感染部位分布
2.4 脑梗死合并医院感染危险因素logistic回归分析单因素二分类logistic回归分析提示高龄、CE、吞咽困难、住院时间、糖尿病病史、心肌梗死病史、SVO、入院NIHSS评分及入院时不能行走(P均≤0.05)是医院感染的影响因素,具体结果见表4,经过多因素逐步回归筛选后:CE(OR=2.80,95%CI:1.17~6.73)、住院天数超过 11 d(OR=4.50,95%CI:1.53~13.21)、吞咽困难(OR=2.78,95%CI:1.29~6.00)为脑梗死发生医院感染的独立危险因素。
3 讨论
医院感染是脑梗死住院患者常见的并发症,甚至是脑梗死患者死亡的原因之一。本研究结果显示:本科脑梗死患者的医院感染发生率为5.88%,而文献报道的感染率范围波动在5%~65%[7]。本科感染率较低,一方面与重视手卫生及隔离措施,避免交叉感染,严格落实医院感染的各项规定有关,另一方面,在医院感染上报方面,应详细监控,避免漏报、错报等。感染部位以下呼吸道感染最多,其次为上呼吸道感染、泌尿系统感染,与文献报道一致[7],可能与部分脑梗死患者有球麻痹的症状,如若不及时处理吞咽困难,易误吸致下呼吸道感染;感染的病原菌呈多样性,有革兰氏阳性菌、革兰氏阴性菌和真菌,以革兰阴性菌为主,与国内外报道大致相同[8],提示临床医生在患者有感染症状但在药敏结果尚未回报时,可酌情试验性选择对革兰氏阴性菌敏感的抗生素,然后待药敏结果回报后再进一步调整。

表3 脑梗死患者医院感染病原菌分布及构成比
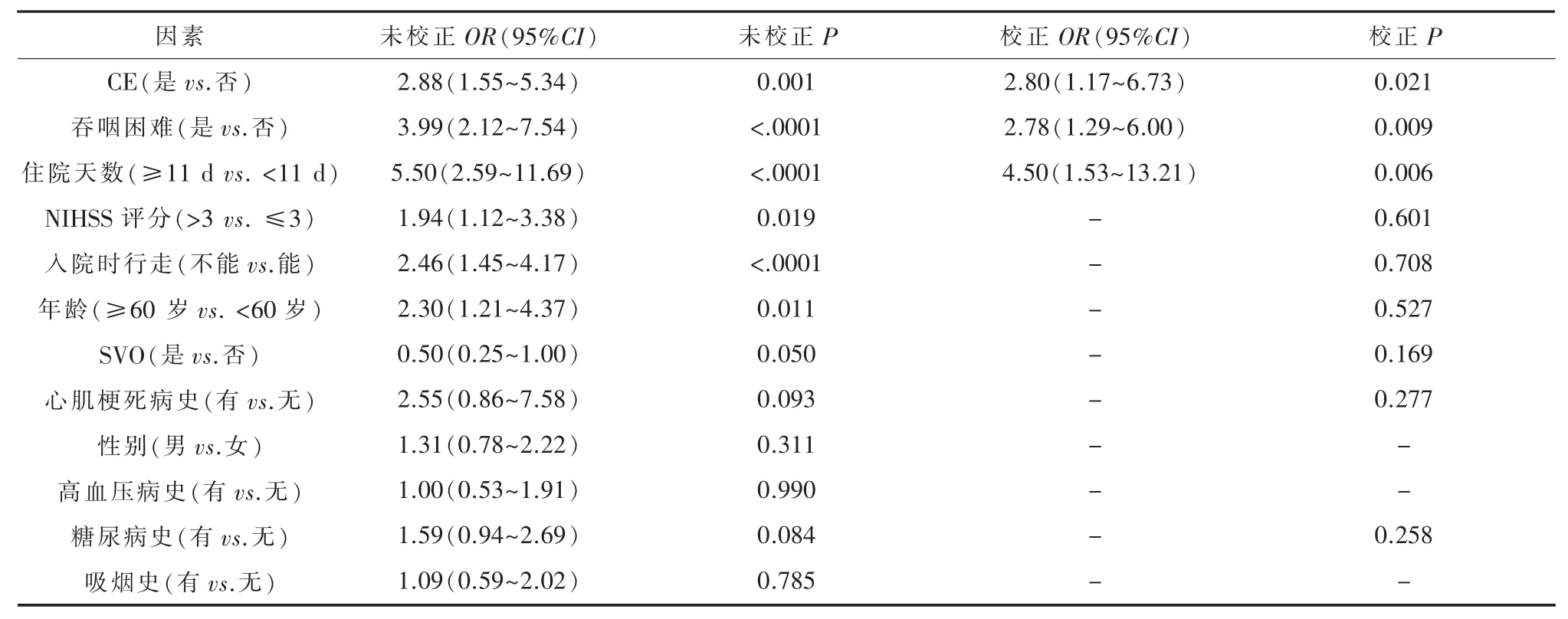
表4 脑梗死合并医院感染危险因素的logistic回归分析
本研究发现院感组较非院感组年龄大、吞咽困难比例高、入院NIHSS评分高、住院时间长、住院费用高、死亡率高,单因素危险因素分析提示:高龄、心源性脑栓塞、吞咽困难、住院时间长、糖尿病病史、心肌梗死病史、小动脉闭塞、入院NIHSS评分、入院时不能行走是医院感染可能影响因素。对于高龄患者而言,机体本身的细胞、器官的生理功能明显退化,自身免疫功能下降[9],对环境适应及抗感染的能力下降,而且脑梗死患者多数表现为肢体无力、吞咽困难等,尤其是心源性脑栓塞,往往起病很急,梗死面积大,病情较重,神经功能缺损明显,不能行走,甚至卧床,容易合并感染[10],而且住院时间越长,越会增加患者医院感染发生的机会。最终研究结果提示心源性脑栓塞、住院时间超过11 d、吞咽困难是脑梗死发生医院感染的易感因素。临床工作中,病情允许的情况下应尽量缩短平均住院日,尤其是心源性脑栓塞患者。对于吞咽困难的患者,应及时留置胃管,鼻饲营养液时抬高床头30°,加强翻身、拍背、吸痰等,尽量减少易感人群医院感染的机会,降低住院费用,减轻患者负担,降低死亡率[11]。
本研究有如下不足:未进行细菌耐药性方面的分析;医院感染的样本量较少,且其他部位感染比例偏高,达9例(14.52%),在临床工作中加强医院感染上报的同时,应积极寻找感染灶,为抗感染治疗提供依据;由于脑梗死后医院感染的影响因素非常多,不可能包括所有因素,本文只将部分因素做了分析,希望未来能开展更加全面细致的研究。
综上所述,本研究提示脑梗死合并医院感染以下呼吸道感染居多,病原菌以革兰氏阴性菌为主;TOAST分型为心源性脑栓塞、住院天数超过11 d且合并吞咽困难的脑梗死患者是发生医院感染的易感人群,应有针对性地做好相应预防和干预措施。
