促红细胞生成素联合血液灌流治疗肾性贫血的疗效观察
2019-06-11郑全林
郑全林
慢性肾脏病已成为临床多发病和常见病,若干预不及时,可导致肾功能持续恶化,直至终末期肾病。血液透析是终末期肾病患者主要替代治疗方式之一,其能够延长患者生存时间,但随着研究深入,可发现慢性肾脏疾病在疾病后期,可因为红细胞寿命缩短、红细胞生成减少、促红细胞生成素生成障碍、肾结构破坏而诱发贫血[1]。肾性贫血可降低终末期肾病患者的生活质量,诱发心脑血管等系统并发症发生,增加临床死亡率,加重病情[2]。为了降低临床病死率,还需合理选择治疗方案。目前常运用促红细胞生成素治疗,其能够延长红细胞寿命,防止红细胞被破坏,改善血透患者体内铁代谢,纠正贫血状态,但单方面治疗整体疗效不佳,因此还需联合血液灌流治疗,从而快速清除体内毒性物质[3]。而本文旨在探索不同治疗方式在实施血液透析治疗的肾性贫血患者中的价值,如下文报道。
1 资料和方法
1.1 一般资料
60例实施血液透析治疗的肾性贫血患者采用奇偶数法分组,两组中各30例,患者均为在2017年8月—2018年8月期间于我科维持性透析患者。入选标准:(1)患者透析时间超过3个月,尿素清除指数>1.4,规律性血透为每周2~3次;(2)患者均行维持性血液透析治疗;(3)患者近4周内无输血史;(4)患者均无肝硬化、急性肝炎、急性心肌梗死、肺炎等严重急性并发症;(5)患者病情较为稳定;(6)患者均签署书面知情同意书,且本次研究已经伦理委员会批准。排除标准:(1)排除近期存在感染患者;(2)排除药物难以控制的高血压患者;(3)排除中重度营养不良患者;(4)排除存在溶血性贫血患者;(5)排除活动性出血患者。
观察组平均透析时间(4.86±1.85)个月,平均病程(24.86±5.65)个月,平均年龄(68.42±5.62)岁;性别:男性14例,女性16例;原发病:2例为多囊肾,2例为间质性肾炎,5例为高血压肾病,10例为糖尿病肾病,10例为慢性肾炎,1例为系统性红斑狼疮。对照组平均透析时间(4.53±1.94)个月,平均病程(24.52±5.37)个月,平均年龄(68.65±5.71)岁;性别:男性16例,女性14例;原发病:1例为多囊肾,1例为间质性肾炎,4例为高血压肾病,11例为糖尿病肾病,12例为慢性肾炎,1例为系统性红斑狼疮。两组一般资料不具备统计学差异(P>0.05)。
1.2 方法
两组患者均进行蔗糖铁、维生素B12、口服叶酸等常规治疗。对于糖尿病患者,需配合胰岛素治疗;对于高血压患者,需配合降压治疗。血液透析治疗:本次使用的透析器选用威海威高空心纤维,采用HOLLOW FIDER DIALYZER-F14型号,透析时间为4 h,每周2次,透析时血流量为每分钟200~250 ml。
对照组采用促红细胞生成素(国药准字:S20010039;深圳赛保尔生物药业有限公司提供;规格:10000 IU/支)治疗,每周1次,每次皮下注射1万单位,若HCT增加<3%,HB增加<10 g/L,每次增加25 U/kg促红细胞生成素。
观察组在对照组基础上,采用联合血液灌流治疗,血液灌注使用一次性血液灌流器,由珠海建帆生物科技有限公司提供的HA130型号,标准碳酸氢盐透析,每周1次,时间为2.5 h,灌流时血流量维持在每分钟200~220 ml,均采用低分子肝素抗凝或普通肝素抗凝。两组均进行4个月治疗。
1.3 观察指标
对比两组转铁蛋白饱和度、铁蛋白、血清铁、红细胞压积、血红蛋白、白蛋白、C反应蛋白、尿素氮、血肌酐、总有效率。
根据肾性贫血诊断与治疗中国专家共识(2014修订版)[4]进行评定总有效率,显效:经实验室检查,红细胞压积上升≥10%,血红蛋白上升≥20 g/L,血红蛋白明显上升;有效:红细胞压积上升≥5%,血红蛋白上升≥10 g/L;无效:红细胞压积和血红蛋白无任何改善。
检测方式:在检测生化指标和血常规时,需先抽取10 ml静脉空腹血,进行血清离心处理,保持每分钟3 000 r速度,维持10 min,放于冰箱内保存,并在收集所有标本后,检测C反应蛋白。采用库尔特全自动血细胞分析仪和全自动生化分析仪检测尿素氮、血肌酐、红细胞压积、血红蛋白、铁蛋白、白蛋白、转铁蛋白饱和度、血清铁。
1.4 统计学处理
运用SPSS 22.0软件处理本次统计值差,白蛋白、C反应蛋白、尿素氮、血肌酐、血清铁、红细胞压积、血红蛋白、转铁蛋白饱和度、铁蛋白属于t检验,用(s)表示,总有效率属于χ2检验,用率(%)表示,当P<0.05,代表存在差异性。
2 结果
2.1 两组总有效率比较
观察组总有效率高于对照组(P<0.05)。如表1所示。
2.2 两组白蛋白、C反应蛋白、尿素氮、血肌酐比较
观察组治疗后白蛋白、C反应蛋白、尿素氮、血肌酐改善情况均优于对照组(P<0.05)。如表2所示。
2.3 两组铁蛋白、转铁蛋白饱和度、血清铁、红细胞压积、血红蛋白比较
观察组铁蛋白、转铁蛋白饱和度、血清铁、红细胞压积、血红蛋白均优于对照组(P<0.05)。如表3所示。

表1 对比总有效率[n(%)]
表2 对比实验室指标 (
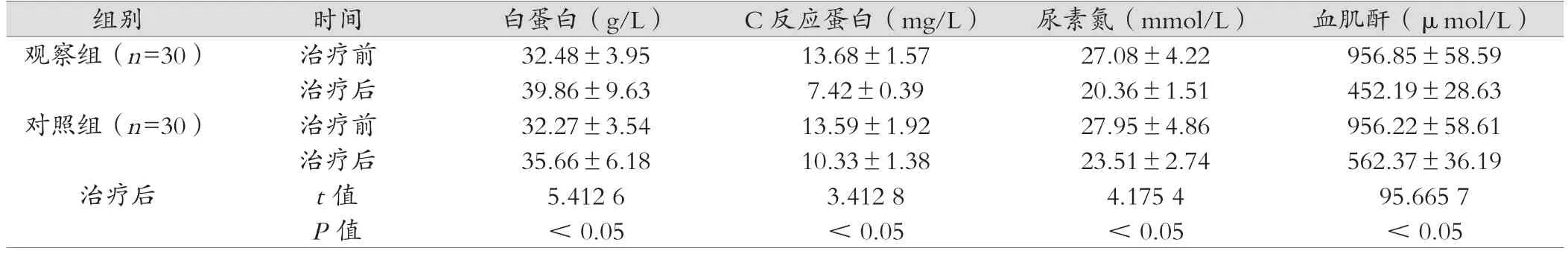
表2 对比实验室指标 (
组别 时间 白蛋白(g/L) C反应蛋白(mg/L) 尿素氮(mmol/L) 血肌酐(μmol/L)观察组(n=30) 治疗前 32.48±3.95 13.68±1.57 27.08±4.22 956.85±58.59治疗后 39.86±9.63 7.42±0.39 20.36±1.51 452.19±28.63对照组(n=30) 治疗前 32.27±3.54 13.59±1.92 27.95±4.86 956.22±58.61治疗后 35.66±6.18 10.33±1.38 23.51±2.74 562.37±36.19治疗后 t值 5.412 6 3.412 8 4.175 4 95.665 7 P值 <0.05 <0.05 <0.05 <0.05
表3 对比实验室指标(
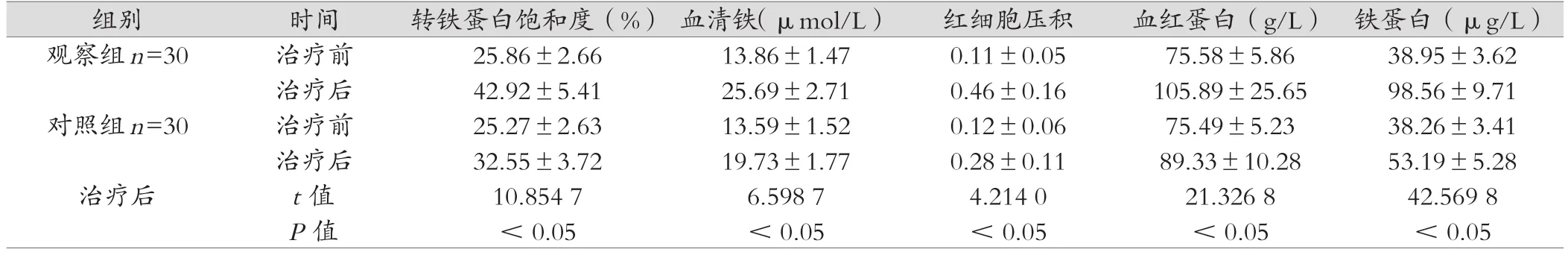
表3 对比实验室指标(
组别 时间 转铁蛋白饱和度(%) 血清铁(μmol/L) 红细胞压积 血红蛋白(g/L) 铁蛋白(μg/L)观察组n=30 治疗前 25.86±2.66 13.86±1.47 0.11±0.05 75.58±5.86 38.95±3.62治疗后 42.92±5.41 25.69±2.71 0.46±0.16 105.89±25.65 98.56±9.71对照组n=30 治疗前 25.27±2.63 13.59±1.52 0.12±0.06 75.49±5.23 38.26±3.41治疗后 32.55±3.72 19.73±1.77 0.28±0.11 89.33±10.28 53.19±5.28治疗后 t值 10.854 7 6.598 7 4.214 0 21.326 8 42.569 8 P值 <0.05 <0.05 <0.05 <0.05 <0.05
3 讨论
随着慢性肾脏疾病的恶化,可导致促红细胞生成素功能消失或下降,减弱肾脏功能,进而诱发肾性贫血的发生,早期可表现为心脏扩大、心率加快、食欲降低、记忆力降低、乏力、失眠、头晕等,部分患者还可出现心力衰竭现象,若治疗不及时,可随时危及生命安全,对此还需加强临床治疗[5-6]。血液透析是目前最常用的方案,能够清除体内毒素物质,但无法减轻炎症状态,可加重营养不良现象,对此还需合理选用方案[7-8]。
血液灌流能够利于体内毒素排出,主要通过溶质吸附原理,对大分子毒素和中分子毒素进行清除,但无法调节酸碱平衡,且在清除小分子毒素方面效果较差[9-10]。而促红细胞生成素能够有效助于贫血的纠正,改善患者当前贫血状态,延长红细胞半衰期,抑制Na+-K+-ATP酶,增加机体对促红细胞生成素的治疗反应性,延长红细胞寿命,防止红细胞被破坏[11-12]。分析本次结果,观察组铁蛋白、转铁蛋白饱和度、血清铁、红细胞压积、血红蛋白、白蛋白、C反应蛋白、尿素氮、血肌酐改善情况均优于对照组(P<0.05),总有效率高于对照组(P<0.05),由此说明,促红细胞生成素还能够增加红细胞变形性,降低红细胞膜的脆性,联合血液灌流治疗,能够有效减少氧自由基对患者红细胞膜的损害,增加红细胞对各种应激的抵抗,改变红细胞脂质成分,减少红细胞长链酰基肉碱的积聚,从而利于纠正机体贫血状态。
总而言之,促红细胞生成素联合血液灌流能够改善预后,纠正贫血状态,用于实施血液透析治疗的肾性贫血患者中效果明显。
