住院2型糖尿病患者降糖药物使用情况分析
2019-06-06吴斌
吴 斌
近年来,随着人口老龄化趋势加剧与生活方式改变,糖尿病的发病率呈逐年上升趋势,最新调查结果显示,在我国18 岁及以上人群2 型糖尿病(T2DM)患病率为10.9%[1]。对于T2DM 患者,除控制饮食、增加锻炼、改变生活方式等基础治疗外,及时有效的药物治疗是控制糖尿病病程进展的重要手段。但目前接受降糖药物规范治疗的患者比例较低,虽然中国2 型糖尿病防治指南(2017年版)制定了治疗高血糖的基本路径[2],临床实践中发现,因患者个体差异,治疗路径并不能完全覆盖患者体征。本研究就苏州市中医医院内分泌科住院T2DM 患者的用药情况进行分析,为合理治疗T2DM 提供数据参考。
1 资料与方法
1.1 一般资料
选取苏州市中医医院内分泌科2018年1—12月收治的240 例住院T2DM 患者作为研究对象。纳入标准:年龄≥18 岁;符合世界卫生组织1999年制定的2 型糖尿病诊断标准[2]。排除标准:1 型及特殊类型糖尿病;合并感染、肝肾功能不全及急性并发症患者。
1.2 方法
采用回顾性分析的方法,设计表格,表格内容包括患者基本情况、病程、住院时间、入院空腹血糖(FPG)及餐后2 h 血糖(2hPBG)、出院FPG 及2hPBG、糖化血红蛋白(HbA1c)、降糖治疗方案等。
1.3 统计学分析
采用SPSS 19.0 统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般情况
240 例患者中,男136 例,占56.7%,女104 例,占43.3%;年龄22~93 岁,平均(61.99±13.59)岁;平均体重指数(BMI)值为(24.55±4.81)kg/m2;新诊断的T2DM 患者24 例,占10.0%;平均病程(10.78±6.26)年,平均住院时间(10.77±4.39)d。
2.2 降糖药物使用情况
2.2.1 降糖药物使用频次240 例住院患者中,使用频次最高的降糖药物为α-糖苷酶抑制剂,其次为胰岛素。见表1。
2.2.2 降糖药物治疗方案及联用情况240 例住院患者中,仅使用口服降糖药患者82 例(34.17%),口服药联合胰岛素139 例(57.92%),单独使用胰岛素19 例(7.92%)。240 例住院患者中,单药治疗35 例(14.58%),两联治疗68 例(28.33%),三联以上治疗137 例(57.08%)。单药治疗常用药物胰岛素19 例(54.29%)、双胍类6 例(17.14%);两联治疗中常见的联用方案:α-糖苷酶抑制剂+胰岛素23 例(33.82%)、双胍类+磺脲类9 例(13.24%);三联以上治疗中常见的联用方案:双胍类+α-糖苷酶抑制剂+胰岛素44 例(42.72%)、双胍类+α-糖苷酶抑制剂+磺脲类11 例(10.68%)、双胍类+α-糖苷酶抑制剂+格列奈类+胰岛素10 例(29.41%)。
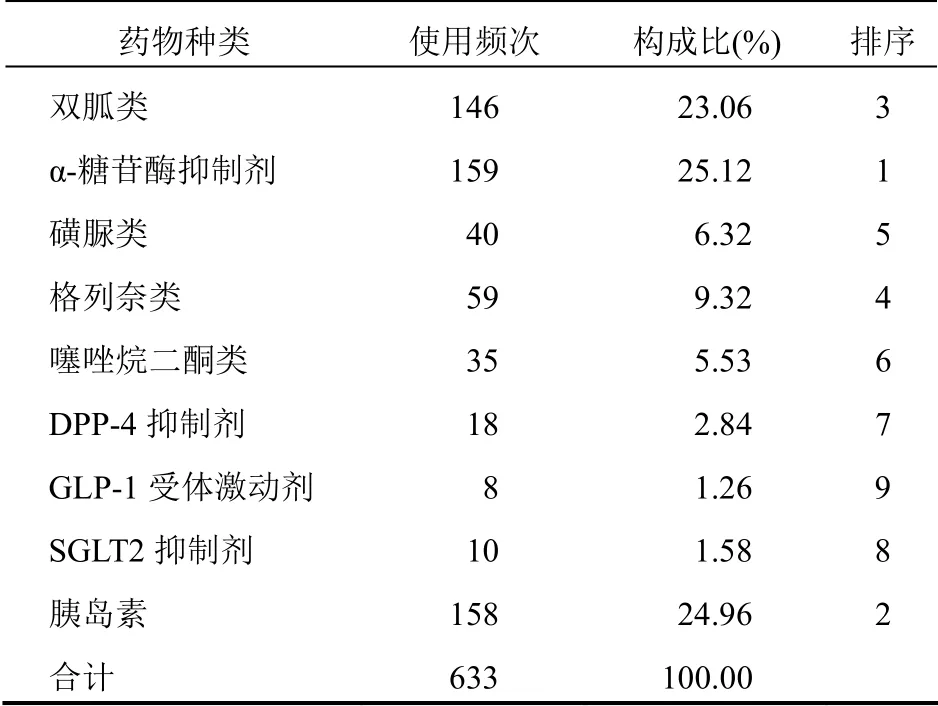
表1 住院患者降糖药物使用情况
2.3 不同降糖治疗方案患者临床资料及血糖控制情况比较
口服降糖药组的病程、HbA1c 水平均明显低于其他两组(均P<0.05),见表2。口服降糖药组FPG和2hPBG 下降幅度均明显低于其他两组(均P<0.05)。见表3。
表2 不同降糖治疗方案患者临床资料(±s)

表2 不同降糖治疗方案患者临床资料(±s)
降糖方案 例数年龄(岁) 病程(年) BMI(kg/m2) HbA1c(%) 口服降糖药 82 61.61±12.92 8.95±5.64 24.21±5.00 8.05±1.99 口服降糖药+胰岛素 139 61.73±13.18 11.44±5.95 24.93±4.81 10.34±2.22 胰岛素 19 65.58±18.81 14.06±8.80 23.23±3.64 10.70±2.94
表3 不同降糖治疗方案患者血糖控制情况比较(mmol/L,±s)
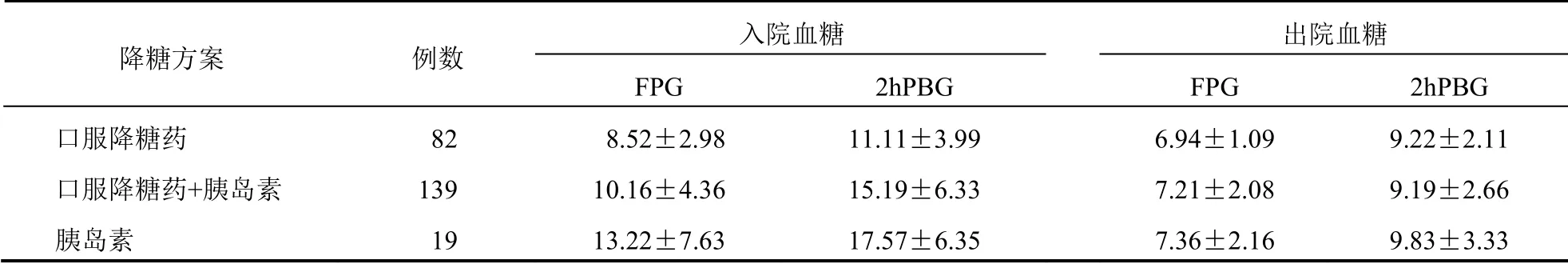
表3 不同降糖治疗方案患者血糖控制情况比较(mmol/L,±s)
降糖方案 例数 入院血糖 出院血糖 FPG 2hPBG FPG 2hPBG 口服降糖药 82 8.52±2.98 11.11±3.99 6.94±1.09 9.22±2.11 口服降糖药+胰岛素 139 10.16±4.36 15.19±6.33 7.21±2.08 9.19±2.66 胰岛素 19 13.22±7.63 17.57±6.35 7.36±2.16 9.83±3.33
表4 不同降糖药物联用方案患者临床资料(±s)
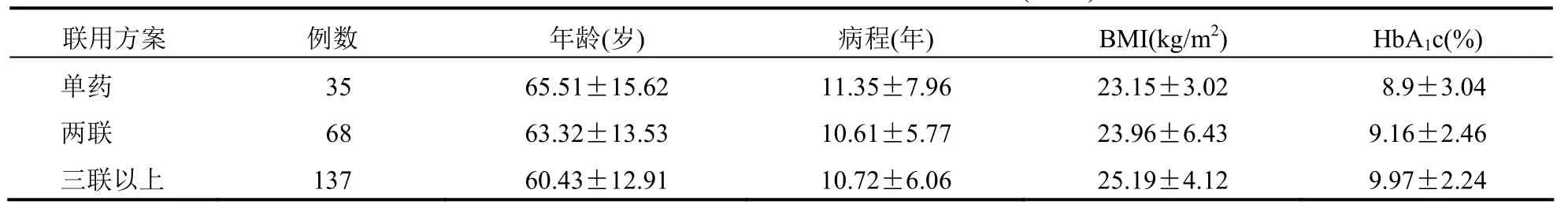
表4 不同降糖药物联用方案患者临床资料(±s)
联用方案 例数年龄(岁) 病程(年) BMI(kg/m2) HbA1c(%) 单药 35 65.51±15.62 11.35±7.96 23.15±3.02 8.9±3.04 两联 68 63.32±13.53 10.61±5.77 23.96±6.43 9.16±2.46 三联以上 137 60.43±12.91 10.72±6.06 25.19±4.12 9.97±2.24
2.4 不同降糖药物联用方案患者临床资料及血糖控制情况比较
三联以上治疗组的BMI、HbA1c 水平均明显高于其他两组,差异有统计学意义(均P<0.05),见表4。三组联用方案患者FPG 和2hPBG 的下降幅度比较差异无统计学意义(P>0.05)。见表5。
表5 不同降糖药物联用方案患者出入院血糖 控制情况(mmol/L,±s)
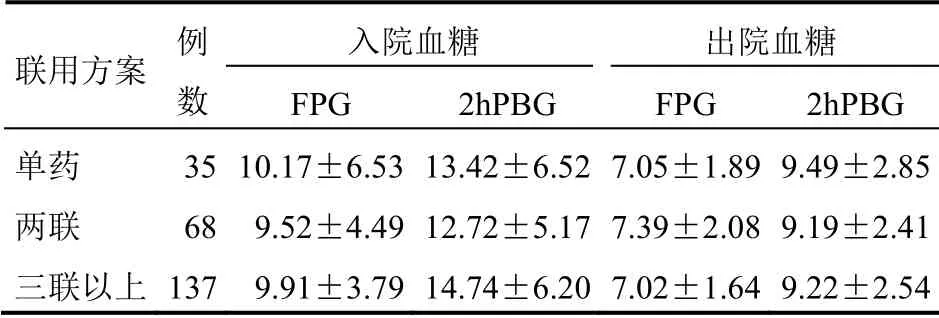
表5 不同降糖药物联用方案患者出入院血糖 控制情况(mmol/L,±s)
入院血糖 出院血糖 联用方案 例 数 FPG 2hPBG FPG 2hPBG 单药 35 10.17±6.53 13.42±6.52 7.05±1.89 9.49±2.85两联 68 9.52±4.49 12.72±5.17 7.39±2.08 9.19±2.41三联以上 137 9.91±3.79 14.74±6.20 7.02±1.64 9.22±2.54
3 讨论
本研究结果显示,使用的口服降糖药以二甲双胍和阿卡波糖为主,与2012年中国大中城市降糖药物调查分析结果一致[3]。二甲双胍是治疗T2DM 的一线用药,国内外指南均建议无论是超重还是体重正常患者,若无禁忌证和不耐受,二甲双胍是首选用药,并应全程保留在治疗方案中[4];二甲双胍具有可靠的降糖疗效,且不影响体重,不易诱发低血糖,还可改善心血管危险因素,减少心血管事件[5]。阿卡波糖是一线用药中的备选路径,主要通过延缓糖水化合物的吸收而降低餐后血糖。
2 型糖尿病是一种进展性疾病,随着病程进展,胰岛B 细胞功能会逐渐减弱,对外源性胰岛素的依赖会逐渐增强。2017 版《中国2 型糖尿病防治指南》指出,2 型糖尿病患者在生活方式和口服药物治疗的基础上,若血糖仍未达到控制目标,即可联用胰岛素治疗[2]。经多种口服药物联用治疗3 个月后HbA1c≥7%,便可启动胰岛素治疗。本调查显示,34.17%患者仅使用了口服降糖药物,HbA1c 平均高达(8.05±1.99)%,仍未启动胰岛素治疗,当HbA1c≥10%时,才启动胰岛素治疗。这说明该院大部分糖尿病患者启动胰岛素治疗的时机较晚,与指南有较大差距。此外,三组降糖治疗方案FPG 和2hPG 下降幅度显示,单纯使用胰岛素及与口服药物联用的FPG 和2hPG 下降幅度均优于仅使用口服药物。因此,尽早使用胰岛素能更快的达到目标血糖,保护胰岛B 细胞功能,预防和延缓糖尿病并发症进展。
在单药使用方面,胰岛素的使用率最高,可能是因大部分住院糖尿病患者病程长、病情重,入院时血糖高,口服药物难以快速控制血糖,这时胰岛素就是主要的甚至是唯一的治疗手段。在药品联用方面,单药、二连及以三联以上治疗组的患者的BMI 及HbA1c 值比较差异有统计学意义。表现为:1)HbA1c值越高,单药控制越不理想,越需要联合用药。2)BMI 值越高患者,越需要在胰岛素治疗的基础上加用二甲双胍、阿卡波糖等口服药物。在联用方案中三联以上治疗最为常见,其中以双胍类+α-糖苷酶抑制剂+胰岛素应用最多,这既补充了外源性胰岛素,又通过改善胰岛素抵抗、延缓糖类在肠道的消化吸收,减少大剂量胰岛素的使用,降低胰岛素使用过程中的低血糖风险。
综上述所,该院T2DM 的治疗基本参照了《中国2 型糖尿病防治指南》推荐的路径,在降糖治疗方案上主要以口服降糖药+胰岛素为主,常用的降糖药物为二甲双胍、阿卡波糖、胰岛素等,但胰岛素的使用时机存在偏差。
