男性尿道狭窄或闭锁的手术治疗:单中心3年回顾性研究
2019-06-04赵志易张慕淳谷安娜蔡星建朱武安
赵志易,张慕淳,谷安娜,张 湜,蔡星建,朱武安,张 茁
(吉林大学中日联谊医院泌尿外科,吉林长春 130033)
尿道狭窄主要发生于男性患者,是由急性损伤、炎性疾病或医源性操作(包括尿道器械干预或手术)等引起的尿道慢性纤维化和管腔变窄,是任何年龄段常见且治疗具有挑战性的泌尿系统疾病[1],临床上以外伤性及医源性多见,近年来发病率有增高趋势[2]。医源性损伤及生殖器硬化性苔藓样变性(genital lichen sclerosus,LS)引起的尿道狭窄多见于前尿道,外伤性尿道狭窄多位于球部及膜部尿道,部分经尿道前列腺电切(trans urethral resection prostate,TURP)术后患者瓣膜性狭窄常发生于膜部尿道及前列腺尖部。器质性梗阻导致排尿时逼尿肌压力增大,甚至尿潴留,晚期可合并逼尿肌无力、肾积水等并发症。临床上治疗此病的方法主要包括尿道扩张、腔内治疗及开放重建手术,而远期疗效及并发症等情况文献报道各不相同。因此,我们回顾性分析2015年3月至2018年3月我科收治的173例尿道狭窄患者的临床资料,总结不同术式治疗男性尿道狭窄或闭锁的疗效并分享心得体会。
1 资料与方法
1.1 一般资料2013年5月至2018年3月期间于吉林大学中日联谊医院泌尿外科接受诊治的男性尿道狭窄或闭锁患者173例,不包括因恶性肿瘤、尿道下裂或尿道下裂成形术后出现的狭窄。年龄15~84岁,平均(51±14)岁;病程6个月~15年,平均3年;术前膀胱造瘘者125例,尿道闭锁43例,余患者最大尿流率(Qmax)2.0~9.1 mL/s,平均(3.6±1.32)mL/s,造影显示尿道狭窄或闭锁长度0.5~11.2 cm,其中前尿道平均狭窄长度(6.8±2.3)cm,后尿道平均狭窄长度(3.1±1.2)cm;尿道狭窄由创伤所致94例,其中骨盆骨折67例,骑跨伤18例,阴茎外伤9例;医源性损伤48例,其中TURP术后10例,余38例有经尿道内镜操作、留置导尿管、尿道扩张等既往史;LS 29例;不明原因2例。详见表1。

表1 患者尿道狭窄的部位与病因
1.2 诊断及术前准备详询受伤原因、尿道扩张史及手术史,并评估勃起功能等情况。术前通过顺行尿道造影和(或)逆行尿道造影、膀胱软镜检查(自尿道外口逆行与膀胱造瘘口顺行相结合)、尿道超声造影、尿流率及残余尿的测定,明确诊断并评估尿道狭窄的部位、长度以及周围瘢痕增生程度等。入院常规送检尿培养,根据尿路感染情况及药敏结果应用抗生素3~5 d,并以庆大霉素盐水冲洗膀胱尿道。手术室麻醉下碘伏溶液稀释后经尿道外口和(或)膀胱造瘘管灌入,保留5~10 min后排空。
1.3 手术方法
1.3.1尿道狭窄段切除端-端吻合术 会阴部倒“Y”形切口,逐层切开显露尿道,充分游离球部尿道及其与阴茎海绵体的间隙,在远端贴近狭窄或闭锁部位离断尿道,通过膀胱造瘘口置入金属尿道探子,在探子引导下彻底切除狭窄段及周围纤维化瘢痕组织,尿道断端黏膜修整成平滑斜面后对合,4-0或5-0可吸收线端-端间断吻合6针或8针[3],经尿道置入F18导尿管,逐层关闭切口,留置引流管,加压包扎。
1.3.2口腔黏膜移植尿道成形术 经鼻插管全麻,取平卧或截石位,根据狭窄部位做阴茎、阴囊或会阴切口,逐层切开显露游离狭窄段尿道海绵体,置入F5输尿管导管作为引导,腹侧或背侧纵行切开狭窄段尿道,两端至正常尿道组织0.5 cm处,测量狭窄段长度后纱布湿敷创面,转移术区至口腔,无菌记号笔标记取材范围,避开舌下腺导管,2%利多卡因注射液和肾上腺素生理盐水(浓度为1∶200 000)配比溶液黏膜下浸润,切取黏膜后缝合舌部创面,修剪黏膜条,成形尿道可通过腹侧或背侧补片形式:切取的舌黏膜条与腹侧切开的尿道狭窄段以5-0可吸收线做侧侧连续缝合,然后以阴茎皮下筋膜多层覆盖成形尿道,此为腹侧补片;背侧纵行切开狭窄段尿道,用可吸收线将黏膜条间断固定在阴茎海绵体白膜上,然后与切开的尿道黏膜缝合,此为背侧补片[4]。对于狭窄段较长、舌黏膜单侧取材不够的患者,可采用两侧黏膜拼接以避免损伤舌尖。术毕留置F18导尿管。
1.3.3经尿道钬激光内切开术 取截石位,边冲水边进镜至尿道狭窄处,试插F4-5输尿管导管或斑马导丝通过狭窄段,以导管或导丝为引导,在直视下分别于截石位3、12、9点放散状切开,将狭窄环彻底切开汽化,严重狭窄患者可从膀胱造瘘管置入金属探条作为引导,必要时手指在直肠内配合,边切割边推进镜体,切割完毕修整创面,经尿道留置F18导尿管。
1.3.4输尿管镜联合S形尿道扩张术 取截石位,经尿道进F8/9.8输尿管镜,进水充分显露狭窄处,经尿道狭窄环置入斑马导丝,根据狭窄长度及程度选择适宜的S形尿道扩张器,在导丝的引导下依次递增进行扩张,直至适宜的周径(F18-20),以狭窄段扩裂,尿道无明显出血为宜,扩张器留置5 min左右,扩张完毕留置F16-18导尿管。
1.4术后处理 尿道吻合术后采取切口加压包扎并托起阴囊,术后2~3 d视引流情况拔除引流条,常规换药,术后留置导尿管4周,如拔管后瘢痕增生严重,则外用丙氯配合温水坐浴并延时带管2~4周;口腔黏膜移植尿道成形术后,阴茎段成形用弹力绷带包扎,阴囊、会阴部用纱布加压包扎,适度挤压清理尿道内分泌物,留置导尿管3~4周;腔内切开术及尿道扩张术视术中情况留置导尿管2~4周。所有患者术后常规应用抗生素预防或治疗感染,庆大霉素盐水经导尿管凹槽冲洗尿道分泌物,携带膀胱造瘘管者,拔除导尿管2周内若排尿正常,则拔除造瘘管。
1.5观察与随访 分别术后3、6、12个月进行电话随访或门诊复查。若术后主观上无排尿不畅、膀胱残余尿<50 mL、最大尿流率>15 mL/s,则认为修复成功;若患者术后主观上存在排尿困难、膀胱残余尿>50 mL、最大尿流率<15 mL/s,则考虑狭窄复发,并根据尿道造影、尿道镜等手段评估狭窄情况,以决定是否进一步处理。

2 结 果
上述173例手术均顺利完成,住院期间未出现严重并发症。术后留置相同材质带侧槽导尿管。全部获随访6~36个月,平均15个月。其中154例主观排尿通畅,尿线正常,Qmax16.3~25.8 mL/s,平均(18.62±3.65)mL/s。各类并发症包括尿道再狭窄、尿路感染、切口感染、尿道皮肤瘘、一过性尿失禁等情况详见表2、表3。

表2 手术方式与疗效
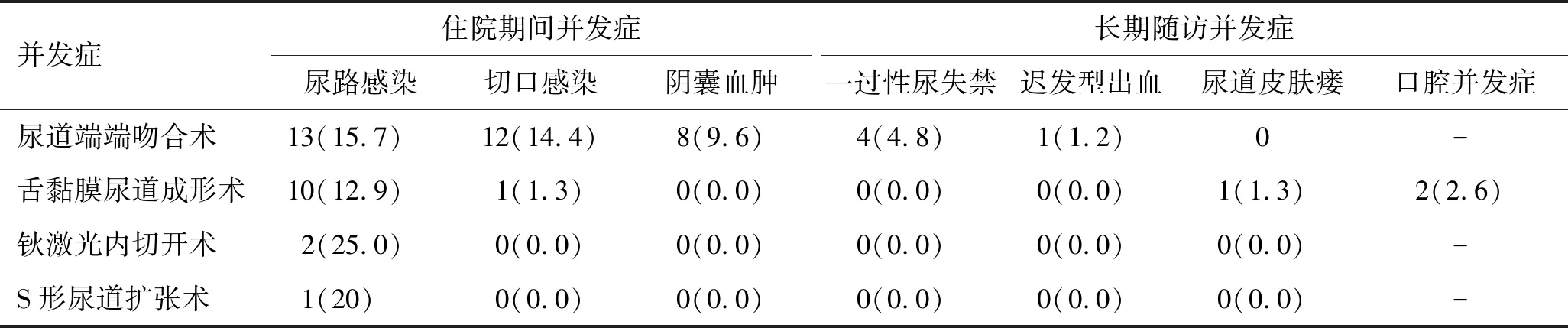
表3 不同术式并发症[例(%)]
3 讨 论
尿道狭窄或闭锁在男性泌尿系统疾病中比较常见,据估计每10万例男性群体中有229~627例尿道狭窄患者[5]。在发达国家,尿道狭窄多缘于特发性与医源性,相比之下,创伤是发展中国家最常见的原因[6]。本中心尿道狭窄病因以创伤及医源性为主,反映出近年本地区的工业化及日益增多的医疗干预。治疗尿道狭窄的目的在于解除梗阻,术后恢复良好的排尿与尿控功能,并尽可能避免对性功能的影响,而因其病因复杂、解剖位置特殊及早期处理不当等特点,使得修复重建成为该领域的棘手难题。目前临床上应用较广泛的外科治疗方法包括尿道扩张、腔内切开手术及开放性尿道修补术等[7],但其治疗难度大,术后易复发,目前尚无一种方法能够适合全部类型的尿道狭窄。
前尿道因其解剖的特殊性,狭窄部分剔除后组织缺损大,吻合较为困难,而口腔黏膜以其独特的组织学特性被作为替代组织广泛应用于尿道修复重建,并被认为是尿道替代的“金标准”[8-9],其中舌黏膜具有取材的方便性及长度优势,更适合于前尿道狭窄的修复重建,且口腔并发症相对较少,长期随访症状多可明显改善[10]。本次研究以舌黏膜移植尿道成形术治疗多种类型前尿道狭窄,临床疗效令人满意,术后口腔并发症发生率较低。国内学者认为,游离组织重建尿道成功的关键是移植物与受区建立良好血运,无感染、血肿等[11]。本组经长期随访,8例患者存在狭窄复发,其中大多局部条件较差且血供不良,黏膜存活或存在障碍。因此,术中应着重注意以下几点:①狭窄处尿道应充分切开并彻底清除瘢痕组织,准备良好的尿道床及血运供黏膜对接存活[12];②术后对移植区加压包扎,使移植物与尿道床紧密粘合而消除死腔,可有效提高移植物的存活,减少吻合口狭窄[13];③远端尿道狭窄应将尿道外口充分扩切,并与黏膜外翻性缝合避免外口狭窄;④及时清理尿道内分泌物,经尿管侧槽以抗生素冲洗创面,可有效减少移植物的感染。
各种外伤常导致球膜部尿道的损伤,故此类狭窄甚至闭锁多发生于后尿道。近年随着微创技术的发展,腔内切开手术在临床上得到广泛开展,该术式具有简单、经济、损伤小及恢复快等优势,但有学者指出长期随访排尿通畅率接近10~30%,尤其对于长段狭窄疗效较差,重复手术亦无显著改善[14-15]。尽管开放手术相对腔内手术更为复杂,损伤较大且麻醉成本较高,但开放性尿道吻合术仍认为是治疗创伤性后尿道狭窄的金标准,在众多尿道修复手术中拥有较高的成功率,狭窄复发少见[16-18]。本研究中采用吻合术治疗创伤后的球膜部尿道狭窄,再狭窄率12.04%,证实吻合手术具有良好疗效。开放手术的理想疗效可归功于充分显露的术野,瘢痕切除彻底,成功的关键在于解剖性复位及无张力吻合,但其损伤较大,术后组织炎症反应重,出血量、切口感染、血肿等并发症发生率较高[19]。本组病例住院期间并发症通过换药清创、合理抗炎等积极处理后大部分得到恢复,无严重后遗症。不同于腔内手术,吻合术后病例狭窄复发多为膜性,行尿道扩张1~2次后即可恢复,部分患者因吻合口局部血运不良引起瘢痕增生,予以丙酸倍氯米松外用并间断扩张尿道3个月多可好转。需要特别注意的是,本组7例为经尿道腔内切开术后狭窄复发患者,术中观察狭窄段黏膜苍白质硬,周围组织纤维化粘连严重,需剔除的瘢痕组织范围往往大于术前评估,吻合张力相对较大,从中我们体会到,反复的腔内手术史可导致狭窄段瘢痕重度增生,使得后续手术难度增加,因此,临床上需严格把握腔内手术的适应证,避免过度使用。
TURP术后尿道狭窄患者最常见狭窄部位为前列腺部尿道,多数为前列腺尖部形成活瓣导致排尿困难[20]。鉴于狭窄部位较深,开放手术可能具有局限性,腔内手术可作为替代治疗。我们通过腔内钬激光内切开术治疗此类狭窄,取得了理想效果。钬激光的爆破切割力和组织汽化能力可以高效清除狭窄处的瓣膜和多余腺体,降低功率至15 W后适合精细操作,但是TURP术后患者膀胱颈部的“尿道内括约肌”往往已被破坏,尿控功能依赖于膜部尿道处外括约肌,所以在内切开过程中应时刻观察外括约肌情况,谨慎处理。
对于部分短段狭窄的患者,我们使用S形尿道器扩张改善排尿情况。此方法在直视下置入导丝,并在其引导下操作,避免了传统扩张的盲目性,其扩张尿道具有相对连续的特点,对狭窄段尿道扩张后损伤相对小[21]。鉴于扩张只会破坏而不能彻底清除瘢痕的特点,我们仅将此技术应用于因高龄或一般状况较差而无法耐受开放手术的患者,且不包括尿道闭锁的患者。
最大尿流率可量化评估排尿状态,通常被作为检验尿道狭窄是否治愈的参考标准,国内学者多以15 mL/s为分界线,本研究中两组术后平均最大尿流率均大于此标准,但部分患者伤后长期排尿不畅继发逼尿肌功能障碍,或合并高龄及前列腺增生等因素,虽然术后尿流率较低,但主观上无排尿困难,残余尿量小于50 mL,复查尿道镜未见吻合口狭窄,仍可认为治疗有效。因此我们认为,明确的评估手段(镜检或造影)及患者的主观感受应作为评估尿道狭窄的主要因素。
综上所述,我们应根据狭窄长度、位置及狭窄段纤维化程度等因素细化评估并选择手术方式:尿道吻合术可作为治疗创伤后的球膜部尿道狭窄或闭锁的金标准,推荐使用;舌黏膜移植尿道成形术可作为各种类型的前尿道狭窄的修复重建,疗效肯定,并发症少,临床值得推广;TURP术后的后尿道狭窄可行腔内切开治疗以避免尿失禁的发生;部分高龄无法耐受手术的短段狭窄患者可应用输尿管镜联合S形尿道扩张术作为替代治疗。因本次研究为单中心研究,患者例数及随访时间有限,且受职业分布及转诊标准等区域性因素限制,研究结果并不能完全阐述该病的流行病学特点,不同术式治疗男性尿道狭窄或闭锁的疗效及体会旨在为本病的治疗提供参考。
