血糖管理三人行项目中2型糖尿病患者的用药依从性
2019-06-03沈雯周玲丽蒋自培
沈雯,周玲丽,蒋自培
(温州医科大学附属第一医院,浙江 温州 325015,1.内分泌科;2.眼科)
糖尿病是高患病率、高病死率和高医疗花费的疾病之一[1]。及时严格控制血糖可以有效防止糖尿病并发症的发生发展[2-3]。胰岛素治疗是控制血糖的有效手段[4],但患者常常因为用药依从性不高而影响到临床治疗效果。国内外研究表明,仅有约1/3的糖尿病患者具有较好的用药依从性,能够规范使用胰岛素[5-6]。
“血糖管理三人行项目”是一项由全国600多家通过了“中华医学会糖尿病学分会糖尿病教育管理单位认证项目”的医院参与的多中心临床研究(医协函[2017]478号),旨在促进基础胰岛素临床规范化使用[7]。“血糖管理三人行项目”模式对患者的血糖管理可使糖尿病患者糖化血红蛋白的水平较对照组下降约0.44%,血糖明显改善[8]。但在患者的随访中,有部分患者由于种种原因而停药。笔者对温州医科大学附属第一医院“血糖管理三人行项目”中2型糖尿病患者的用药依从性情况进行调查分析,以指导该项目更好地开展,现报告如下。
1 资料和方法
1.1 病例资料和分组 收集2016年7月至2016年9月我院内分泌科参加“血糖管理三人行”的门诊患者共243例,均为2型糖尿病患者。其中89例患者在12 周随访结束前未严格按照医师制定的医嘱执行基础胰岛素注射治疗,作为停药组,其中男80例,女9例;年龄32~70(50.96±9.13)岁。另外154例患者在12周随访结束前一直使用基础胰岛素治疗,作为未停药组,其中男109例,女45例;年龄23~78(55.10±12.58)岁。本研究经本院伦理委员会批准。
1.2 方法
1.2.1 护士角色:专职护士首先打开赛诺菲公司提供的iPad,进入“血糖管理三人行”系统软件,对于愿意入组患者建立独立的电子档案,初始信息包括姓名、年龄、性别、联系电话、体质量指数 (body mass index,BMI)、病程、空腹血糖和糖化血红蛋白等;进行首日糖尿病教育,发放糖尿病规范管理手册;定期举行糖尿病健康教育讲座;在患者入组后的第1、第2、第4、第8、第12周,iPad系统软件定时提醒专职护士电话随访并登记回访信息,将血糖控制不达标(空腹血糖>6.1 mmol/L)或发生低血糖的患者反馈给医师,并记录患者的停药情况和原因。
1.2.2 医师角色:医师在患者就诊和随访中指导患者科学的糖尿病饮食及运动,解答患者的咨询及疑问,根据患者或护士反馈的血糖进行及时调整。
1.2.3 患者角色:患者每日注射甘精胰岛素1 次,在第1、第2、第4、第8、第12周监测空腹血糖、餐后血糖,根据医师建议调整胰岛素剂量和其他降糖药物以控制空腹血糖达标;接受定期随访及复诊。
1.2.4 用药依从性分析:依从性判断标准为:①依从性好:能够严格执行医嘱进行糖尿病饮食、运动和药物治疗,按疗程注射基础胰岛素,并对血糖进行监测,主动与医护人员进行密切的配合。②依从性差:患者未按疗程注射基础胰岛素,拒绝配合医护人员进行健康教育及血糖监测。本研究对停药组和未停药组在使用基础胰岛素前的一般情况及临床特征进行单因素和多因素分析,探索各类影响因素对用药依从性的影响,相关指标包括:患者的性别、年龄、BMI、病程、初始空腹血糖、初始胰岛素剂量及全身并发症情况。同时进一步观察在停药组患者中12周随访期结束前不同的停药原因及患者停药时间分布情况、不同的既往治疗方案中患者停药的原因及不同的目前治疗方案中患者停药的原因。
1.3 统计学处理方法 采用SPSS21.0统计软件进行分析。首先对数据进行正态性检验,符合正态分布的计量资料以±s表示,组间比较采用t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验分析。计数资料以率表示,采用χ2检验分析。最后排除各因素共线性后将单因素分析有统计学意义的变量引入多因素logistic回归模型,探索用药依从性与各类影响因素间的关联性。P<0.05为差异有统计学意义。
2 结果
2.1 停药组和未停药组用药前一般情况对比 入选的243 例研究对象中,依从性好者(未停药组)154例,占总人数的63.4%,依从性较差者(停药组)的年龄、男性比率、病程、初始空腹血糖、初始胰岛素水平和全身并发症发生率均显著低于依从性较好人群,而BMI则明显大于其对照人群,见表1。
2.2 患者停药时间分布 因更改治疗方案停药的患者76例(占85.4%),自行停药的13例(占14.6%),更改治疗方案的患者明显多于自行停药患者(χ2= 31.48,P<0.001),见表2。其中第1周停药现象最为明显。

表1 研究对象一般情况及临床特征

表2 患者停药的时间分布[例(%)]
2.3 既往治疗方案对患者依从性的影响 在不同的既往治疗方案(指12周基础胰岛素治疗前的治疗方案)中,既往使用口服药物的患者停药例数最多,计48例(占53.9%),与未使用药物组(53.9%vs.30.3%,χ2=4.17,P=0.041)和使用口服药物加胰岛素组(53.9%vs.15.7%,χ2=41.11,P<0.001)相比差异有统计学意义。在不同的停药原因中因更改治疗方案-只用口服降糖药物的例数最多,为50例(占56.2%)。见表3。
2.4 现有治疗方案对患者依从性的影响 目前使用基础胰岛素+口服降糖药的患者停药人数64例,多于基础胰岛素+短效胰岛素的患者(71.9%vs.28.1%,χ2=11.64,P=0.001)。在不同的停药原因中更改治疗方案-只用口服降糖药物的例数也是最多,为49例(占55.1%)。见表4。
2.5 患者依从性影响因素分析 使用多元逐步回归模型对单因素分析中明显影响依从性的变量进行筛选,然后再进行进一步的分析,结果显示,病程较短、初始空腹血糖较高、BMI较大及初始胰岛素剂量较低是患者依从性较差的危险因素,其中病程较短是影响患者用药依从性的最重要影响因素。见表5。
3 讨论
研究表明,对于2型糖尿病患者来说,尽早适应胰岛素治疗,在某种程度上可以减少胰岛β细胞的负荷,尽快纠正高血糖状态并解除其毒性作用,从而改善胰岛素抵抗,保护甚至逆转残存β细胞功能[9-10]。 但不少患者认为打胰岛素会“上瘾”,医护人员应加强对患者的健康教育和多元化护理[11],减少患者对注射胰岛素的恐惧心理,从而提高患者用药的依从性。《中国2型糖尿病防治指南(2013年版)》[12]指出,血糖控制的关键是系统的管理,而“血糖管理三人行项目”采用医师、护士和患者一体化管理模式,在中国探索糖尿病血糖优化管理对初始基础胰岛素治疗的2型糖尿病患者空腹血糖达标率和治疗依从性的影响,促进基础胰岛素的规范化使用,帮助更多初始基础胰岛素治疗的患者尽早获得血糖达标[5]。
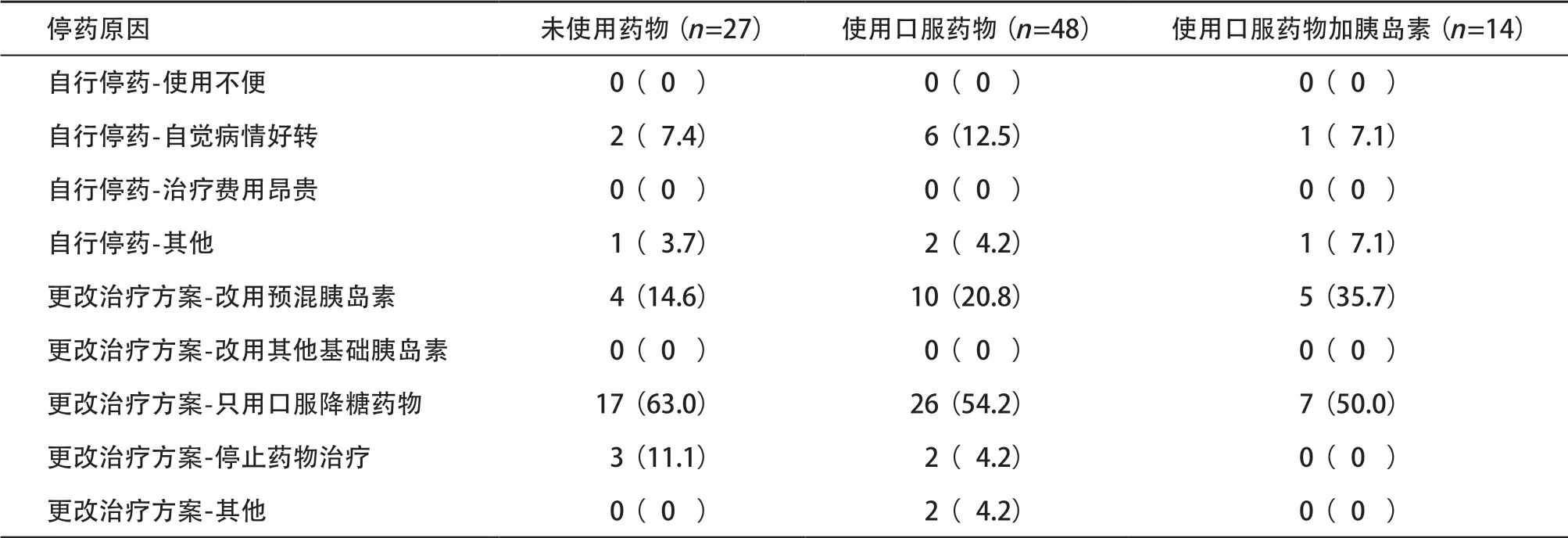
表3 既往不同治疗方案患者停药原因[例(%)]

表4 现有治疗方案中患者停用基础胰岛素原因[例(%)]
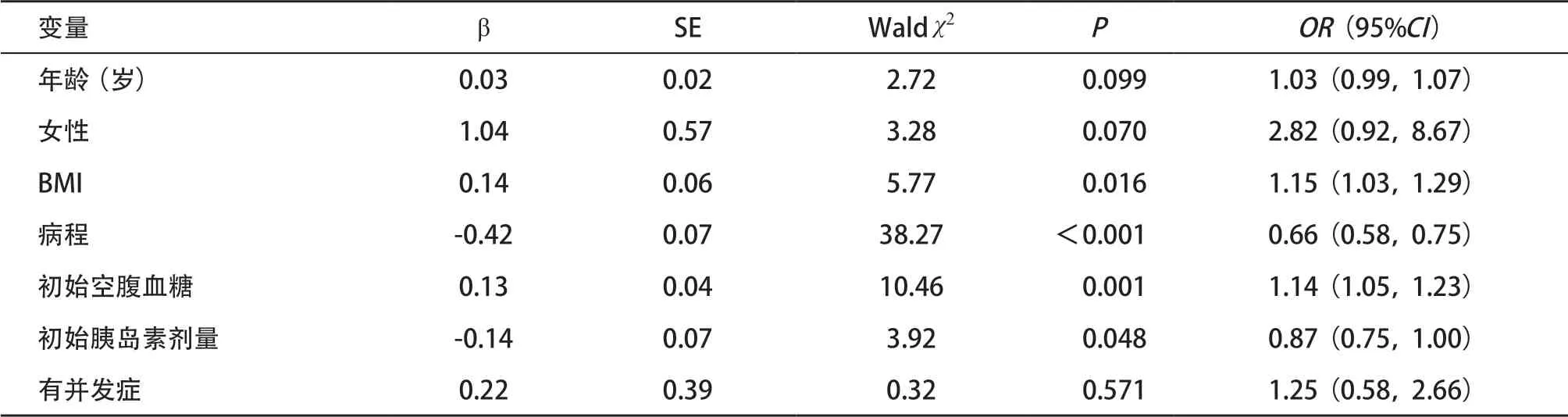
表5 患者用药依从性的影响因素(多元logistic回归模型)
本研究发现患者的停药比例为36.6%,依从性欠佳,与该项目2016年全国第三季度同期相比,远远高于全国13.0%的停药比例。一方面原因可能与患者的来源不同有关,本研究参加该项目的患者全部来源于门诊就诊的患者,而全国其他地区医院大部分患者来源于住院患者,患者接受的健康教育和病情的严重程度不一。门诊患者病情较轻,接受教育较少,患者对胰岛素的认识存在误区,心理上抵抗注射胰岛素,或者病情较轻,注射胰岛素后很快治疗达标,患者要求更改治疗方案。另一方面,温州地区2型糖尿病患者多数为老人,文化程度不高,子女多数在外地工作,这也会降低患者用药的依从性。
本研究表明,与未停药组患者相比,停药组患者男性所占比例较高,年龄相对较小,BMI较高,病程较短,初始空腹血糖、初始胰岛素剂量较低,全身并发症情况较少。多因素logistic回归分析结果显示,病程较短、初始空腹血糖较高、BMI较高及初始胰岛素剂量较低是本组患者停药的影响因素,其中病程较短是影响患者用药依从性的最重要影响因素。建议医师在选择治疗方案时候,与患者充分沟通,对于病程较短、初始空腹血糖较高、BMI较高及初始胰岛素剂量较低的患者要加强教育。同时根据患者的意愿、生活方式和血糖的具体表现个性化选择治疗方案[9],减少患者因停药或者更改治疗方案而降低用药的依从性。
本研究还发现,第1 周停药患者的比例最高,提示用药后1 周内是影响患者依从性的关键时期,应该采取各种有效措施,及时提高患者的治疗依从性,以期获得满意的治疗效果。不同的停药原因中“更改治疗方案-只用口服降糖药物”的例数最多,表明有不少患者愿意口服降糖药来控制血糖,注射胰岛素相对来说难以接受和适应。
本研究尚存在一些不足,患者的教育程度、职业、糖化血红蛋白等指标缺乏,随访的时间较短,待以后扩充指标和延长随访时间进一步研究。
综上所述,“血糖管理三人行项目”中病程较短、初始空腹血糖较高、BMI较高及初始胰岛素剂量较低的2型糖尿病患者用药依从性较差,其停药主要原因是更改治疗方案-只用口服降糖药。应加强2型糖尿病患者的监控教育,减少或克服患者注射胰岛素的恐惧心理和抵抗情绪,从而更好地提高患者用药的依从性和血糖达标率。
