环孢素联合糖皮质激素对比环磷酰胺联合糖皮质激素治疗膜性肾病有效性与安全性的Meta分析Δ
2019-05-31陆晓华郑亚莉高永财保莉王慧曹丽田大成
陆晓华,郑亚莉,高永财,保莉,王慧,曹丽,田大成
(1.宁夏回族自治区人民医院,银川 750002;2.西北民族大学第一附属医院,银川 750002;3.宁夏医科大学附属自治区人民医院,银川 750002)
膜性肾病(Membranous nephropathy,MN)是成人肾病综合征常见的病理类型之一,临床表现轻重不一,患者预后差异较大[1]。有临床资料报道,约33.33%的MN患者可以自发缓解,33.33%的MN患者经免疫抑制剂联合激素治疗有效,其余MN患者经免疫抑制剂联合激素治疗无效,并进展为终末期肾病[2]。MN的发病机制目前尚不清楚,但各种因素致免疫介导的免疫损伤已被证实,故免疫抑制治疗MN已被证实,且已成为最主要的治疗措施之一,其中最为经典的治疗方案为环磷酰胺联合激素[3-5]。环孢素是钙调磷酸酶抑制剂之一,主要用于器官移植后抗排斥反应,MN使用经典方案治疗无效或对环磷酰胺有禁忌的患者可选择环孢素[6]。目前关于环孢素联合糖皮质激素对比环磷酰胺联合糖皮质激素治疗MN的随机对照试验(RCT)的较多,但结论存在争议。为此,本研究采用Meta分析的方法系统评价了环孢素联合糖皮质激素对比环磷酰胺联合糖皮质激素治疗MN的有效性与安全性,旨在为临床合理用药提供循证参考。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究类型 国内外公开发表的RCT。无论是否采用盲法;语种不限。
1.1.2 研究对象 ①临床确诊为肾病综合征,24 h尿蛋白定量≥3.5 g,血清白蛋白≤30 g/L;②病理类型为MN。
1.1.3 干预措施 试验组患者给予环孢素+泼尼松或强的松+基础治疗;对照组患者给予环磷酰胺+泼尼松或强的松+基础治疗;基础治疗指低盐低蛋白优质饮食+抗凝治疗预防血栓形成,并根据血压水平选用血管紧张素转换酶抑制剂(ACEI)或血管紧张素转换酶受体拮抗药(ARB)降低尿蛋白、控制血压等。
1.1.4 结局指标 ①缓解率(包括治疗3个月、6个月、12个月后缓解率);②复发率;③血肌酐水平(包括治疗3个月、6个月后血肌酐);④胆固醇水平;⑤丙氨酸转氨酶水平;⑥白细胞计数;⑦不良反应。疗效判定标准——完全缓解:治疗后24 h尿蛋白定量<0.3 g,血清白蛋白>35 g/L;部分缓解:治疗后24 h尿蛋白定量下降>50%,且24 h尿蛋白在0.3~3.5 g之间,血清白蛋白>35 g/L;无效:未达上述标准[2]。复发:完全缓解或部分缓解至少1个月后,24 h尿蛋白定量再次超过0.3 g[2]。缓解率=(完全缓解例数+部分缓解例数)/总例数×100%。复发率=复发例数/总例数×100%。
1.1.5 排除标准 ①动物实验;②方案中联合其他治疗措施;③只有摘要、无全文;④综述、个案报道、临床经验交流、会议报告等文献。
1.2 文献检索策略
计算机检索Embase、Medline、中国知网、维普中文科技期刊数据库、万方数据库。英文检索词为“Cyclosporin”“Cyclophosphamide”“Membranous nephropathy”,中文检索词为“环孢素”“环磷酰胺”“膜性肾病”。检索时限均为各数据库建库起至2018年6月。
1.3 资料提取与质量评价
由两位研究者独立按照纳入与排除标准进行文献筛选并交叉核对,如有分歧,通过讨论解决或由第三位研究者协助裁定。提取资料包括第一作者、发表年份、例数、干预措施、疗程、结局指标等。采用Jadad量表对纳入研究进行质量评价,具体包括:随机序列的产生(恰当2分,不清楚1分,不恰当0分)、随机化隐藏(恰当2分,不清楚1分,不恰当0分)、盲法(恰当2分,不清楚1分,不恰当0分)、撤出与退出(描述1分,未描述0分);0~3分为低质量研究,4~7分为高质量研究[7]。
1.4 统计学方法
采用Rev Man 5.3统计软件进行Meta分析。计数资料采用比值比(OR)及其95%置信区间(CI)表示;计量资料采用加权均数差(MD)及其95%CI表示。异质性检验采用χ2检验。若各研究间无统计学异质性(P>0.05,I2<50%),采用固定效应模型进行分析;反之,则采用随机效应模型进行分析。采用倒置漏斗图对发表偏倚进行评价。对试验过程中出现的不良反应做一般描述性分析。P<0.05为差异有统计学意义。
2 结果
2.1 文献检索结果
初检得到相关文献232篇,剔除重复发表的文献后得到文献91篇,阅读摘要后得到文献14篇,进一步阅读全文,最终纳入6篇[8-13]文献,共计312例患者,其中试验组148例,对照组164例。文献筛选流程见图1;纳入研究基本信息见表1。

图1 文献筛选流程Fig 1 Literature screening procedure

表1 纳入研究基本信息Tab 1 General information of included studies
2.2 纳入研究质量评价结果
6项研究[8-13]均为RCT,均为高质量研究;均提及随机序列的产生及随机化隐藏,均不清楚是否采用盲法。纳入研究质量评价结果见表2。

表2 纳入研究质量评价结果Tab 2 Quality evaluation of included studies
2.3 Meta分析结果
2.3.1 缓解率 ①治疗3个月后缓解率 5项研究[9-13]报道了患者治疗3个月后缓解率,各研究间无统计学异质性(P=0.45,I2=0),采用固定效应模型进行分析,详见图2。Meta分析结果显示,试验组患者治疗3个月后缓解率显著高于对照组,差异有统计学意义[OR=3.42,95%CI(2.05,5.71),P<0.000 01](因各组患者在各分析指标时退出的时间不同,故图中例数与表1中总例数不符,下同)。
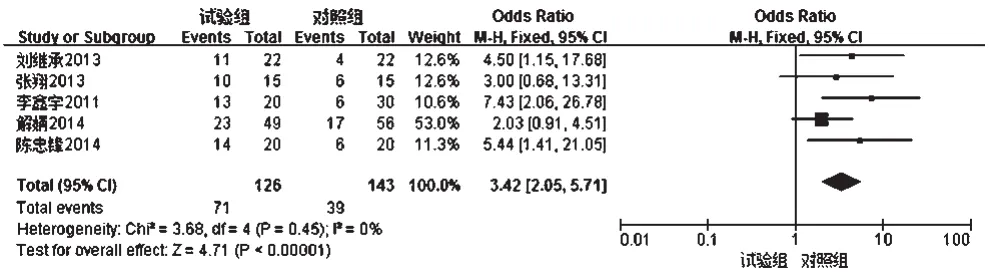
图2 两组患者治疗3个月后缓解率的Meta分析森林图Fig 2 Forest plot of Meta-analysis of remission rate in 2 groups 3 months after treatment
②治疗6个月后缓解率 5项研究[8,10-13]报道了患者治疗6个月后缓解率,各研究间有统计学异质性(P=0.02,I2=66%),采用随机效应模型进行分析,详见图3。Meta分析结果显示,两组患者治疗6个月后缓解率比较差异无统计学意义[OR=2.06,95%CI(0.80,5.30),P=0.13]。
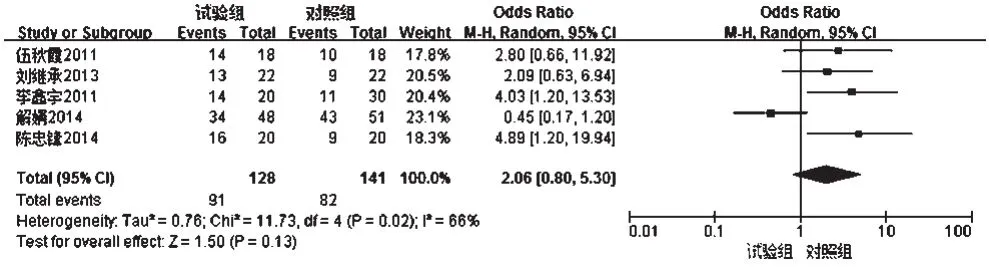
图3 两组患者治疗6个月后缓解率的Meta分析森林图Fig 3 Forest plot of Meta-analysis of remission rate in 2 groups 6 months after treatment
③治疗12个月后缓解率 4项研究[9,11-13]报道了患者治疗12个月后缓解率,各研究间无统计学异质性(P=0.38,I2=2%),采用固定效应模型进行分析,详见图4。Meta分析结果显示,两组患者治疗12个月后缓解率比较差异无统计学意义[OR=1.30,95%CI(0.68,2.48),P=0.42]。
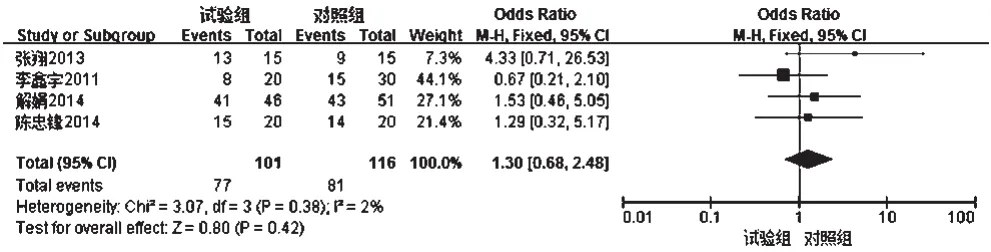
图4 两组患者治疗12个月后缓解率的Meta分析森林图Fig 4 Forest plot of Meta-analysis of remission rate in 2 groups 12 months after treatment
2.3.2 复发率 4项研究[8,11-13]报道了患者的复发率,各研究间无统计学异质性(P=0.11,I2=49%),采用固定效应模型进行分析,详见图5。Meta分析结果显示,试验组患者复发率显著高于对照组,差异有统计学意义[OR=3.12,95%CI(1.45,6.70),P=0.004]。
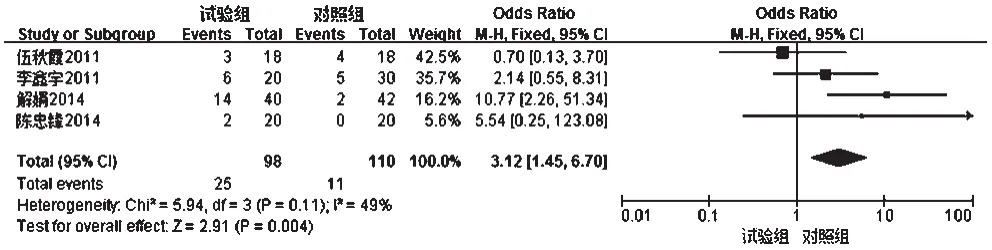
图5 两组患者复发率的Meta分析森林图Fig 5 Forest plot of Meta-analysis of relapse rate in 2 groups
2.3.3 血肌酐 ①治疗3个月后血肌酐 4项研究[8,10-11,13]报道了患者治疗3个月后血肌酐水平,各研究间无统计学异质性(P=0.99,I2=0),采用固定效应模型进行分析,详见图6。Meta分析结果显示,两组患者治疗3个月后血肌酐水平比较差异无统计学意义[MD=-1.55,95%CI(-6.72,3.62),P=0.56]。②治疗6个月后血肌酐 5项研究[8-11,13]报道了患者治疗6个月后血肌酐水平,各研究间无统计学异质性(P=1.00,I2=0),采用固定效应模型进行分析,详见图7。
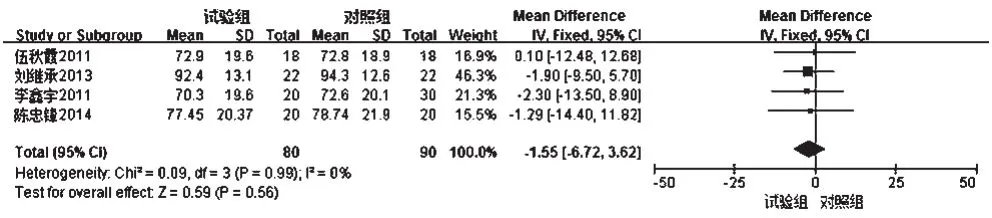
图6 两组患者治疗3个月后血肌酐水平的Meta分析森林图Fig 6 Forest plot of Meta-analysis of blood creatinine level in 2 groups 3 months after treatment
Meta分析结果显示,两组患者治疗6个月后血肌酐水平比较差异无统计学意义[MD=-1.21,95%CI(-5.96,3.54),P=0.62]。
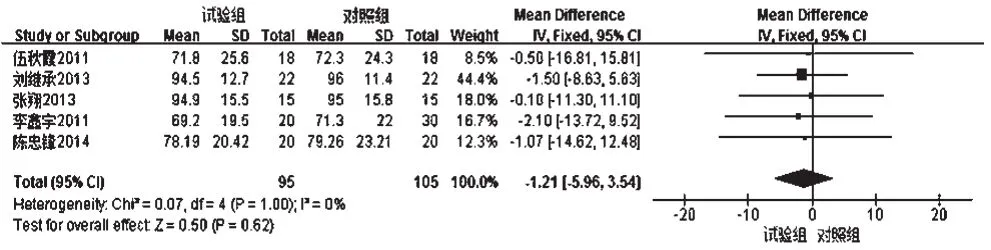
图7 两组患者治疗6个月后血肌酐水平的Meta分析森林图Fig 7 Forest plot of Meta-analysis of blood creatinine level in 2 groups 6 months after treatment
2.3.4 胆固醇 3项研究[8-9,13]报道了患者治疗12个月后胆固醇水平,各研究间有统计学异质性(P=0.07,I2=63%),采用随机效应模型进行分析,详见表3。Meta分析结果显示,两组患者治疗12个月后胆固醇水平比较差异无统计学意义[MD=-0.77,95%CI(-1.81,0.28),P=0.15]。

表3 两组患者治疗12个月后胆固醇、丙氨酸转氨酶、白细胞的Meta分析结果Tab 3 Meta analysis results of cholesterol,ALT and leukocyte in 2 groups 12 months after treatment
2.3.5 丙氨酸转氨酶 2项研究[11,13]报道了患者治疗12个月后丙氨酸转氨酶水平,各研究间无统计学异质性(P=0.80,I2=0),采用固定效应模型进行分析,详见表3。Meta分析结果显示,两组患者治疗12个月后丙氨酸转氨酶水平比较差异无统计学意义[MD=-0.40,95%CI(-4.38,3.58),P=0.98]。
2.3.6 白细胞 2项研究[9,13]报道了患者治疗12个月后白细胞计数,各研究间无统计学异质性(P=0.74,I2=0),采用固定效应模型进行Meta分析,详见表3。Meta分析结果显示,试验组患者白细胞计数显著高于对照组,差异有统计学意义[MD=1.77,95%CI(0.96,2.58),P<0.000 1]。
2.3.7 不良反应 5项研究[8-10,12-13]报道了不良反应发生情况。1项研究[12]仅描述两组患者均未见严重不良反应发生;1项研究[13]报道了试验组患者不良反应发生率显著低于对照组,差异有统计学意义(P<0.05);4项研究[8-10,13]均描述了试验组患者出现多毛、牙龈增生,对照组患者出现白细胞下降。
2.4 发表偏倚分析
以治疗6个月后血肌酐为指标绘制倒漏斗图,详见图8。由图8可知,各散点分布在倒漏斗图底部,左右分布不对称,提示本研究存在发表偏倚的可能性较大。
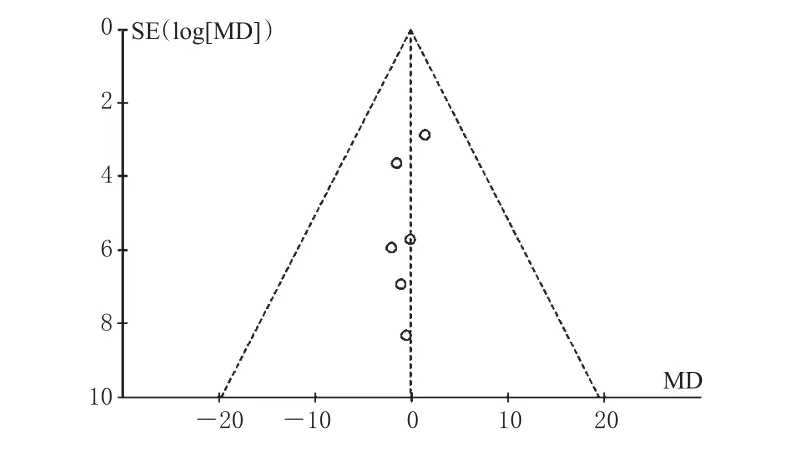
图8 治疗6个月后血肌酐的倒漏斗图Fig 8 Inverted funnel plot of blood creatinine 6 months after treatment
3 讨论
MN是肾病综合征的一种病理类型,分为原发性和继发性。其中,原发性MN又称为特发性MN;继发性MN则常由药物、感染、重金属中毒、自身免疫性疾病等引起。临床排除以上引起继发性MN的因素后即可确诊原发性MN。目前,MN具体发病机制不明,普遍认为该症是一种器官特异性的自身免疫病性足细胞病,表现为免疫复合物在肾小球上皮细胞中沉积,进而形成膜攻击复合物,最终导致足细胞损伤,这是目前公认的发病机制[4,14-16]。但由于MN的治疗周期较长,患者治疗结局差异较大,因此治疗方案存在较大争议[16-17]。Schieppati A等[18]对免疫抑制剂治疗MN的临床研究进行荟萃分析,发现MN患者单用激素治疗无效,必须联合免疫抑制剂才有效。有研究证实,环磷酰胺联合激素治疗MN有效,可延缓疾病进展,提高患者生存率,是治疗MN的经典方案[19]。有研究认为,钙调神经磷酸酶抑制剂等免疫抑制剂也可用于治疗MN[20]。
本研究结果显示,试验组患者治疗3个月后缓解率、复发率、治疗12个月后白细胞计数均显著高于对照组,差异均有统计学意义;两组患者治疗6个月、治疗12个月后缓解率、治疗3个月、治疗6个月后血肌酐水平比较差异均无统计学意义。
综上所述,环孢素联合糖皮质激素治疗MN的远期有效性与环磷酰胺联合糖皮质激素相当,环孢素联合糖皮质激素起效更快,但复发率较高。本研究的局限性为:(1)纳入的样本量较小,可能会影响结果的可靠性;(2)纳入患者均为中国人,使得研究结果可能受饮食习惯、地域条件、生活环境等的影响,同时本研究未考虑年龄、性别以及治疗前病理分期可能对患者治疗结局的影响;(3)虽然纳入的文献均为高质量研究,但均不清楚是否实施盲法及具体的随机方法;(4)两组患者治疗过程中均未描述有无持续高血压、有无劳累、感染、合并用药等可能影响治疗效果的因素,这可能会导致患者复发率不同,因此尚不能排除非治疗因素对疗效影响的可能;(5)所有研究虽有描述用药剂量均已达标,但患者服药方法是否正确,尤其是服用环孢素是否在餐前1 h或餐后2 h服用等并未阐明,故无法排除服药方法错误对疗效的影响;(6)仅2篇研究观察时间超过1年,其他均在1年及1年内,随着治疗时间的延长,缓解率和复发率是否会有差异暂不得而知。因此,本研究所得结论尚需更多大样本、高质量研究加以验证。
