经肛拖出式全腹腔镜直肠前切除治疗中低位直肠癌疗效观察
2019-05-29李智永
李智永
(河南省新乡市中心医院普外一科 新乡453600)
直肠癌是人类顽疾之一,其发病机制相对复杂,可能与生活和饮食习惯有关[1]。近年来,临床对中低位直肠癌的研究不断深入,提出了保肛的新观念,各种保肛术也随之产生,其中主要有腹腔镜下直肠前切除术、经肛拖出式全腹腔镜直肠前切除术等[2]。但对盆腔狭窄或肥胖患者而言,实施腹腔镜下直肠前切除吻合难度较大。而经肛拖出式全腹腔镜直肠前切除术不仅可完成淋巴结清扫和肠系膜游离,还能轻松完成超低位吻合术,尤其适用于盆腔狭窄患者[3]。本研究选取中低位直肠癌患者93 例,分组比较了经肛拖出式全腹腔镜直肠前切除术与腹腔镜下直肠前切除术对中低位直肠癌患者术后胃肠功能及康复进程的影响。现报道如下:
1 资料与方法
1.1 一般资料 选取2016 年2 月~2017 年2 月我院收治的93 例中低位直肠癌患者作为研究对象,根据治疗方式的不同分为研究组47 例和对照组46例。研究组女21 例,男26 例;年龄36~73 岁,平均年龄(52.81±10.34)岁;BMI 18.1~26.4 kg/m2,平均BMI(22.31±1.91)kg/m2。对照组女22 例,男24 例;年龄37~74 岁,平均年龄(53.17±9.89)岁;BMI 18.2~26.3 kg/m2,平均BMI(22.56±2.03)kg/m2。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。本研究经医院医学伦理协会审核同意。
1.2 纳入标准 经病理检查证实为中低位直肠癌的患者;知晓本研究且自愿签订同意书者。
1.3 排除标准 有腹部手术史者;自身免疫性疾病患者;无法耐受全麻或气腹者;脑、肾、肝等脏器存在严重病变者;凝血功能异常者;依从性低,无法配合完成治疗者。
1.4 治疗方法
1.4.1 研究组 采用经肛拖出式全腹腔镜直肠前切除术治疗:麻醉后,建立气腹(压力值控制为12~14 mm Hg);于右下腹作一操作孔,置入手术器械,离断并结扎肠系膜下血管,清扫淋巴结,用超声刀分离肛尾韧带及直肠骶骨筋膜;将乙状结肠及病灶直肠拖至肛门外,切断病灶直肠,断端以荷包包埋,置入吻合器,完成结肠与直肠断端的吻合;留置引流管,确定腹腔无出血后,用可吸收线缝合创口;术后应用抗生素进行抗感染治疗。术后随访3 个月。
1.4.2 对照组 采用腹腔镜下直肠前切除术治疗:将直肠拖至腹外,于病灶近端离断结肠,置入吻合器完成吻合,留置引流管,缝合创口。术后随访3 个月。
1.5 观察指标 (1)比较两组的手术及恢复情况,包括术中失血量、手术用时、术后进食时间、术后排气时间和住院用时;(2)统计比较两组术后并发症,包括输尿管损伤、创口感染和吻合口狭窄的发生率;(3)治疗前后,根据生活质量评定表中躯体疼痛、躯体功能、活力、心理健康、生理机能和整体健康等6个维度评定两组的生活质量,评分越低,生活质量越差。
1.6 统计学处理 数据处理采用SPSS23.0 统计学软件,计数资料以%表示,采用χ2检验,计量资料以表示,采用t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术及恢复情况比较 两组的手术用时相比较,差异无统计学意义,P>0.05;研究组的术中失血量、术后进食时间、术后排气时间和住院用时均少于对照组,差异有统计学意义,P<0.05。见表1。
表1 两组手术及恢复情况比较

表1 两组手术及恢复情况比较
组别 n 术中(m失l)血量 手(术m用in)时 术时后间(进h食)术时后间(排h气)住(院d用)时研究组4041.28±13.07116.69±24.6846.82±4.7342.39±3.717.56±1.03对照组4053.56±14.39118.59±26.2850.36±5.7846.32±4.939.17±1.52 χ2 4.3090.3593.2354.3495.991 P 0.0000.7200.0020.0000.000
2.2 两组并发症发生情况比较 研究组的并发症总发生率为4.26%,低于对照组的21.74%,差异有统计学意义,P<0.05。见表2。
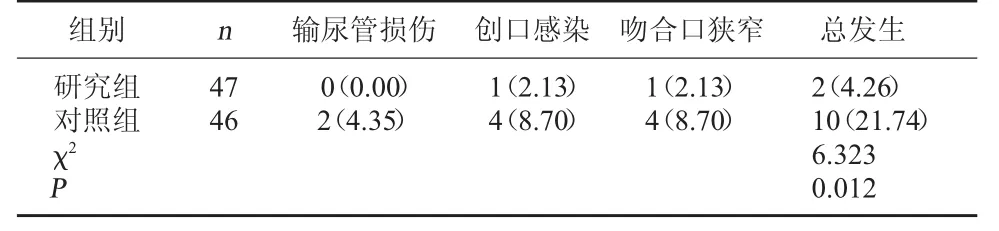
表2 两组并发症发生情况比较[例(%)]
2.3 两组SF-36 评分比较 治疗前,两组患者的躯体疼痛、躯体功能、活力、心理健康、生理机能和整体健康等SF-36 评分相比较,差异均无统计学意义,P>0.05;治疗后,研究组患者的躯体疼痛、躯体功能、活力、心理健康、生理机能和整体健康等SF-36评分均高于对照组,差异均有统计学意义,P<0.05。见表3。
表3 两组SF-36 评分比较(分

表3 两组SF-36 评分比较(分
时间 组别 n 躯体疼痛 躯体功能 活力 心理健康 生理机能 整体健康治疗前 研究组4745.32±3.8643.42±6.5642.83±5.7145.32±3.8643.42±6.5642.83±5.71对照组4646.17±4.0344.53±7.0943.24±5.0446.17±4.0344.53±7.0943.24±5.04 t 0.9810.7410.3460.9810.7410.346 P 0.3290.4610.7290.3290.4610.729治疗后 研究组4778.51±4.0683.08±9.2682.56±9.1788.51±4.0683.08±9.2682.56±9.17对照组4664.12±3.4372.47±8.1371.57±8.6474.12±3.4372.47±8.1371.57±8.64 t 17.4425.5425.61717.4425.5425.617 P 0.0000.0000.0000.0000.0000.000
3 讨论
目前,外科手术仍为治疗直肠癌的最有效手段之一,但由于中低位直肠癌患者尤其是男性患者多伴有盆腔狭窄,增加了手术操作难度,因此,探究一种安全有效的治疗中低位直肠癌的新型术式,具有重要的意义[4]。
近年来,随着人们健康理念的提高,微创手术凭借创伤小、疼痛轻和康复快等优点,越来越受到直肠癌患者及其家属的青睐[5]。其中腹腔镜下直肠前切除术虽可有效切除病灶,但术后易引发输尿管损伤、创口感染、吻合口狭窄等并发症,不利于预后。因此,本研究将经肛拖出式全腹腔镜直肠前切除术应用于中低位直肠癌患者,其优势在于:(1)术中无需经腹部切口拖拉肿瘤病灶,进而可有效防止切口种植;(2)可于直视下完成病灶直肠切缘测量与分离,从而有效确保手术切缘充足;(3)可明显减少乙状结肠被切除的长度,有效保证新建直肠容积,进而显著减少肛门功能异常、吻合口瘘等并发症;(4)术中无需增加腹部大切口,可显著减少术中失血量;(5)不仅可完成淋巴结清扫及肠系膜游离,还能轻松完成超低位吻合术,尤其适用于盆腔狭窄患者[6]。
本研究结果表明,研究组的术中失血量、术后进食时间、术后排气时间和住院用时均少于对照组,差异有统计学意义,P<0.05,说明中低位直肠癌患者采用经肛拖出式全腹腔镜直肠前切除术进行治疗,可明显减少术中失血量,促进术后胃肠功能恢复,缩短康复进程。研究组的并发症总发生率为4.26%,低于对照组的21.74%,差异有统计学意义,P<0.05,说明经肛拖出式全腹腔镜直肠前切除术治疗中低位直肠癌患者,安全性较高。近年来,人们的健康意识不断增强,不仅关心疗效的好坏,且越来越关注生活质量的改善。治疗后研究组的躯体疼痛、躯体功能、活力、心理健康、生理机能和整体健康等SF-36 评分均高于对照组,差异均有统计学意义,P<0.05,可见中低位直肠癌患者采用经肛拖出式全腹腔镜直肠前切除术进行治疗,能显著提升患者的生活质量。综上所述,采用经肛拖出式全腹腔镜直肠前切除术治疗中低位直肠癌,可有效促进患者术后胃肠功能恢复,缩短康复进程,提升生活质量,且安全性较高。
