微创穿刺软管引流颅内血肿清除术治疗基底节区脑出血90例临床分析
2019-05-25杨春光
杨春光
郑州市第二人民医院,河南 郑州 450000
脑出血是指原发性非外伤性脑实质内出血,占急性脑血管病的20%~30%,其发病率、致残率、病死率极高。急性期病死率高达30%~40%,其中基底节区出血占50%~60%[1-4]。出血量、出血部位、并发症[5-7]治疗方法及治疗时机对患者预后影响极大[8-11]。基底节区出血量超过30 mL的急危重症患者大部分需要手术干预,微创穿刺软管引流清除颅内血肿,因其穿刺简便、时间短、创伤小、术中出血少、清除血肿快,患者恢复快,基层医生易掌握,临床易于广泛推广。郑州市第二人民医院应用微创穿刺软管引流血肿清除技术治疗基底节区脑出血90例,报道如下。
1 资料与方法
1.1 一般资料 2015-08—2018-10郑州市第二人民医院收治基底节区脑出血患者90例,男44例,女46例;平均年龄56岁;术前格拉斯哥昏迷评分(GCS)评分6~8分39例,9~15分51例;高血压脑出血79例,与抗血小板、抗凝药物相关的脑出血6例,原因不明脑出血5例;术前均行头颅CTA确诊,采用多田公式计算出血量,血肿量30~ 50 mL 51例,51~69 mL 29例,>70 mL 10例。纳入标准:(1)基底节区脑出血;(2)入院时血肿量>30 mL或6 h复查头颅CT血肿量>30 mL;(3)无脑疝者;(4)呼吸、循环基本稳定;(5)GCS评分>5分;(6)病程<72 h。排除再出血、血管瘤、动静脉畸形,瘤卒中、排除外伤等原因引起的颅内出血。
1.2 方法 所有患者采用微创穿刺软管引流血肿清除术清除血肿,单管或多根管,破入脑室的、中线结构移位的行侧脑室外引流并ICP(有创颅内压监测)植入。
1.2.1 术前CT片定位:根据患者头颅骨性标志及血肿最大层面在CT片上的成像,选择血肿最大层面的血肿中心位置即穿刺靶点,在头皮上划出三维定位线,标出穿刺点。
1.2.2 穿刺操作步骤:所有患者采用仰卧、全麻下进行穿刺。常规消毒、铺无菌手术巾。在穿刺点切开皮肤约5 mm,用颅钻钻破颅骨,放置引流管到穿刺靶点——血肿中心。用5 mL注射器缓慢抽吸血肿,抽出暗红色血液或凝血块,表示引流管在血肿腔,首次抽出血肿量的30%~40%,最多不能超过50%。切口缝合一针并固定引流管,包扎术毕。整个穿刺过程要轻柔、缓慢。
1.2.3 术后处理:术后立即复查头颅CT,了解引流管位置及残余血量,6 h后注射3万~5万U尿激酶于血肿腔内,1~2次/d,观察引流管是否通畅,引流量及颜色。密切观察生命体征、神经功能变化,并根据复查头颅CT血肿腔残余血量情况,调整患者体位,以便引流血肿。引流2~3 d见血肿清除干净或基本干净则拔除引流管。术后3 d康复师进行床边康复,早期行肢体功能位的摆放、吞咽功能的评估,语言训练。术后3个月随访并进行格拉斯哥预后评级(Glasgow outcome scale,GOS),恢复良好和轻度残疾为预后良好,重度残疾和死亡为预后不良。

2 结果
2.1 术后血肿清除情况 90例患者术后随机复查头颅CT 79例,6 h内复查头颅CT 11例,血肿清除>50% 86例(95.6%);术后2~3 d复查头颅CT,血肿清除>90% 87例(96.7%),见图1。2例因凝血功能障碍,出血量大、深昏迷的患者术后4 d自动出院;余未发现颅内再出血增多的病例。
2.2 气管切开及术后并发症 气管切开22例,肺部感染29例,应激性溃疡20例,双下肢静脉血栓4例,继发癫痫5例,枕叶梗死1例。
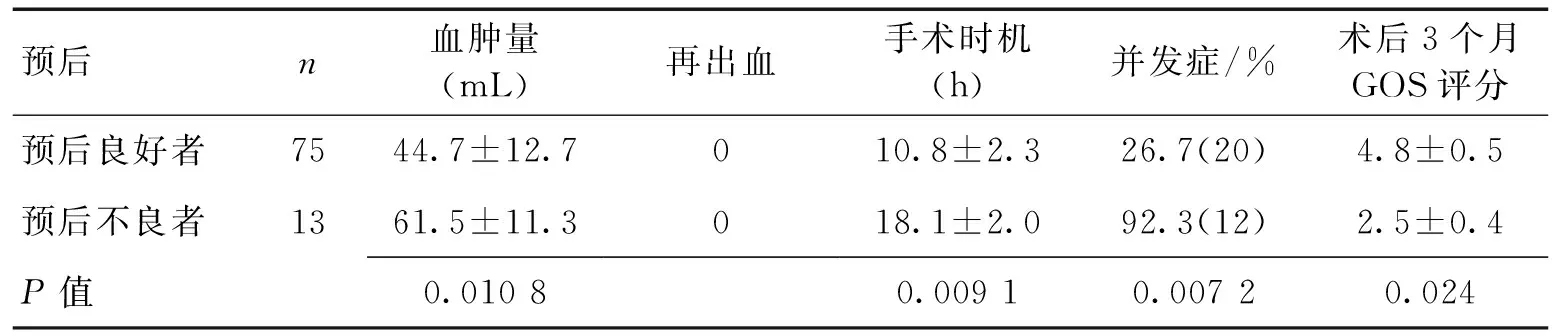
2.3 术后3个月GOS评分比较 出院时GOS评分显示,恢复良好31例,轻度残疾44例,重度残疾13例。预后良好为75例,预后不良为13例,预后不良患者与预后良好患者比较,在血肿量、出血部位、手术时机、GCS评分方面差异有统计学意义(P<0.05或P<0.01)。见表1。
3 讨论
脑出血是脑血管病中急危重症,发病急,病情进展迅速,致残率与致死率极高,如能及时清除血肿降低颅内压,预防脑疝的发生,促进脑功能的恢复及改善预后,则可救治患者的生命甚至可以康复[11-18]。国内一项多中心,随机对照临床研究表明,认为微创穿刺引流清除颅内血肿技术创伤小、操作简单,神经功能较早恢复,提高患者生活质量,并发症,病死率低,可缩短住院时间,降低住院费用[19-27]。又一项多中心、随机对照临床研究表明,微创穿刺引流清除颅内血肿技术可明显降低3个月的病死率[28-36]。另一项多中心,随机对照临床研究结果表明:脑出血后实行微创穿刺引流清除颅内血肿技术越早越有利于神经功能的恢复,随着发病后等待手术时机的延长,血肿增大的概率上升,对预后产生影响[37-45]。国内对270例幕上高血压性脑出血的临床预后分析显示,入院时意识、血肿体积、破入脑室及血糖是幕上高血压性脑出血后30 d死亡的影响因素;年龄、人院时意识、血肿部位、血肿体积、破入脑室、白细胞计数、ALT是出血后90 d神经功能恢复的影响因素[46-55]。本研究显示,微创穿刺软管引流清除血肿术有如下优点[56-60]:(1)手术操作简单、微创,创伤小,手术时间短,术中出血少,在正常生理状态下完成手术,最大限度的保护正常脑组织,提前进入康复,提高患者生活质量。(2)血肿清除迅速,解除血肿占位效应及血肿的毒素反应快,有利于神经功能缺损的恢复。(3)基底节区出血以壳核部位多见、相对固定[61-65],反复研究壳核血肿的CT影像解剖学发现,在标准脑CT 的最大断层上多为肾形、橄榄体形或泪滴状,并血肿的最大层面与颅底基本平行。(4)穿刺点、穿刺路径相对固定[66-68],根据脑血管解剖,大脑中动脉及大脑前动脉的主干行走在大脑的外表面,逐渐发出分支进入脑组织的皮质及皮质下;再通过头颅MRA、CTA及DSA脑血管影像技术证实基底节区出血之血肿及其最大长轴位于大脑中动脉与大脑前动脉供血区之间,这个区域存在着潜在的脑供血动脉稀疏地带,即额叶及枕叶;所以基底节区出血经额及枕叶入路较经颞侧穿刺引流,穿刺道出血较少,该路径即避开血管又避开功能区域,相对安全,取得临床疗效也最佳。(5)根据解剖骨性标志,穿刺部位视野开阔,易于操作。总之该项技术创伤小、操作简单,并发症少,病死率低,可缩短住院时间,降低住院费用。脑出血是急性脑血管疾病预后较差的疾病,分析又发现其预后与出血量、出血部位、血肿是否破入脑室、有无中线移位、并发症、 年龄及手术时机等有关[69-70]。
预后n血肿量(mL)再出血 手术时机(h)并发症/%术后3个月GOS评分预后良好者7544.7±12.7010.8±2.326.7(20)4.8±0.5预后不良者1361.5±11.3018.1±2.092.3(12)2.5±0.4P值0.010 80.009 10.007 20.024
