单相和双相抑郁障碍患者睡眠特征及认知功能的差异
2019-05-25龚世灵
龚世灵
茂名市第三人民医院,广东 茂名 525200
抑郁障碍是当今社会最为常见的情感障碍疾病之一,其以显著而持久的心境低落为主要临床特征。有报道指出,全世界抑郁障碍的患病率高达4%左右,而我国抑郁障碍的患病率则在3%~5%[1]。抑郁障碍已成为当今社会极为普遍的医学健康问题,但其在我国的认知率、科普力度等都极为有限。睡眠问题是抑郁障碍患者常见的躯体症状之一,主要表现为早醒且醒后不能再入睡,具有一定的特征性[2]。研究指出长期睡眠不足,会导致患者情绪调节失控,进一步影响损伤认知功能[3-4]。抑郁障碍根据发病特点的不同,可分为单相抑郁障碍和双相抑郁障碍,单相障碍患者仅表现为抑郁,而双相障碍的患者除了表现为抑郁外,可会伴有躁狂等症状[5]。为进一步研究两种不同抑郁障碍患者睡眠问题与认知能力的关系,本研究采用多导睡眠监测系统对不同抑郁障碍患者的睡眠进行监测,同时采用相关量表对患者的语言、操作、记忆等认知能力进行评价。
1 资料与方法
1.1 一般资料 选取2015-02—2016-10在茂名市第三人民医院就诊的单相或双相抑郁障碍的患者149例纳入本次研究,男64例,女85例,年龄(43.29±12.34)岁。
1.2 纳入标准 (1)符合《美国精神疾病诊断与统计手册(第5版)》(The diagnostic and statistical manual of mental disorders version 5,DSM-5)中抑郁发作或双相抑郁障碍的诊断标准;(2)年龄18~60岁;(3)汉密顿抑郁量表(Hamilton depression scale,HAMD)评分≥21分[23];(4)患者学历达到小学以上;(5)患者自愿参与本次研究,并签署知情同意书。
1.3 排除标准 (1)患者近1个月内调整药物治疗方案;(2)近半年内接受过电休克治疗;(3)合并其他系统严重病变、恶性肿瘤或其他精神疾病;(4)正在接受神经认知功能康复治疗训练者;(5)诊断为快速循环型双相障碍、边缘型人格障碍等;(6)精神发育迟缓者;(7)合并有精神病性症状,或有强烈自杀观念者;(8)不愿参与本次研究或不配合相关检查者。
根据患者的疾病诊断分为单相组73例和双相组76例。另选取同期健康志愿者60例作为对照组,其中男25岁,女35岁,年龄(43.33±11.72)岁。本次研究经茂名市第三人民医院医学伦理委员会审核通过。3组受试者的一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
1.4 方法和观察指标
1.4.1 睡眠检测:采用Alice 6多导睡眠监测仪(荷兰飞利浦公司)对受试者进行整夜的睡眠监测。患者在安静、隔音的监测室内,根据以往就寝习惯,进行睡眠监测,连续2晚。对患者第2晚的睡眠监测结果进行分析,包括睡眠进程(总睡眠时间、觉醒次数、觉醒时间、睡眠效率、睡眠潜伏期等)、睡眠结构(即第一期、第二期、第三期、快速动眼期睡眠时间和百分比)。
1.4.2 认知功能测评:采用改良的韦氏成人智力量表(Wechsler adult intelligence scale,WAIS)评定语言智商、操作智商和总智商[6],采用韦克斯勒成人记忆量表(Wechsler memory scale,WMS)评定记忆能力[7],采用功能失调性态度问卷(Dysfunctional attitudes scales,DAS)评估认知结构,评分越高说明认知障碍越严重[8]。

2 结果
2.1 3组睡眠特征比较 3组受试者的多导睡眠监测指标中,除第2期睡眠时间/比例和快速动眼期睡眠时间/比例外,其余指标差异均有统计学意义(P<0.05)。单相组与双相组患者在总睡眠时间、觉醒时间、觉醒次数、睡眠潜伏期、第1期时间/比例和第3期时间/比例中,差异均有统计学意义(P<0.05)。见表2。
2.2 3组受试者认知功能比较 3组受试者WAIS和WMS评分比较,差异有统计学意义(P<0.05)。单相组和双相组总智商和记忆商数比较差异有统计学意义(P<0.05),但2组和单相组的语言智商和操作智商比较差异无统计学意义(P>0.05)。见表3。
2.3 3组受试者认知结构比较 3组受试者DAS评分差异存在统计学意义,双相组显著高于单相组(P<0.05)。其中强制性、依赖性、认知哲学方面,双相组的评分显著高于单相组(P<0.05);但2组患者的脆弱性、吸引和排斥、完美性、寻求赞许及自主性态度方面比较,差异无统计学意义(P>0.05)。见表4。

表1 3组患者一般资料比较

表2 3组患者多导睡眠监测结果比较
注:与对照组相比,aP<0.05;与单相组相比,bP<0.05
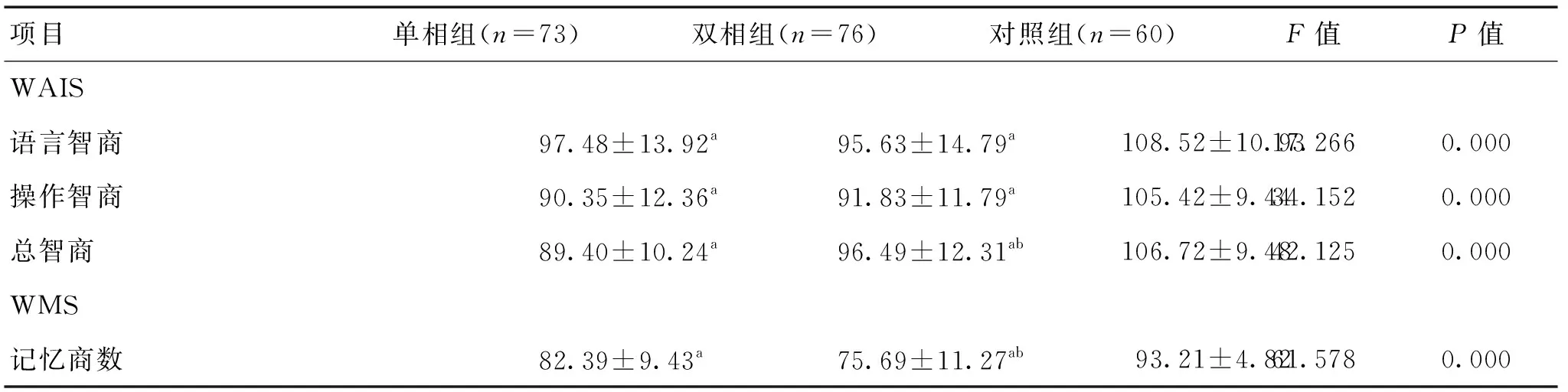
表3 3组受试者认知功能比较
注:与对照组相比,aP<0.05;与单相组相比,bP<0.05
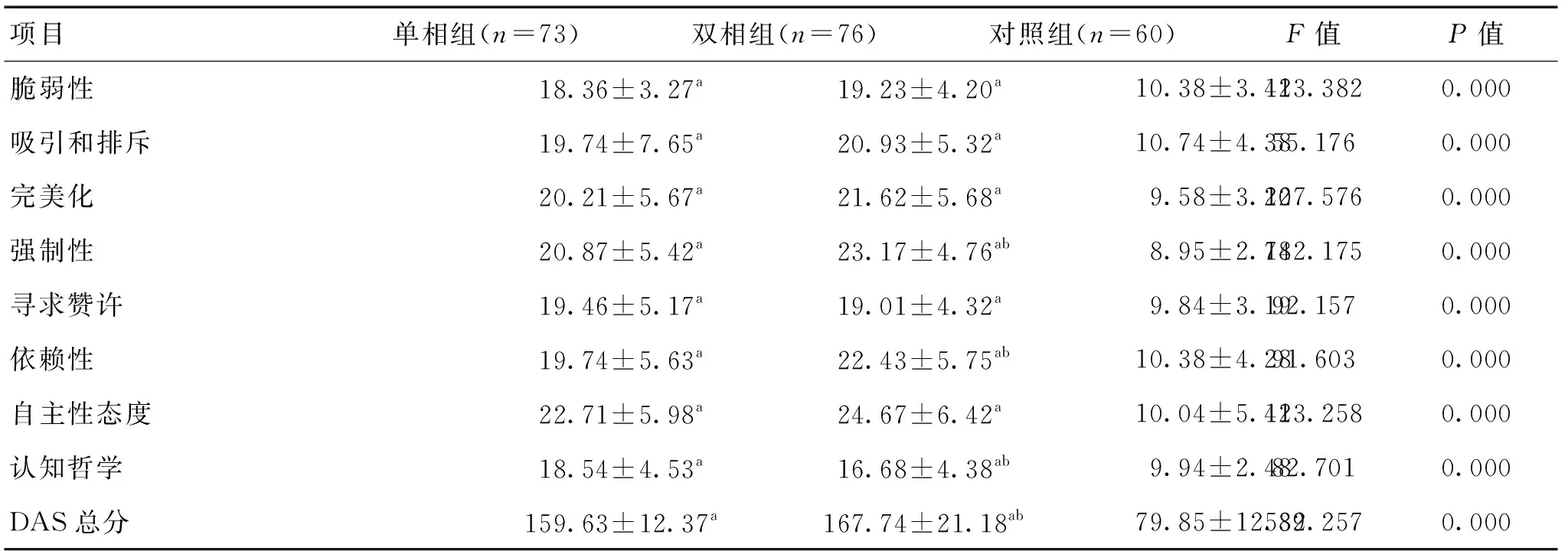
表4 3种受试者DAS评分比较
注:与对照组相比,aP<0.05;与单相组相比,bP<0.05
3 讨论
抑郁障碍是一种以抑郁心境为主要特点的心境障碍,是一种较为常见的情感性精神障碍,根据其发作的特点可分为单相抑郁和双相抑郁[9]。单相抑郁主要表现为抑郁,可合并有躯体功能失调;双相抑郁又称躁狂抑郁症,患者表现为心情变化较大,可从极度亢奋突然转变为极度忧伤抑郁的状态[10]。目前的研究认为,抑郁障碍的发病机制是复杂的,其包括生物学、心理学和社会因素共同形成;体内化学物质不平衡、家族遗传病史、生理节律混乱等都是造成抑郁障碍的生物学发病因素,而心理学因素可包括应激相互作用、习得性失助、认知模式异常等等,另外人际关系和社会支持的缺失也是抑郁障碍的发病因素[11-12]。
睡眠障碍是抑郁障碍患者常见的躯体症状之一,患者主要表现为早醒,可能会比生病前早醒2~3小时,且醒后不能再次入睡;此外患者还可表现为入睡困难、睡眠不深等情况[13]。 据统计,约有3/4的抑郁症患者存在睡眠障碍[14]。有研究指出,睡眠障碍还是抑郁发作的独立危险因素[15]。既往对抑郁障碍患者睡眠障碍的研究指出睡眠潜伏期延长、觉醒时间延长、睡眠效率降低等是抑郁症患者的主要睡眠问题[16]。本研究显示,抑郁症患者的上述睡眠指标确实较正常患者有显著差异,与既往的报道相似[17-18]。本研究进一步研究了不同类型抑郁障碍患者的睡眠情况,结果发现,与单相抑郁症患者相比,双相抑郁症患者的睡眠潜伏期更长、睡眠时间更短、睡眠效率更低,这在以往的研究中并未被重视,说明双相抑郁症患者的睡眠问题更为严重,这也可能是双相抑郁症患者容易被误诊为重性抑郁症的原因之一。根据多导睡眠监测的结果显示,单相抑郁症和双相抑郁症患者存在较为相似的睡眠结构的改变,如第1期睡眠时间的延长而第3期睡眠时间的缩短,与既往报道一致[19]。本研究显示,单相和双相抑郁症患者第2期睡眠时间与快速动眼期的时长和正常人无显著差异,这一结果与国内外的报道有些差异[20-22],可能与本次研究的样本量较少有关;另外,与睡眠分期的标准不一致有一定关系,对于这一结论,还需要多中心大样本的研究和统一的睡眠分期标准进行进一步确认。单相抑郁障碍和双相抑郁障碍患者在睡眠结构上也存在一定差异,双相抑郁障碍患者表现为更短的第1期睡眠时间和更长的第3期睡眠时间,可能与2组服用的抗抑郁药不同有关,也可能与两种疾病致病机制的不同有关,还需要进一步的研究[23]。
长期抑郁症患者均存在有不同程度的认知能力损伤[24]。本次研究显示,抑郁症患者的操作能力、语言能力、记忆能力都受到一定的损伤。除操作能力外,双相抑郁障碍的其他认知能力损伤较单相抑郁障碍更为严重,这与以往的研究一致,提示两种疾病损伤认知能力的机制可能存在一定差异,也可能与不同的药物治疗方案有关[25]。对抑郁症患者的脑部影像学研究发现,抑郁症患者的前额叶血流量有明显减少且葡萄糖代谢降低,前额叶负责人体的注意功能,因此患者会出现不同程度的注意功能障碍。此外,颞叶供血不足、海马体萎缩等脑部的器质性病变都也会造成患者出现记忆、认知等的障碍[26-27]。上述脑部的器质性病变会严重影响抑郁障碍患者的认知功能。近来的报道显示,睡眠质量可以用于预测抑郁症患者的认知功能损害程度[28]。张颖等人的研究通过采用威斯康星卡片分类测验、持续操作测验、连线测验、Stroop色词测验等方法,比较了单相抑郁和双相抑郁患者的执行功能、注意功能、记忆功能和信息处理速度,结果发现双相抑郁患者大脑的执行功能、注意功能、记忆功能和信息处理速度均比单相抑郁患者有所下降[29]。而我们的研究则通过采用WAIS、WMS和DAS量表评分对单相障碍和双相障碍患者的认知功能进行比较,结果发现双相障碍患者的智商、记忆以及认知结构都比单相障碍的患者更差。因此,双相抑郁障碍患者的认知功能较单相抑郁障碍的损伤更为严重。朱亚亚等人对不同临床分期的双相障碍患者的认知功能特点进行表,发现随着临床分期的不断进展,患者的认知功能损害逐渐加重[30]。但本次研究中由于样本数量较少,故未对双相障碍的患者进一步临床分期进行研究,在之后的研究中会加大样本数量,进一步研究不同分期的双相障碍患者的睡眠特征和认知功能损害的关系。
单相抑郁障碍患者和双相抑郁障碍患者均存在一定的睡眠问题,双相抑郁障碍患者的睡眠进程和睡眠结构的改变较单相抑郁患者更为严重。同时单相抑郁障碍患者和双相抑郁障碍患者的认知能力也受到一定程度的损伤,其中双相抑郁障碍患者更为严重。患者认知功能的损伤与睡眠问题可能存在一定相关性。
