不同时机硬膜外阻滞分娩镇痛对LDR区初产妇产程及母婴的影响
2019-05-20齐学宏王云云史玉琴臧小琴刘丽萍
齐学宏,王云云,史玉琴,张 艳,刘 芳,臧小琴,刘丽萍
(甘肃省妇幼保健院,甘肃 兰州 730050)
随着现代医学服务模式的转变,产科服务的观念也由以病人为本转变为以人为本。我院自2012年开设家庭化产科病房(LDR区)以来,在家庭化产科护理模式指导下,以其个体化、人性化的服务理念越来越受到孕产妇及其家属的青睐。为了进一步提高LDR区的医疗服务质量,我院于2015年在LDR区开展硬膜外阻滞分娩镇痛技术。硬膜外自控镇痛(PCEA)是国内外应用较为普遍的分娩镇痛方法,属于个体化用药,可以根据产妇实际情况制订临床用药剂量,不仅有很好的镇痛效果,万一产妇自然分娩失败,还可以继续用于后续剖宫产的麻醉[1-2]。但目前临床上对于硬膜外阻滞分娩镇痛的时机选择尚有争议[3],在何时对产妇进行分娩镇痛已经成为临床研究的热门课题。本研究对比分析了不同时机硬膜外阻滞分娩镇痛对产妇产程和母婴的影响,现报告如下。
1 资料与方法
1.1 一般资料
选择2016年11月—2017年10月期间来我院LDR区住院分娩的足月单胎初产妇150例为研究组,按随机数字表法分为Ⅰ组、Ⅱ组和Ⅲ组,每组50例。Ⅰ组为产程发动至宫口<3 cm时使用分娩镇痛,Ⅱ组为3 cm≤宫口<4 cm时使用分娩镇痛,Ⅲ组为宫口≥4 cm时使用分娩镇痛。纳入标准:美国麻醉师协会(ASA)Ⅰ~Ⅱ级,无妊娠合并症,适合阴道分娩和硬膜外穿刺,产妇均为自愿参与研究。产妇年龄为21~36岁,平均年龄为(28.5±3.5)岁,孕周为 37~41 周,平均孕周为(39.5±0.6)周。另随机选取同期未实行分娩镇痛的50例初产妇为对照组(Ⅳ组),产妇年龄为 21~36 岁,平均年龄为(27.8±4.2)岁,孕周为37~41 周,平均孕周为(39.1±0.8)周。各组一般资料比较,差异无统计学意义(P>0.05),具有可比性。Ⅰ、Ⅱ和Ⅲ组产妇签署分娩镇痛知情同意书,本研究已通过医院伦理委员会批准。
1.2 方法
待产妇进入产程,开放上肢静脉通道,Ⅰ、Ⅱ和Ⅲ组均于L2/L3间隙进行麻醉穿刺,成功后向头侧置管。Ⅰ组在产程发动至宫口<3 cm时给予实验剂量1.5%利多卡因3 ml(含1:200 000肾上腺素),观察3分钟无不良反应后,给予负荷量(0.1%罗哌卡因+0.5 μg/ml舒芬太尼)8 ml,观察10分钟无不良反应后开始接镇痛泵,镇痛药为0.1%的罗哌卡因与0.5 μg/ml的舒芬太尼混合液,背景剂量8 ml/h,追加剂量6 ml/次,间隔时间15分钟;Ⅱ组在3 cm≤宫口<4 cm时给予上述剂量;Ⅲ组在宫口≥4 cm时给予上述剂量。以上3组均待分娩结束后关闭镇痛泵并拔除硬膜外导管,Ⅳ组未行分娩镇痛,按产科常规处理。
1.3 观察指标
在分娩镇痛前进行常规体征监测,确保正常后将静脉通道开放。产妇行分娩镇痛后根据其意愿可活动,破膜后卧床休息,并持续胎心监护至分娩。采用视觉模拟评分法(VAS)[4]评估镇痛效果,0分为无痛,10分为最痛。<3分完全无痛者为优,3~4分轻度疼痛者为良,5~6分疼痛稍重但可耐受者为中等,7~10分疼痛剧烈者为无效。记录阴道分娩者产程时间、产后出血量、新生儿Apgar评分及产后并发症发生情况。
1.4 统计学分析
用SPSS 22.0统计学软件进行分析,计数资料采用百分率表示,组间差异采用χ2检验;计量资料采用(±s)表示,采用t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 各组产妇产程进展的比较
研究结果显示,Ⅰ、Ⅱ和Ⅲ组产妇宫颈口扩张速度明显快于Ⅳ组产妇(P<0.05),而Ⅱ组产妇的速度又明显快于Ⅰ、Ⅲ组产妇(P<0.05);Ⅱ组产妇第一产程潜伏期明显短于Ⅰ、Ⅲ和Ⅳ组产妇(P<0.05),第二产程时间也明显短于Ⅳ组产妇(P<0.05);Ⅰ、Ⅱ和Ⅲ组产妇活跃期明显短于Ⅳ组产妇(P<0.05)。见表1。
表1 产程时间的比较(±s)

表1 产程时间的比较(±s)
注:与Ⅳ组相比,*P<0.05;与Ⅱ组和Ⅲ组相比,#P<0.05
组别 宫口扩张速度(cm/h)第一产程(min)潜伏期 活跃期第二产程(min)第三产程(min)Ⅰ组Ⅱ组Ⅲ组Ⅳ组2.53±0.43*#4.38±0.62*2.81±0.51*1.56±0.47 549.52±78.35*#309.78±65.28 558.17±86.91 572.63±72.83 93.96±33.28*78.62±36.58*106.74±38.21*143.21±43.88*84.75±19.63*72.61±20.71 83.73±22.39 89.17±27.18 5.83±2.22 5.59±2.03 6.63±2.89 6.21±2.27
2.2 不同时间点的疼痛评分比较
研究结果显示,在4组产妇不同时间点的疼痛评分比较中,Ⅰ、Ⅱ和Ⅲ组产妇在接入镇痛泵10分钟及40分钟的疼痛分数明显低于Ⅳ组产妇(P<0.05);Ⅰ、Ⅱ和Ⅲ组产妇接入镇痛泵10分钟与40分钟疼痛评分均明显低于穿刺前(P<0.05)。见表2。
表2 各组产妇不同时间点的疼痛评分比较(±s,分)
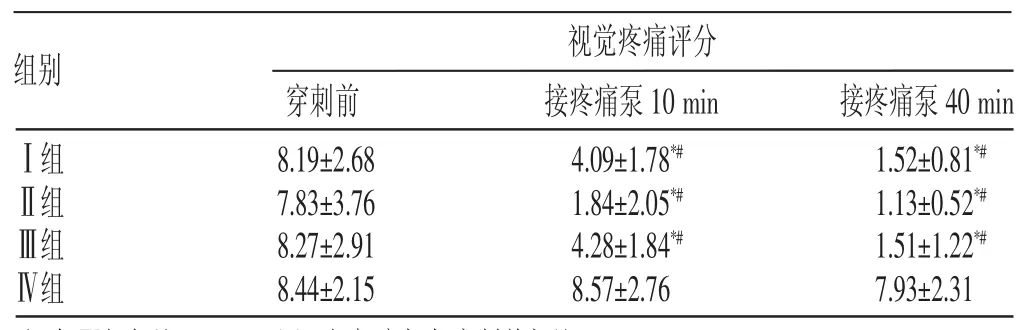
表2 各组产妇不同时间点的疼痛评分比较(±s,分)
注:与Ⅳ组相比,*P<0.05;同一组初产妇与穿刺前相比,#P<0.05
组别 视觉疼痛评分穿刺前 接疼痛泵10 min 接疼痛泵40 min 1.52±0.81*#1.13±0.52*#1.51±1.22*#7.93±2.31Ⅰ组Ⅱ组Ⅲ组Ⅳ组8.19±2.68 7.83±3.76 8.27±2.91 8.44±2.15 4.09±1.78*#1.84±2.05*#4.28±1.84*#8.57±2.76
2.3 各组产后出血量和新生儿Apgar评分情况
研究结果显示,4组的产后出血量和新生儿1分钟、5分钟Apgar评分比较,差异均无统计学意义(P>0.05)。见表 3。
表3 各组产后出血量及新生儿Apgar评分比较(±s)

表3 各组产后出血量及新生儿Apgar评分比较(±s)
组别 产后出血量(ml) 新生儿Apgar评分(分)1 min 5 minⅠ组286.95±14.289.42±1.269.46±1.24Ⅱ组281.81±13.859.34±1.489.43±1.32Ⅲ组279.67±12.769.12±1.069.37±1.28Ⅳ组287.43±14.828.76±0.898.92±1.17
2.4 产妇产后并发症发生情况比较
研究结果显示,4组在产后出血、会阴裂伤发生情况方面比较,差异均无统计学意义(P>0.05)。见表 4。

表4 各组产妇产后并发症发生情况比较
3 讨论
促进自然分娩是产科工作领域永恒的主题,然而2010年世界卫生组织发布的一项调查显示,中国剖宫产率高达46.2%,居世界第一,中国无手术指征剖宫产的比例占全部剖宫产的11.7%[5]。研究表明,在剖宫产的社会因素中,产妇不能忍受分娩疼痛成为第一位原因[6],导致我国剖宫产率居高不下的一个重要原因是产妇对产痛的恐惧。因此,分娩镇痛在产科中的合理应用与实施是降低剖宫产率的有效手段,推广实施分娩镇痛具有重要的临床和社会意义。
分娩过程中的疼痛是一种剧烈的应激反应,过度的疼痛会引起产妇应激反应,随着产程的延长,疼痛会使母婴的不良反应加重。目前临产分娩镇痛的方法主要分为两大类:非药物性镇痛法和药物性镇痛法。非药物性镇痛法的优点是对产程和胎儿无明显影响,但镇痛效果不确切,只适合于轻度或中等强度的疼痛,通常作为推迟药物性镇痛方法或减少药物使用剂量的辅助方法;椎管内阻滞镇痛法是药物性镇痛的方法之一,同时也是被广泛认可、效果最好的镇痛方法,已被大范围应用在临床的分娩镇痛中,尤其适用于重度分娩疼痛[7-8]。然而,理想的分娩镇痛包括以下特征:对母婴影响小,产妇清醒,可参与生产全过程;易于给药,起效快,作用可靠,满足整个产程镇痛的要求;不影响宫缩与产妇运动;必要时可以满足手术要求。目前还没有一种镇痛方法完全达到以上要求,但硬膜外阻滞分娩镇痛最接近理想化,是目前公认的镇痛效果最可靠、使用最广泛的药物性镇痛方法,镇痛有效率达95%以上[9]。但是,对于硬膜外阻滞分娩镇痛的时机却存在争议,选择潜伏期还是活跃期分娩镇痛备受关注。本研究探讨了不同时机实施硬膜外阻滞镇痛分娩的临床效果,比较评估不同时机实施硬膜外阻滞分娩镇痛的安全性及可行性。
本次实验收集2016年11月—2017年10月我院家庭化产科病房(LDR区)临产后自愿选择硬膜外阻滞分娩镇痛的150例足月初产妇为研究对象,随机分为Ⅰ、Ⅱ和Ⅲ组,每组50例。Ⅰ组为产程发动至宫口<3 cm时使用分娩镇痛,Ⅱ组在3 cm≤宫口<4 cm时使用分娩镇痛,Ⅲ组在宫口≥4 cm时使用分娩镇痛;另选同期未实行硬膜外阻滞分娩镇痛的50例初产妇作为对照组(Ⅳ组),按产科常规处理。比较各组产程时间、疼痛评分(VAS)、产后出血量及新生儿Apgar评分情况等。研究结果表明,Ⅰ、Ⅱ和Ⅲ组产妇接入镇痛泵后的疼痛分值明显低于Ⅳ组产妇(P<0.05),宫颈口扩张速度也明显快于Ⅳ组产妇(P<0.05),活跃期时间也明显短于Ⅳ组产妇(P<0.05)。总体来看,Ⅱ组产妇的疼痛分值、宫口扩张速度、活跃期时间为研究组中最佳。4组产妇产后出血量比较,差异无统计学意义(P>0.05);4组产妇在产后出血、会阴裂伤发生情况方面比较,差异无统计学意义(P>0.05)。分娩过程除了要考虑对产妇的影响外,还应着重考虑对胎儿的影响。其中,新生儿Apgar评分可反映新生儿出生后中枢神经、呼吸和循环等系统基本情况,是临床上常用的判断指标[10]。研究发现,4组产妇新生儿1分钟和5分钟的Apgar评分比较,差异均无统计学意义(P>0.05),说明于不同时机实施硬膜外阻滞分娩镇痛对胎儿的安全性无影响。
综上所述,分娩潜伏期行硬膜外阻滞分娩镇痛可及时有效地缓解分娩疼痛,缩短产程时间,对母婴无不良影响,值得临床推广应用。
