服用阿司匹林导致消化道出血的风险模型分析
2019-05-15杨清荣朱宣德吉木斯广东省东莞市寮步医院消化内科广东东莞523400
杨清荣,朱宣德,吉木斯 (广东省东莞市寮步医院消化内科,广东东莞 523400)
阿司匹林作为一种古老的药物,对人类健康产生了极其重大的影响[1]。1897年德国化学家Felix Hoffman首次通过改进水杨酸合成了高纯度乙酰水杨酸,因其具有极其强大的解热、镇痛、消炎效果,很快得到应用,并于1899年注册为阿司匹林,后广泛用于临床[2]。阿司匹林通过不可逆抑制环氧化酶1(COX-1)来减少血栓烷A2(TXA2)的生成,从而发挥抑制血小板聚集的作用[3]。目前循证医学已证明阿司匹林对于冠状动脉粥样硬化性心脏病、脑梗死等缺血性疾病有显著的效果,已作为标准用药;同时对于合并高血压、糖尿病、高脂血症等心脑血管疾病高危人群,阿司匹林作为一级预防可显著降低心脑血管事件风险[4]。近年研究发现阿司匹林不但对心脑血管疾病有治疗作用,而且可明显减少结直肠癌风险,对于胃癌、胆管癌等其他恶性肿瘤亦可能具有治疗效果[5]。但随着阿司匹林的广泛应用,相关的胃肠道出血亦逐渐增加,其作用机制主要是抑制胃与十二指肠前列腺素合成,少数患者甚至可出现危及生命的大出血[6-7],因此鉴别服用阿司匹林出血高危人群显得尤为重要。本研究旨在探讨本单位服用阿司匹林后出血的危险因素,并建立出血风险积分模型,指导临床用药。
1 资料和方法
1.1 病例与分组
收集2015年1月1日-2018年1月1日东莞市寮步医院内科收治的300例服用阿司匹林患者,其中男119例,女181例。纳入标准:连续规则口服阿司匹林100 mg/d,服药时间≥7 d。排除标准:(1)食管胃底静脉曲张出血;(2)近1个月内联用氯吡格雷、双嘧达莫、华法林等其他抗血小板、抗凝或其他活血化瘀类中成药;(3)合并恶性肿瘤、血液系统疾病、胶原病或近期行外科手术;(4)近1个月内合并使用其他非甾体类消炎药、糖皮质激素类药物;(5)严重肝、肾、心功能不全;(6)预期寿命少于3 a。本研究方案通过本院伦理委员会批准。
1.2 方法
通过查阅病历及定期随访,回顾性收集患者相关资料,如基线临床指标、合并疾病、服用阿司匹林时间、消化道出血症状、消化道出血治疗及转归等。消化道出血临床表现为呕血及黑便伴或不伴腹痛,辅助检查包括血红蛋白下降、呕吐物或大便潜血试验阳性,同时排除其他原因导致的出血,最终由胃镜确诊。将发生出血事件患者归为出血组,其余患者为对照组。
1.3 统计学处理
采取SPSS 19.0进行统计分析,对正态分布数据采用均数±标准差描述计量资料,对非正态分布数据采用中位数描述计量资料,组间比较采取t检验或秩和检验,计数资料比较采用χ2检验。建立多因素Logistic回归模型鉴别消化道出血的独立危险因素,使用ROC曲线评估各独立危险因素预测消化道出血的能力,并依据约登指数明确诊断切入点(cutoff value)。以多因素Logistic回归系数作为积分建立积分预测系统。P<0.05为差异有统计学意义。
2 结果
2.1 服用阿司匹林患者消化道出血情况
在服用阿司匹林过程中,300例中有64例(21.3%)出现消化道出血,其中黑便34例(53.1%),呕血10例(15.6%),无明显症状仅仅表现为大便潜血阳性及血红蛋白下降20例(31.3%)。所有患者经内科保守治疗出血均得到控制,15例行急诊胃镜检查,49例待消化道出血稳定后行胃镜检查。
2.2 两组患者相关资料的的单因素分析
单因素分析提示年龄、服药时间、消化性溃疡病史、同型半胱氨酸(Hcy)、中性粒细胞/淋巴细胞比值(NLR)、C反应蛋白(CRP)均为消化道出血的危险因素,详见表1。将上述因素纳入Logistic回归模型分析,多因素分析提示服药时间、Hcy、NLR、CRP为消化道出血的独立危险因素,详见表2。
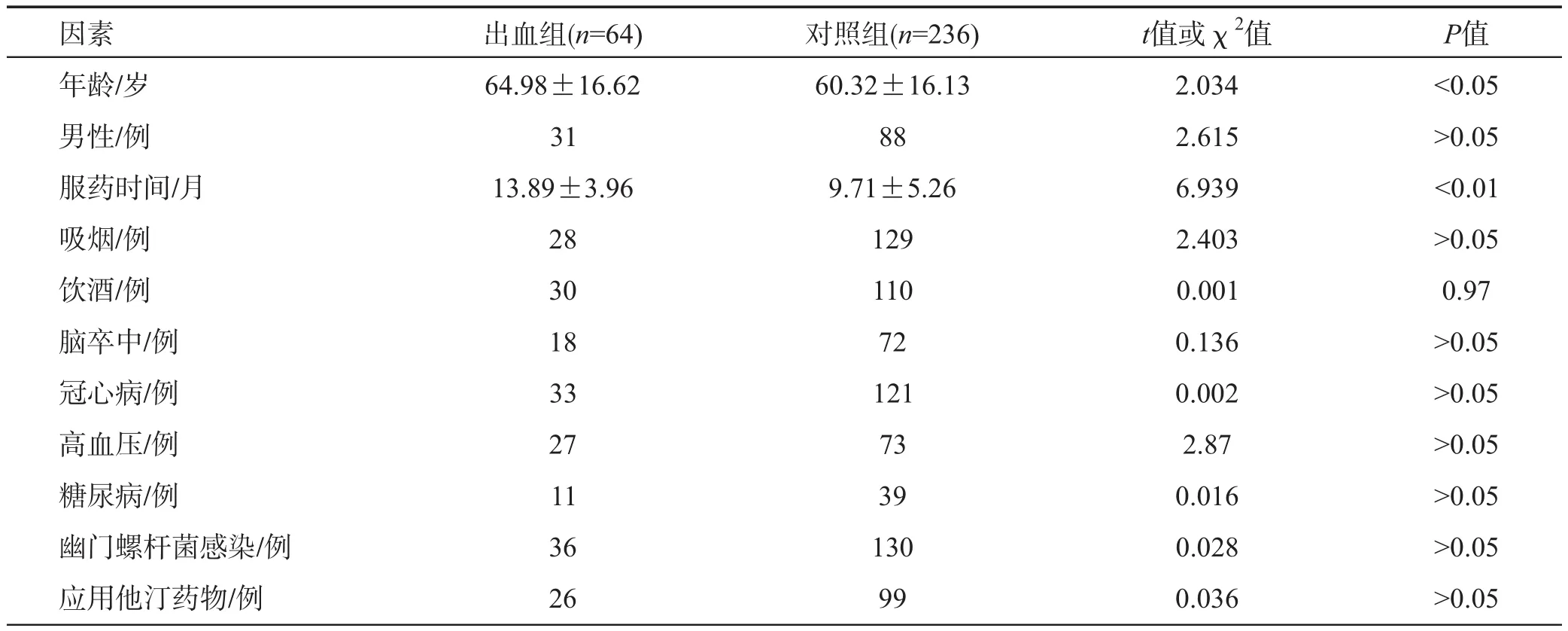
表1 两组患者相关资料的的单因素分析

(接上表)
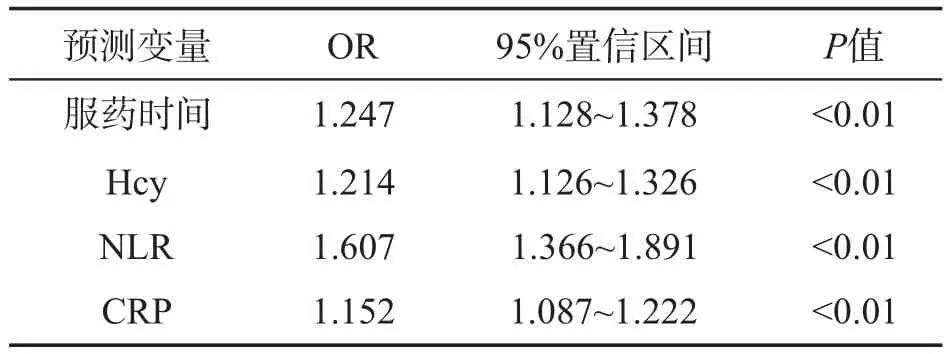
表2 消化道出血的独立危险因素分析
2.3 各因素ROC曲线分析
将上述独立危险因素分别绘制ROC曲线,发现ROC曲线下面积均较高(>0.7),提示以上变量具有较好的预测消化道出血能力,详见表3、图1。

表3 独立危险因素ROC曲线下的面积分析

图1 独立危险因素的ROC曲线
2.4 建立消化道出血预后积分模型
以各变量ROC曲线中约登指数最大值为临界点,将上述变量全部分割为二分类变量,服药时间切入点为12月,同型半胱氨酸切入点为26 μmol/L,NLR为5,CRP为14 mg/L,再次进行Logistic回归分析,以回归系数为积分,建立消化道出血积分预测模型。依据上述方法,积分模型中服药时间超过12月积1分,同型半胱氨酸超过26 μmol/L积2分,NLR超过5积2.5分,CRP超过14 mg/L积2分作为最终预后积分系统。依据出血风险把积分系统进行危险分层,其中<4分为低危组,4~5分为中危组,>5分为高危组,详见表4。

表4 积分危险分层
3 讨论
阿司匹林作为一种常用的抗血小板药物在临床工作中得到广泛应用,其不仅能降低心脑血管病患者的病死率,还可以降低相关疾病的发生率[4,8-9],但阿司匹林可抑制前列环素合成,直接破坏胃黏膜上皮细胞,使组织破坏出血,故其最常见的不良反应为胃肠道出血。已有文献报道,高龄、大剂量服用、合用其他抗血小板药物、既往胃肠道出血史等均显著增加消化道出血风险[7,10-13]。
本文纳入300名服用阿司匹林患者,其中64例出现消化道出血,发生率为21.33。进一步单因素及多因素分析提示,服药时间、Hcy、NLR、CRP为本中心患者消化道出血的独立危险因素。采用ROC曲线评估上述4个指标的诊断效能,发现均具有较高的诊断能力,最终积分系统提示5分以上人群具有较大的消化道出血风险(78.10%),4分以下的人群消化道出血风险较少(3.12%)。
已有相关研究发现服用阿司匹林患者第1年为消化道出血的高发阶段,其中第3月达到高峰[6,14],更长的服药时间预示更大的对胃及十二指肠黏膜上皮的破坏作用,更容易导致继发性出血。本研究与既往研究类似,结果表明随着用药时间延长,消化道出血的风险增高,以12个月为界值具有最高的预测能力。
Hcy为人体蛋白质在体内代谢、转化的一种中间产物,其通过甲基化及转硫途径代谢,参与体内抗氧化的一系列生理过程,各种原因导致的体内Hcy浓度升高会刺激血管平滑肌增生,导致动脉粥样硬化进展,促进血小板形成,干扰谷胱甘肽形成,最终导致体内抗氧化能力下降,影响各器官功能。目前已有大样本研究证明高同型半胱氨酸血症与脑卒中、高血压病、心肌梗死、糖尿病、神经系统退行性疾病等有关[15-17]。本研究发现高同型半胱氨酸血症与阿司匹林导致的消化道出血有关,原因可能为其导致体内抗氧化能力下降,增加阿司匹林的胃肠道损害作用,减缓胃肠道上皮细胞恢复,其作用亦超过促进血小板聚集效果,最终导致消化道出血风险增高。
CRP为一种对炎症反应极其敏感的蛋白,正常人CRP水平很低,成年人一般<10 mg/L,当机体存在感染或损害时,肝脏大量合成CRP,导致其快速升高[18]。已有较多研究证实,CRP可通过激活内皮细胞、巨噬细胞、中性粒细胞等释放内皮素-1和内皮素-1免疫复合物,从而导致血管内皮细胞受损,最终导致颅内出血[19-20]。服用阿司匹林患者也有可能因类似机制最终导致消化道出血,其浓度高低可在一定程度上表示胃肠道黏膜组织的损伤程度。本文发现CRP超过14 mg/L为有力的预测因子。
NLR为近年来受到较多关注的新型标记物,其最早在恶性肿瘤中被广泛关注,升高的NLR代表更严重的机体反应,同时也预示着更差的预后。升高的中性粒细胞可更多地粘附在胃黏膜上皮细胞中,引起蛋白酶的释放以及过氧化氢和次氯酸形成,诱导细胞脱颗粒,最终通过氧化应激损伤细胞[21]。同时外周淋巴细胞可能同时通过炎症反应广泛迁移至胃黏膜导致外周血淋巴细胞减少[22]。NLR的预测优势在于它是两种不同但互补的免疫路径的比率,结合了中性粒细胞对非特异性炎症的活化因素和淋巴细胞调控炎症的统领作用,其结果反映了机体炎症平衡状态的破坏[23],因此更高的NLR可能代表更强烈的局部胃黏膜炎症反应,同时预示着更强的出血风险。
本文亦发现年龄、幽门螺杆菌感染、消化性溃疡病史并不是服用阿司匹林后出血的独立危险因素,可能与本研究年龄均偏大(>60岁)、样本量较小等有关。
总之,我们发现服用阿司匹林时间、Hcy、NLR、CRP为服用阿司匹林患者消化道出血的独立危险因素,但本文为回顾性研究,样本量相对较少,存在一定的局限性,我们将在未来进行严格的大样本的前瞻性随机对照研究,进一步研究服用阿司匹林后消化道出血的风险以及检测积分模型的准确性。
