原发性三叉神经痛行微血管减压术的经验总结
2019-05-08侯前亮赵占升王雪源王新军
侯前亮 赵占升 牛 俊 王雪源 王新军
1)焦作市煤业集团中央医院神经外科,河南 焦作 454102 2)郑州大学第五附属医院神经外科,河南 郑州 450052
三叉神经痛(tirgeminal neuralgin,TN)又称痛性抽搐[1-3],表现为一侧颜面部三叉神经分布区内短暂性、阵发性剧烈疼痛,频繁严重的疼痛发作常给患者带来巨大的痛苦,严重影响生活质量。据文献报道,其发病率(10~182)/10万人[4-5]。临床将该病分为继发性三叉神经痛和原发性三叉神经痛[6-8]:继发性三叉神经痛多由后颅窝局部占位性病变引起;原发性三叉神经痛多由三叉神经受到邻近血管的压迫引起。微血管减压术(microvas-cular decompression,MVD)疗效好、安全性高、复发率低,已成为公认的原发性三叉神经痛的首选治疗方法[9-10]。本研究回顾性分析610例原发性三叉神经痛行微血管减压术治疗患者的临床资料。
1 资料与方法
1.1一般资料选取焦作市煤业集团中央医院2007-01—2017-01治疗的原发性三叉神经痛患者610例,男357例,女253例,年龄25~69(43.3±2.7)岁;其中左侧412例,右侧198例;疼痛位于第一支分布区71例,第二支分布区103例,第三支分布区167例,第一、二支分布区117例,第二、三支分布区149例,所有分布区3例。病程1~37(12.5±3.1)a。患者均有卡马西平治疗经历,部分有半月结甘油阻滞术、射频热凝术、三叉神经周围支撕脱术及伽马刀等治疗经历,疗效不佳或无效。术前给予头部磁共振检查,明确排除CPA区占位性病变引起的继发性三叉神经痛,行T2-3D-DRIV检查,明确三叉神经同其周围血管的关系(图1A、D)。
1.2治疗方法采用乙状窦后入路,头部前屈下垂15 °,向健侧旋转10 °,切口长5~7 cm,颅骨钻孔形成直径2~2.5 cm的小骨孔,骨孔外前至乙状窦后缘,上至横窦下缘,“⊥”状打开硬膜,缓慢释放脑脊液直到小脑自然塌陷,将离蛛网膜充分锐性分离,暴露三叉神经脑池段全段,探查三叉神经,找到压迫的责任血管(图1B、E),将责任血管锐性分离并使其完全游离,并用Teflon垫棉垫至责任血管同脑干之间,使责任血管充分远离三叉神经(图1C、F),三叉神经得到全程充分减压,用地塞米松5 mg×1支+庆大霉素4万U×1支+生理盐水100 mL充分冲洗术区直至冲洗液变清,严密缝合硬膜,使用脑耳胶结合肌肉块使硬脑膜缝合处进一步加固,逐层关闭切口。
1.3疗效评价标准采用Brisman疗效评定标准[11]评价疗效:(1)治愈:术后疼痛完全消失;(2)显效:术后疼痛缓解>90%,偶尔服用药物;(3)有效:疼痛减轻,但仍需服药;(4)无效:术后疼痛无缓解。
2 结果
2.1术中情况术中见小脑上动脉压迫224例,小脑前下动脉276例,基底动脉压迫36例,异行的椎动脉压迫3例,静脉压迫21例,多根血管共同压迫50例(包括小脑上动脉和小脑下动脉共同压迫,小脑上动脉或下动脉同岩静脉共同压迫等)。
2.2术后情况术后476例(78.03%)治愈,79例(12.95%)显效,55例(9.02%)有效,45例(7.37%)无效。随访1~10 a,平均5 a,其中519例治愈(85.08%),31例显效(5.08%),27例有效(4.42%),33例无效(5.40%)。出院时无效的患者术后观察3个月后7例转为治愈,5例转为有效。术后出现听力障碍12例,出现面瘫4例,面部麻木6例,脑脊液漏11例。治愈患者中13例术后复发,其中5例再次行微血管减压手术治愈。
3 讨论
原发性三叉神经痛的发病机制目前仍未明确[12-20],但微血管压迫学说已经为大多数专家接受。微血管减压术可以有效止痛,不留面部麻木等后遗症,长期疗效好,复发率低,是一种安全有效的术式[21-30]。AAN-EFNS指南已将微血管减压术推荐为首选的外科治疗方法[31]。患者得到确诊后,头部MR检查明确三叉神经周围存在责任血管压迫,如果没有明显的手术禁忌证,可作为首选治疗方案[32]。MVD手术成功的关键是术中责任血管的判断,术中要将三叉神经入脑干区到Meckel窝的脑池段常规全程探查[33],充分松解其周围的蛛网膜,对于存在压迫和接触关系的血管均给予处理。关于原发性三叉神经痛的MVD治疗经验总结如下。
术中:(1)切口:发迹内直切口或弧形切口,根据患者体型切口5~7 cm,要暴露乳突根部及二腹肌沟后缘。(2)骨窗:直径约2.5 cm,骨孔由二腹肌后端处向上及前后方扩大,要求外侧至乙状窦后缘,上侧至横窦下缘。(3)硬脑膜切口:“⊥”或弧形切开,要尽可能:平行至颅底方向。(4)释放脑脊液:将桥小脑角池锐性打开,缓慢释放脑脊液直至小脑组织自然下陷,不用脑压板牵拉,术中注意控制脑脊液释放的速度,不宜过快,释放脑脊液过快可能引起桥静脉撕裂出血,使手术进行困难。(5)小脑的保护:充分释放脑脊液后,小脑自然下陷,小脑组织顺应性增加,用明胶海绵条+脑棉条保护小脑组织:吸引器将小脑轻轻下压,进一步显露术野,主张术中“零牵拉”技术,但不是术中完全不牵拉,是指术中不用脑压板牵拉,脑脊液释放完全后,小脑组织顺应性好,用吸引器轻轻无损下压小脑组织。(6)蛛网膜的处理:坚持锐性处理的原则,如不是术中处理责任血管需要,面听神经处及其向下方的蛛网膜尽量不要打开。(7)岩静脉的处理:术中岩静脉游离度小,影响小脑组织的下陷及术野的进一步暴露时,可剪开岩静脉的蛛网膜袖套,能获得良好的术野;靠近颅底方向的岩下静脉影响三叉神经及责任血管的暴露时可以电凝切断;岩上静脉不建议切断,尤其以下情况:岩上静脉的属支主要引流来自脑干的静脉血;岩上静脉属支经静脉动脉化;术野可见岩上静脉属支很少有异常粗大,预计切断后其他属支代偿困难,岩上静脉切断后可能引起小脑、脑干出血或梗死,甚至危及患者生命[34,41-45]。(8)责任血管的处理:MVD手术成功的关键取决于术中准确找到责任血管和三叉神经的充分减压[35-36,46-50],责任血管一般呈襻状压迫三叉神经出脑干处或脑池段,充分分离周围蛛网膜后,责任血管离开神经,血管位于三叉神经出脑干处时用Teflon棉将其垫开,使其离开三叉神经,责任血管位于脑池段压迫时,有时难以垫开,此时需将责任血管悬吊于颅底或小脑幕上,以达到三叉神经充分减压[51-59]。基底动脉或椎动脉压迫时,由于其粗大且往往将三叉神经压迫呈角,单纯的垫入Teflon棉难以充分减压,此时需将CPA区蛛网膜充分打开,暴露责任血管近心方向,将责任血管由后组脑神经及面听神经处用Teflon棉逐渐推向颅底方向(称为“架桥法”),再以Teflon棉+耳脑将基底动脉或椎动脉粘合固定在颅底硬膜[37-38,60-68]。本组39例基底动脉或椎动脉压迫患者均用此方法,术后疼痛完全消失。术中岩静脉压迫时,将岩静脉充分游离后用Teflon棉可充分垫开。(9)硬脑膜缝合:硬脑膜的严密缝合是预防术后脑脊液漏的关键,但硬脑膜缝合后往往难以做到滴水不漏,前期发生11例脑脊液漏,后来采用肌肉块+脑耳胶加固硬脑膜缝合处,术后再也未发生脑脊液漏。
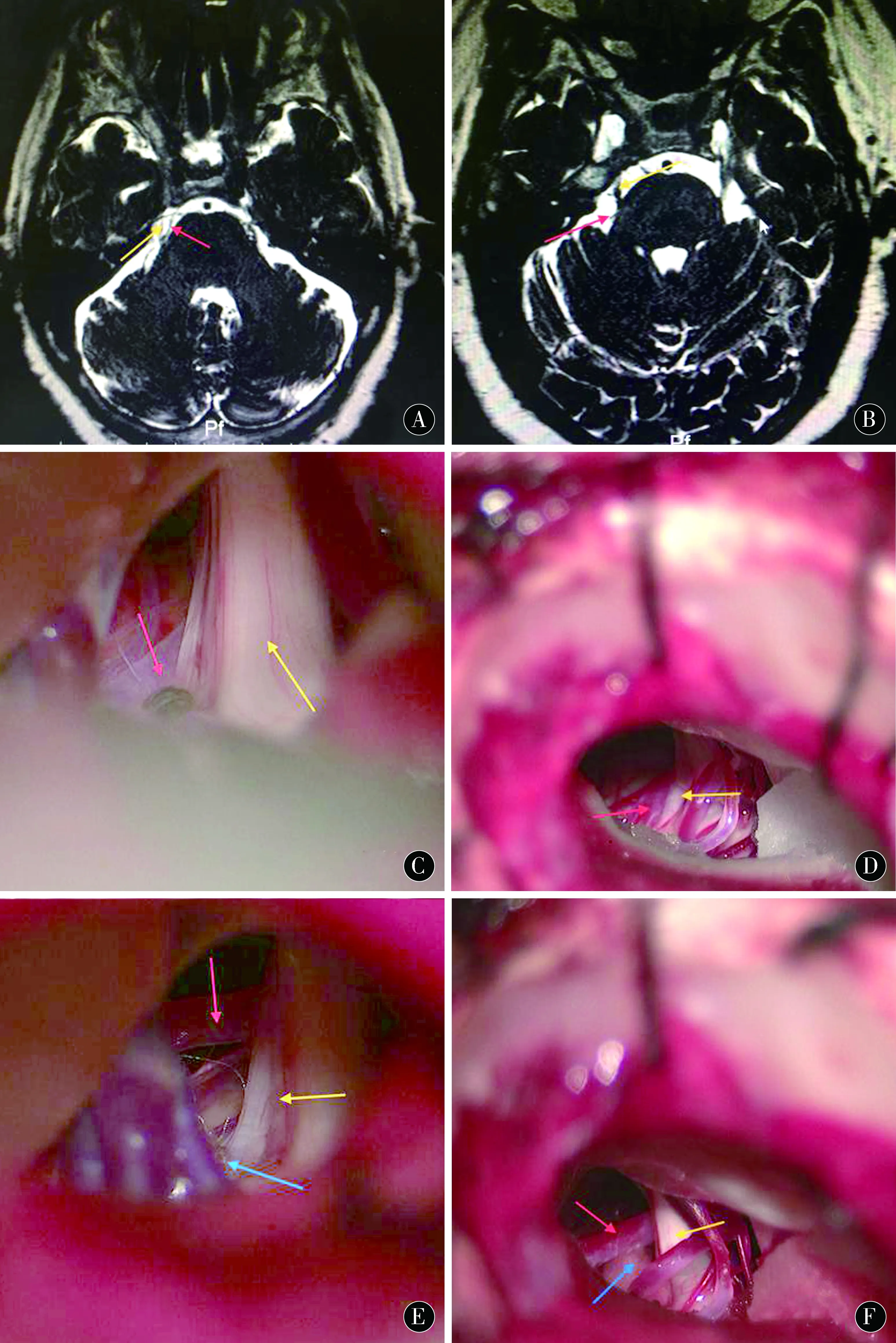
图1 A、B术前行磁共振T2-3D-DRIV检查示三叉神经出脑干处血管存在压迫关系;C、D术中见小脑上动脉于三叉神经出脑干处压迫,判断其为责任血管;E、F见Teflon垫棉垫于责任血管和脑干之间,使责任血管离开三叉神经 红色箭头:责任血管;黄色箭头:三叉神经;蓝色箭头:Teflon垫棉Figure 1 A,B:preoperative magnetic resonance T2-3D-DRIV examination showed that there is compression relationship between the trigeminal nerve and the brain stem.C,D:the upper cerebellar artery was compressed at the brain stem of the trigeminal nerve,and it was judged to be the responsible blood vessel.E,F:Teflon pad between the responsible blood vessel and the brain stem,so that the responsible blood vessels leave the trigeminal nerve.Red arrow:responsible blood vessels;yellow arrow:trigeminal nerve;blue arrow:Teflon cotton pad
术后:(1)脑脊液漏:本组发生11例脑脊液漏,其中7例经绝对平卧后逐渐愈合,4例因脑脊液漏再次行手术治疗,术中发现打开的乳突气房未能完全封闭,硬脑膜未能彻底严密缝合,后来采用肌肉块+脑耳胶加固硬脑膜缝合处,使硬脑膜缝合后做到滴水不漏,充分骨蜡封闭乳突气房,未再发生脑脊液漏。(2)面部麻木及面听神经损伤:术后出现面部麻木及面听神经受损多与术中的过分牵连致神经受损,三叉神经感觉根供血动脉、面神经供血动脉或内听动脉受损,使用双极电凝时的热传导损伤等有关。因此,建议术中“零牵拉”,尽量不打开面听神经处的蛛网膜,小心精细的显微操作、必须使用双极电凝时小功率等可有效降低面部麻木、听力障碍、面瘫的发生率。本组4例术后出现面瘫,其中1例为术后第1天出现,3例为术后7~10 d,4例半年后面瘫消失;12例听力障碍患者,经治疗后10例半年内恢复,2例未恢复;6例面部麻木术后3个月内恢复。(3)术中及术后的出血:MVD手术的手术操作空间有限,一旦发生出血十分被动。出血多是由于术中的牵拉引起岩静脉根部的撕裂,术中充分释放脑脊液,注意“零牵拉”,小心操作,打开岩静脉的蛛网膜袖套增加其游离度等可有效避免岩静脉的撕裂。当撕裂发生时,不要用双极电凝灼烧,可能会引起撕裂的进一步加重,需用明胶海绵耐心压迫止血,往往可以取得很好的止血效果。(4)头痛、头晕:术中注意保护小脑组织,避免出血,术后充分的冲洗排除术区的空气和血性物,可有效减少术后头痛、头晕的发生。(5)延迟治愈:原发性三叉神经痛MVD术后存在延迟治愈的现象,但一般不会超过3个月。本组7例出现此现象,对于个别术后疼痛未缓解的患者,不要盲目二次手术。
MVD术后有一定的复发率,且同时间呈正相关。研究[39,69-78]认为,复发的主要原因是植入物炎性增生并使神经与血管发生粘连,并建议复发患者首选三叉神经根切断术。本组13例术后复发,其中5例再次行MVD术,术中发现植入物同三叉神经粘连,将粘连松解,重新植入Teflon棉,获得治愈。术中对于有良好支点的责任血管,在植入Teflon棉垫开责任血管时,注意避免其与三叉神经的接触。对于没有良好支点的责任血管,有研究提出采用责任血管“悬吊法”[40,79-81],但受后颅窝狭小及神经血管阻挡,很难实施,我们改进为“补片悬吊法”,用条状脑膜补片将责任血管悬吊在小脑幕或颅底的硬膜上,此方法操作难度低且可有效避免因术后植入物与三叉神经接触,减少术后复发的可能[82-88]。
微血管减压术作为原发性三叉神经痛治疗的首选方法已经得到公认,手术成功的关键是责任血管的准确识别和三叉神经的全程充分减压[89-92]。术中可用“垫开”“悬吊”“架桥”等方法处理责任血管,使其离开三叉神经,达到对三叉神经的完全减压[93]。同时主张术中“零牵拉”技术、不用电凝双极、术中精细操作、充分保护小脑以及硬脑膜的严密闭合等可有效减少术后并发症的发生。
