口腔修复膜材料在牙种植中引导骨再生的效应
2019-05-07方喆
方 喆
上海市闵行区中医医院口腔科 201100
临床修复牙缺损,最重要的治疗方式便是牙种植。牙缺损除了对患者的咀嚼功能产生影响之外,还会引起牙齿磨损,导致牙槽嵴局部凹陷、过窄和过低。牙缺损患者通常存在骨量不足的情况[1],牙种植的过程中,很容易因侧方穿孔而导致治疗失败。近年来,引导骨再生技术飞速发展,口腔修复膜材料的广泛应用,很大程度上解决了临床问题,修复膜的选择原则是:降解时间长以及代谢产物无细胞毒性[2]。本研究酱76 例牙缺损患者作为观察对象,分别比较了Bio-Guid生物膜和海奥口腔修复膜在牙种植中引导骨再生的应用效果,现将结果汇报如下。
1 资料与方法
1.1 资料
参与研究的76 例患者均为单牙缺失,健康状况良好,没有传染性疾病、牙周病以及系统性疾病,同意并配合本次研究。对照组38 例,男性25 例、女性13 例;年龄29 ~57 岁,平均年龄(44.37±1.86)岁;23 例前牙缺损、4 例前磨牙缺损、11 例磨牙缺损。观察组38 例,男性23 例、女性15 例;年龄30 ~56 岁,平均年龄(45.26±1.34)岁;24 例前牙缺损、5 例前磨牙缺损、9 例磨牙缺损。两组患者的基本资料比较,不具有明显的统计学意义(P >0.05)。
1.2 方法
本研究76 例患者采用的种植体均是ankylos,种植术中及术后,对照组、观察组分别采用Bio-Guid 生物膜和海奥口腔修复膜引导骨再生。术前,患者拍摄全口曲面断层片,以便掌握骨量和牙槽骨高度等信息;明确上颌窦与下颌神经管的位置、走行等。
术中,在种植区注射肾上腺素阿替卡因实施局部麻醉,持手术刀片,从缺牙区的牙槽嵴顶端开始,纵向切开牙龈黏膜,根据患者的牙龈张力,于缺牙区近、远、中的1 ~2 个牙位的距离松解牙龈及其粘膜组织[3],颊舌侧的牙龈黏膜采用翻瓣术处理,完全显露手术区域的骨面,然后去除牙龈下增生的肉芽组织。种植体的植入部位和方向采用先锋钻、低速球钻定位,严格控制钻入颌骨的深度,以免伤及上颌窦以及下颌神经管,用裂钻钻孔扩大种植窝的孔径,上下颌后牙区的深度和宽度分别扩大到10mm 和4.5mm;前区牙深度扩大到8 ~10mm,宽度为3.8mm。预备种植窝的同时收集患者的血液与骨质碎屑,用人工小牛骨粉搅拌至均匀,预备结束后,搔刮牙槽窝,再选入种植体,将愈合帽放在种植体上,使用小球钻在植骨区的牙槽骨上钻孔,深度1mm,要求分布均匀,将搅拌液一层层的植入到骨缺损部位,保证种植体的周围包裹着≥1.5mm 的骨质[4],剪裁口腔修复膜材料,浸润患者的血液后,覆盖到植骨区,对照组不需要覆盖生物膜。最后拉拢、对位牙龈组织瓣,牙龈软组织的缝合方法为褥式缝合。
术后,检查患者是否有咬合障碍,复查全口曲面断层片,静脉滴注抗生素,视软组织的愈合情况,通过在术后8d 拆线。
1.3 观察评定标准
①引导骨再生成功的判定标准[5]:患者牙缺损的部位形成新骨,和自身牙齿骨体高度吻合,牙种植未松动。②比较患者的骨厚度和植骨厚度。
1.4 统计学方法
本研究应用SPSS19.0 统计学软件进行处理,计量资料以(±s)表示,组间比较采用t 检验,计数资料以率(%)表示,组间比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者的治疗成功率比较,见表1
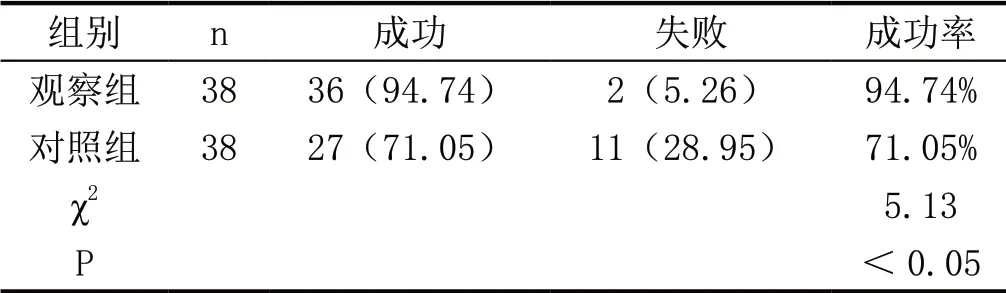
表1:两组患者的治疗成功率比较(n,%)
2.2 两组患者的骨厚度和植骨厚度比较,见表2
表2:两组患者的骨厚度和植骨厚度比较(mm,±s)

表2:两组患者的骨厚度和植骨厚度比较(mm,±s)
组别 n 骨厚度 植骨厚度观察组 38 2.51±0.54 2.69±0.74对照组 38 2.09±0.14 2.29±0.45 t 11.5762 12.4819 P<0.05<0.05
3 讨论
牙种植过程中,通常会用到引导骨再生技术,根据成骨细胞、纤维细胞、上皮细胞三者移动速度的不同,将生物膜覆盖至牙缺损部位,创造完全封闭的环境,加速牙骨组织的再生,预防牙龈结缔组织细胞、上皮组织细胞嵌入到牙缺损区域,促进骨细胞的嵌入,从而实现牙缺损部位的骨再生。
从本次研究结果来看,海奥口腔修复膜材料引导骨再生的成功率(94.74%)要显著高于Bio-Guid 生物膜(71.05%),骨厚度和植骨厚度也更有优势,因此建议推广。
