HBsAg+/HBsAb+慢性乙型肝炎患者S区基因突变分析 孙 玉 张洪海 陈德喜 等(118)
2019-04-28孙玉张洪海陈德喜魏飞力郭向华石英
孙玉 张洪海 陈德喜 魏飞力 郭向华 石英
[摘要] 目的 研究乙肝表面抗原(HBsAg)+/乙肝表面抗体(HBsAb)+慢性乙型肝炎(CHB)患者S区基因突变情况。 方法 选取2012年6月~2017年10月首都医科大学附属北京佑安医院(以下简称“我院”)HBsAg和HBsAb双阳性的CHB患者32例为研究对象(HBsAg+/HBsAb+组),随机选取在同一时期我院诊断为HBsAg+和HBsAb-的CHB患者79例作为对照(HBsAg+/HBsAb-组)。分离其血浆病毒DNA,PCR扩增S区基因,测序分析其突变情况。 结果 HBsAg+/HBsAb+组患者全部存在S区突变(100%),其频率显著高于HBsAg+/HBsAb-组(84.81%)(P < 0.05),而且突变多集中在S区亚单位1和3区域;HBsAg+/HBsAb+组S区多重位点突变的比例显著高于HBsAg+/HBsAb-组(P < 0.01)。 结论 S区基因突变频率的增加以及多重突变的存在与CHB患者S抗原抗体的变化密切相关,而这一突变的累积预示着不良的疾病进程。
[关键词] 慢性乙型肝炎;乙肝表面抗原;乙肝表面抗体;S基因;突变
[中图分类号] R575.1 [文献标识码] A [文章编号] 1673-7210(2019)02(b)-0118-04
[Abstract] Objective To study the S region gene mutation in patients with hepatitis B surface antigen (HBsAg) +/ hepatitis B surface antibody (HBsAb) + chronic hepatitis B (CHB). Methods From June 2012 to October 2017, 32 cases of CHB patients with double positive HBsAg and HBsAb in Beijing You′an Hospital, Capital Medical University (hereinafter referred to as “our hospital”) were selected as subjects (HBsAg+/HBsAb+ group),79 cases of CHB patients diagnosed with HBsAg+ and HBsAb- in our hospital in the same period were randomly selected as the control group (HBsAg+/HBsAb- group). The plasma viral DNA was isolated, the S region gene was amplified by PCR, and the mutation was analyzed by sequencing. Results All patients in the HBsAg+/HBsAb+ group had S-region mutation (100%), and the frequency was significantly higher than that in the HBsAg+/HBsAb- group (84.81%) (P < 0.05). Moreover, the mutations were mostly concentrated in the subunits 1 and 3 of S region. The proportion of multiple site mutations in S region in HBsAg+/HBsAb+ group was significantly higher than that in HBsAg+/HBsAb- group (P < 0.01). Conclusion The increased frequency of S region gene mutation and the presence of multiple mutations are closely related to the change of S antigen antibody in CHB patients, and the accumulation of this mutation indicates an adverse disease process.
[Key words] Chronic hepatitis B; HBV surface antigen; HBV surface antibody; S gene; Mutation
乙型肝炎病毒(hepatitis B virus,HBV)呈全世界流行,根據世界卫生组织发布的《2017年全球肝炎报告》显示,全球约有3.25亿人染有慢性乙肝病毒或丙肝病毒,其中2.57亿人感染有乙肝病毒[1],每年约有100万人死于HBV感染所致的肝硬化和肝癌[2]。我国是乙型肝炎大国,据推算,我国目前仍有HBsAg阳性者约7000万,乙型肝炎患者2000万~3000万,肝硬化患者约100万,原发性肝癌患者约30万[3]。
在病毒感染过程中,抗体介导的免疫反应对于清除HBV病毒颗粒,清除感染病毒的肝细胞起重要的作用。HBsAg在血清中出现,是乙肝病毒感染的标志,而HBs抗体的出现被认为是血清学治愈的标志[4]。然而有报道称临床上有10%~25%的慢性乙肝患者同时存在HBsAg和HBsAb[5-6]阳性,出现这一现象有宿主免疫因素和病毒因素两个方面,其原因尚不清楚[7-9]。病毒方面可能的机制是病毒发生了选择性的免疫逃逸突变[10]。本研究选取了32例HBsAg和HBsAb双阳性的慢性乙型肝炎(CHB)患者,另选取HBsAg+和HBsAb-的CHB患者79例作为对照,分析其S区突变特点。
1 资料与方法
1.1 一般资料
选取2012年6月~2017年10月首都医科大学附属北京佑安医院(以下简称“我院”)HBsAg和HBsAb双阳性的CHB患者32例,诊断标准参照《慢性乙型肝炎防治指南》(2010年版)[11]。HBsAg+/HBsAb+组具体入组标准:①所有患者间隔至少6个月,连續2次检查确定HBsAg与HBsAb同时阳性;②所有患者抗-HAV、HCV、HDV、HEV、HIV抗体均为阴性,且不合并药物性肝损害、自身免疫性肝病、酒精性肝病病史;③所有患者腹部超声、腹部强化CT、腹部强化MRI等影像学检查或肝组织病理学检查均未提示肝硬化及原发性肝癌。随机选取同一时期我院诊断为HBsAg+和HBsAb-的慢性乙型肝炎患者79例作为对照(HBsAg+/HBsAb-组)。本研究经医院医学伦理学委员会批准,均经患者知情同意。
1.2 血清免疫学指标的检测和HBV DNA定量检测
采集所有受检者清晨空腹外周静脉血5 mL,收集上层血清(所有结果均经过复检),标本放置于-80℃冰箱保存。HBsAg和HBsAb应用罗氏公司Elecsys HBsAg/HBsAb Ⅱ定量试剂检测,所用设备为罗氏公司Cobas定量检测仪。血清HBV DNA定量检测应用美国通用公司7500实时定量PCR检测系统进行检测。其他临床检测指标由我院检验科完成。
1.3 S区突变检测
应用全血DNA分离试剂盒(DNeasy Blood and Tissue Kit,Qiagen,Germany)从200 μL全血中提取基因组DNA,按照试剂盒操作手册进行操作。利用巢式PCR扩增HBV S区,PCR引物如下:外侧引物HBVS1F(5′-TTCCTGCTGGTGGCTCCAGTTC-3′),HBS1R(5′-TG-CTAGGAGTTCCGCAGTATG-3′),内侧引物HBS2F(5′-CTCGTGGTGGACTTCTCTC-3′),HBVS2R(5′-GCAA-AGCCCAAAAGACCCAC-3′)。PCR反应体系:50 μL PCR反应体系中加入5 μL 10×扩增缓冲液,dNTP(2.5 mmol/L)5 μL,引物各1 μL,模板cDNA 1 μL,Taq DNA 聚合酶0.5 μL,加水至总体积50 μL。PCR条件如下:94℃预变性2 min,95℃变性30 s,55℃退火30 s,72℃延伸90 s,共33个循环。第二轮PCR反应体系、条件相同。PCR产物直接送公司进行测序,测序由北京博迈德公司完成。为了进一步分析S区突变,参考既往文献[8],将S区的主要功能单位MHR(主蛋白抗原主要亲水区)区分为4个亚单位,即亚单位1(Subregion 1,氨基酸残基100~120),亚单位2(Subregion 2,氨基酸残基121~123),亚单位3(Subregion 3,氨基酸残基124~137),亚单位4(Subregion 4,氨基酸残基138~147),亚单位5 (Subregion 5,氨基酸残基148~169),而“a”决定区为氨基酸残基124~147区间。
1.4 统计学方法
应用SPSS 19.0软件对所得数据进行统计学分析。计量资料采用均数±标准差(x±s)表示,两组独立样本均数间比较采用独立样本t检验或t′检验,计数资料采用百分率表示,组间比较采用χ2检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 两组CHB患者临床资料比较
两组在年龄、性别、丙氨酸氨基转移酶(ALT)、HBsAg水平方面,差异无统计学意义(P > 0.05)。两组患者HBeAg和HBeAb的阳性率比较,差异无统计学意义(P > 0.05)。HBsAg+/HBsAb+组HBV DNA、HBsAb水平显著高于HBsAg+/HBsAb-组,差异有统计学意义(P < 0.05)。见表1。
2.2 两组CHB患者主要位点突变频率分析
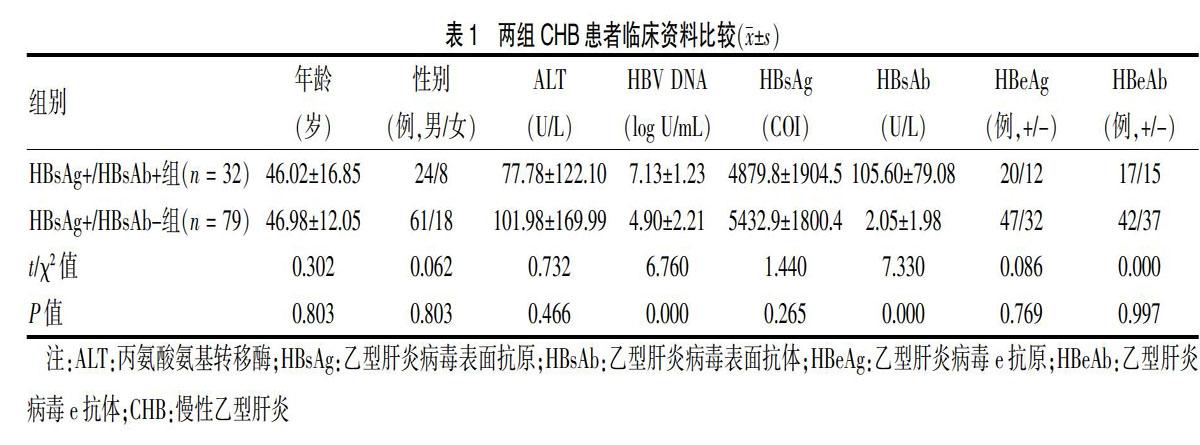
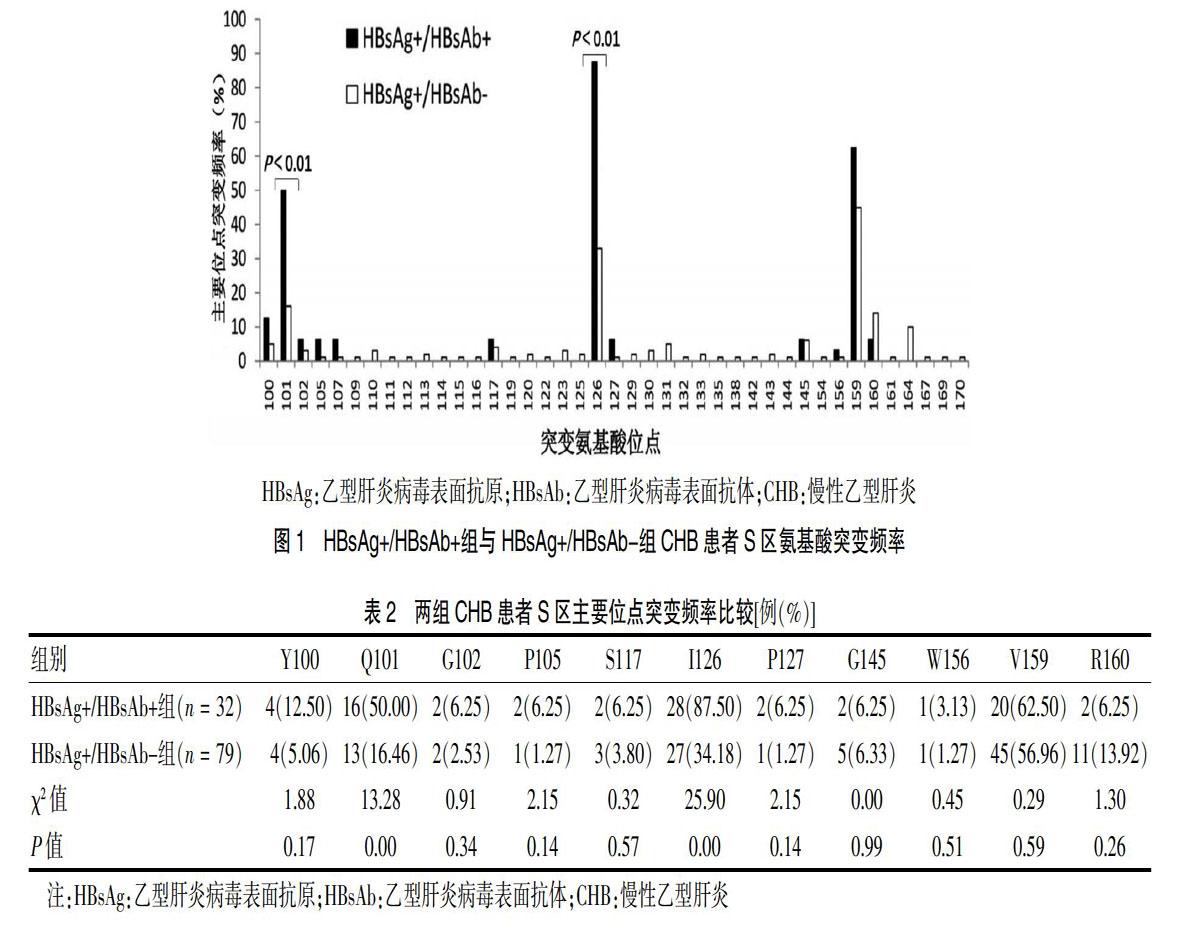
HBsAg+/HBsAb+组患者均存在S区的突变,总突变率为100%,HBsAg+/HBsAb-组有67例患者存在S区突变,总突变率为84.81%(67/79),两组比较差异有统计学意义(P < 0.05)。将两组患者所有突变氨基酸位点的突变频率进行比较,结果显示HBsAg+/HBsAb+组患者氨基酸位点突变集中于Y100~R160等11个氨基酸位点,而HBsAg+/HBsAb-组患者氨基酸位点突变相对比较分散,分布于整个S区(图1)。将HBsAg+/HBsAb+组患者的11个氨基酸突变位点与HBsAg+/HBsAb-组进行比较,结果显示,HBsAg+/HBsAb+组患者Q101、I126位点的突变频率均高于HBsAg+/HBsAb-组,差异有高度统计学意义(P < 0.01)。见表2。
2.3 两组患者MHR主要功能区突变分布及百分比比较
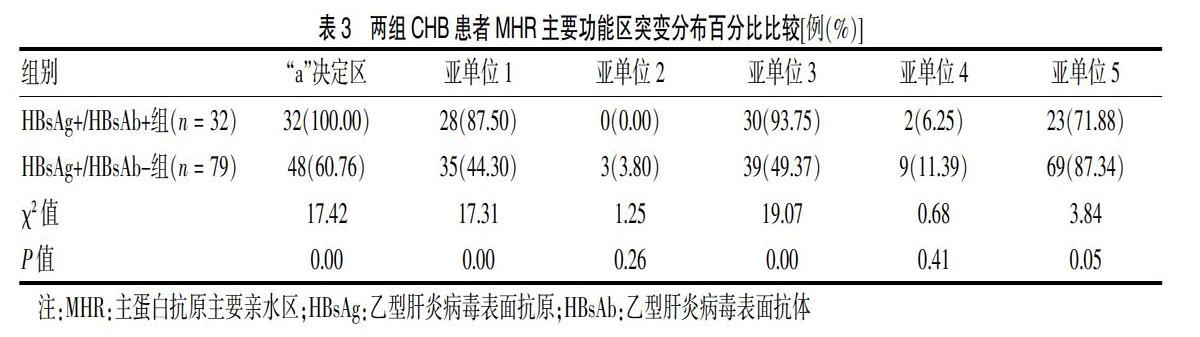
将S区的主要功能单位MHR进一步区分为4个亚单位,结果发现,相对于HBsAg+/HBsAb-组,HBsAg+/HBsAb+组患者,其突变主要集中在亚单位1和3区,两组比较差异有高度统计学意义(P < 0.01)。HBsAg+/HBsAb+组患者“a”决定区突变频率高于HBsAg+/HBsAb-组,差异有高度统计学意义(P < 0.01)。见表3。
HBsAg+/HBsAb+组患者中,93.75%(30/32)的患者存在2个以上突变位点的多重突变,HBsAg+/HBsAb-组仅有41.77%(33/79)的患者具有2个以上的多重突变,差异有高度统计学意义(P < 0.01)。HBsAg+/HBsAb+组中有2例患者仅存在单位点S区氨基酸突变,而HBsAg+/HBsAb-组中有34例患者仅存在单位点S区氨基酸突变,差异有高度统计学意义(P < 0.01),且HBsAg+/HBsAb-组中有12例患者不存在S区突变。见图2。
HBsAg:乙型肝炎病毒表面抗原;HBsAb:乙型肝炎病毒表面抗体;CHB:慢性乙型肝炎
3 讨论
HBV S基因的突变能够帮助病毒逃避中和抗体和疫苗的保护[12],而S基因的变异亦对疾病的进展产生不利的影响,与HBV相关的多数中晚期的肝脏疾病有关[13]。HBsAg+/HBsAb+患者是一组比较特殊的人群,深入研究其分子机制,对于全面认识慢性乙型肝炎的自然史,了解其免疫应答状态等都具有深远的意义。
本研究选取了32例HBsAg+/HBsAb+CHB患者,进行S区基因的测序,为了避免基因型对于病毒序列的影响,该32例患者经检测分析均为C1型HBV感染。测序结果发现,所有的32例患者均存在S区基因突变,这些患者一般临床资料比较,差异无统计学意义,但血浆HBV DNA水平則高于HBsAg+/HBsAb-组,这也进一步预示着该组患者拥有着不良的预后。在32例患者中,其中2例患者曾经接受过HBV亚单位疫苗的注射。而这两名患者的HBsAb抗体滴度均相对较低,分别为14.35 U/L和43.27 U/L。结果提示,HBV疫苗的注射对于HBV感染的意义及其具体机制有待于更为深入的研究。
本研究发现HBsAg+/HBsAb+组患者总体突变率显著高于HBsAg+/HBsAb-组。与以往报道[14-15]不同的是,诸多被发现与免疫逃逸有关的重要点突变,在本研究的两组人群中比较差异并无统计学意义,本研究发现Q101、I126位点的突变频率在两组之间比较差异有统计学意义,提示出现这几个位点的突变可能与患者血清中出现S抗原和抗体双阳性有关。而欧美研究较多的G145R突变在本群体中突变率较低[16],这可能与欧美HBV亚型主要为A2亚型,而本研究中所有患者均为C亚型相关[17]。在进一步对S区进行分区的研究中发现,HBsAg+/HBsAb+组S区不同功能单位的突变情况与HBsAg+/HBsAb-组亦具有显著的差别,因此,除了单独研究几个重要位点的突变以外,对于众多突变位点突变之间的联系亦不容忽视。本研究还发现,HBsAg+/HBsAb+患者均存在着多重位点的同时突变,这也进一步说明了,积累的多位点突变对于病毒的致病以及机体免疫功能的调节具有重要意义[18-19]。
HBsAg+/HBsAb+CHB患者十分少见,但究竟抗原抗体同时存在的状态对于疾病的恢复是有利还是有弊,至今还存在争议。如能收集更多的临床资料,对于这类患者进行跟踪随访,密切关注其免疫指标及病毒学指标变化的趋势,将大大有利于这方面机制的研究。
[参考文献]
[1] Hutin YJ,Bulterys M,Hirnschall GO. How far are we from viral hepatitis elimination service coverage targets? [J] J Int AIDS Soc,2018,21(Suppl 2):e25050.
[2] Ott JJ,Stevens GA,Groeger J,et al. Global epidemiology of hepatitis B virus infection:new estimates of age-specific HBsAg seroprevalence and endemicity [J]. Vaccine,2012,30(12):2212-2219.
[3] 贾继东,庄辉.携手推动中国慢性乙型肝炎治疗的可及性[J].肝脏,2016,21(4):239-240.
[4] Gerlich WH. Medical virology of hepatitis B:how it began and where we are now [J]. Virol J,2013,10:239.
[5] Kohno H,Inoue T,Tsuda F,et al. Mutations in the envelope gene of hepatitis B virus variants co-occurring with antibody to surface antigen in sera from patients with chronic hepatitis B [J]. J Gen Virol,1996,77(Pt 8):1825-1831.
[6] Mimms L. Hepatitis B virus escape mutants:“pushing the envelope”of chronic hepatitis B virus infection [J]. Hepatology,1995,21(3):884-887.
[7] Ding F,Miao XL,Li YX,et al. Mutations in the S gene and in the overlapping reverse transcriptase region in chronic hepatitis B Chinese patients with coexistence of HBsAg and anti-HBs [J]. Braz J Infect Dis,2016,20(1):1-7.
[8] Lee BS,Cho YK,Jeong SH,et al. Korean Hepatitis Epidemiology Study Group. Nationwide seroepidemiology of hepatitis B virus infection in South Korea in 2009 emphasizes the coexistence of HBsAg and anti-HBs [J]. J Med Virol,2013,85(8):1327-1333.
[9] Liu K,Xie M,Lu X,et al. Mutations within the major hydrophilic region (MHR) of Hepatitis B virus from individuals with simultaneous HBsAg and anti-HBs in Guangzhou,Southern China [J]. J Med Virol. 2018,90(8):1337-1342.
[10] Inoue J,Kondo Y,Wakui Y,et al. Reactivation of resolved hepatitis B virus infection with immune escape mutations after long-term corticosteroid therapy [J]. Clin J Gastroenterol,2016,9(2):93-98.
[11] 中華医学会肝病分会.中华医学会感染病学分会.慢性乙型肝炎防治指南[J].临床肝胆病杂志,2011,27(1):1-16.
[12] Cooreman MP,Leroux-Roels G,Paulij WP. Vaccine-and hepatitis B immune globulin-induced escape mutations of hepatitis B virus surface antigen [J]. J Biomed Sci,2001,8(3):237-247.
[13] Shizuma T,Hasegawa K,Ishikawa K,et al. Molecular analysis of antigenicity and immunogenicity of a vaccine-induced escape mutant of hepatitis B virus [J]. J Gastroenterol,2003,38(3):244-253.
[14] Rodriguez-Frias F,Buti M,Jardi R,et al. Genetic alterations in the S gene of hepatitis B virus in patients with acute hepatitis B,chronic hepatitis B and hepatitis B liver cirrhosis before and after liver transplantation [J]. Liver,1999,19(3):177-182.
[15] Mohebbi A,Lorestani N,Tahamtan A,et al. An Overview of Hepatitis B Virus Surface Antigen Secretion Inhibitors [J]. Front Microbiol,2018,9:662.
[16] Kalinina T1,Iwanski A,Will H,et al. Deficiency in virion secretion and decreased stability of the hepatitis B virus immune escape mutant G145R [J]. Hepatology,2003, 38(5):1274-1281.
[17] Liu Y,Zhang L,Zhou JY,et al. Clinical and Virological Characteristics of Chronic Hepatitis B Patients with Coexistence of HBsAg and Anti-HBs [J]. PLoS One,2016, 11(1):e0146980.
[18] Wang L,Liu H,Ning X,et al. Sequence analysis of the S gene region in HBV DNA from patients positive for both HBsAg and HBsAb tests [J]. Hepatol Res,2010,40(12):1212-1218.
[19] Ding F,Yu HG,Li YX,et al. Sequence analysis of the HBV S protein in Chinese patients with coexisting HBsAg and anti-HBs antibodies [J]. J Med Virol,2015,87(12):2067-2073.
(收稿日期:2018-06-08 本文编辑:封 华)
