腹腔镜辅助与后矢状入路肛门直肠成形术治疗合并泌尿系统瘘的男性先天性直肠肛门畸形的对比分析
2019-04-24吴德超刘磊
吴德超 刘磊
先天性肛门直肠畸形(congenital anorectal malformation,ARM)是小儿外科的常见疾病,其治疗和预后一直备受小儿外科医生的关注。目前,最主流的治疗方法主要包括后矢状入路肛门直肠成形术(posterior sagittal anorectoplasty,PSARP)和腹腔镜辅助肛门直肠成形术(laparoscopic assisted anorectoplasty/laparoscopic assisted anorectal pullthrough,LAARP)。两种术式的治疗效果以及适应证目前仍存在一定争议。本研究选取了两组合并泌尿系统瘘的男性ARM病例,分别运用上述两种手术方案治疗,试图通过两组病例的对比分析,对两种方法的优缺点及适应证等进行探讨。
材料与方法
一、一般资料
选取2012年1月至2015年12月收治的先天性肛门直肠畸形男性病例51例(一般资料详见表1);其中腹腔镜辅助肛门直肠成形术治疗21例(以下简称LAARP组),后矢状入路肛门直肠成形术治疗30例(以下简称PSARP组);病例采取了Krickenbeck分类方法[1]:将病例分为三组,合并直肠膀胱瘘(rectovesical fi stula,以下简称RVF组)13例(LAARP组6例,PSARP组7例),合并直肠尿道前列腺部瘘(rectoprostatic fi stula,以下简称RPF组)25例(LAARP组10例,PSARP组15例),合并直肠尿道球部瘘(rectobulbar fi stula,以下简称RBF组)13例(LAARP组5例,PSARP组8例)。所有手术均由同一位高年资主任医师完成。
二、纳入与排除标准
1. 纳入标准:(1)诊断为ARM并合并一种泌尿系统瘘(RVF、RPF、RBF);(2)男性患儿;(3)采取三期手术治疗方案;(4)新生儿期即完成一期结肠造瘘术;(5)二期手术术式为后矢状入路或腹腔镜辅助下的直肠肛门成形术。
2. 排除标准:(1)合并21-三体综合征等遗传病、脊髓栓系综合征等神经系统疾病或其他器官的严重先天畸形;(2)腹腔镜手术中转开腹;(3)未明确描述瘘管类型的;(4)末次随访小于2岁或失访。
三、治疗方法
两组病例均采取经典的三期手术治疗方案。一期行结肠造瘘术。二期行后矢状入路或腹腔镜辅助下肛门成形术,术后给予扩肛治疗。三期再行还瘘术。
后矢状入路肛门成形术采用经典的Peña术式[2]。腹腔镜辅助肛门成形术采用Georgeson报道的三孔腹腔镜技术[3],腹腔镜下完成直肠远端的游离、系膜的松解、处理瘘管以及辅助确认横纹肌复合体的中心。

表1 两组患者病例的一般资料
四、研究方法
(一)对比分析两组病例的平均手术时间、术中出血量、术后住院时间。由于在具体的手术操作中,我们发现不同分类的疾病在操作步骤、操作难度上有所不同,所以又进一步对三种类型(RPF、RVF、RBF)病例的分布进行了两种术式手术时间的比较。
(二)对比分析两组病例的术后并发症的发生率
统计了两组病例术后各并发症的发生率,包括伤口感染、直肠黏膜脱垂、瘘管复发、尿道憩室、尿道或输精管损伤。
(三)术后肛门直肠功能的临床评价
由手术医生以外的两位小儿外科医生对每个患儿进行独立的评估,评估意见不统一时经再次评估及讨论确定。评估工作由门诊复查结合电话随访来完成。
肛门直肠功能评分采用了Kelly评分法[4]。主要内容包括(1)排便控制力:排便控制力好、无失禁为2分,排便控制力较好、偶尔失禁为1分,每天都是失禁为0分;(2)污便程度:无污便为2分,偶尔污便为1分,经常污便为0分;(3)肛门括约肌收缩力:收缩有力为2分;有收缩感但力量差为1分;无明显收缩为0分。
五、统计学分析方法
所有数据经SPSS13.0分析,计量资料采用t检验、计数资料运用卡方检验分别来进行统计学分析,以P<0.05为差异有统计学意义。
结 果
一、两组病例资料的比较
两组在随访时间、疾病种类分布、骶骨比率方面差异无统计学意义(P>0.05),LAARP组的平均年龄比PSARP组略大,差异有统计学意义(P<0.05)。详见表1。
二、二期肛门直肠成形术的手术时间、术中出血、住院时间的比较
两组在平均手术时间方面差异无统计学意义(P>0.05)。LAARP组术中出血量更少,术后住院时间更短,差异有统计学意义(P<0.01)。见表2。
合并RVF和RPF的病例平均手术时间LAARP组更短,合并RBF的病例平均手术时间PSARP组更短(详见表3);两组比较差异有统计学意义(P<0.05)。
三、术后并发症的比较
伤口感染发生率:LAARP组无伤口感染,PSARP组共2例患者出现术后伤口感染,两组比较差异无统计学意义(P>0.05);直肠黏膜脱垂发生率:LAARP的术后直肠黏膜脱垂发生率高于PSARP组(33.3% vs 6.67%),差异有统计学意义(P<0.05);肛门狭窄发生率:LAARP组1例(4.77%),PSARP组2例(6.67%),两组比较差异无统计学意义(P>0.05);尿道憩室发生率:LAARP组1例(4.77%),PSARP组3例(3.33%),两组比较差异无统计学意义(P>0.05);瘘管复发发生率:LAARP组1例(4.77%),PSARP组1例(3.33%),两组比较差异无统计学意义(P>0.05);便秘发生率:PSARP组高于LAARP组(23.8% vs 46.7%),但差异无统计学意义(P>0.05);两组均未发生尿道或输精管的损伤。见表4。
表3 RVF组、RPF组、RBF组的平均手术时间比较(h

表3 RVF组、RPF组、RBF组的平均手术时间比较(h
注:*P<0.05,两组比较差异有统计学意义
?
四、直肠肛门功能评价
所有患儿均完成2年以上的随访。Kelly评分结果见表5。
LAARP组和PSARP组在排便控制力、污便、肛门括约肌收缩力、总分以及优良率方面差异无统计学意义(P>0.05)。
讨 论
ARM在小儿消化系统先天畸形中占首位,其发病率约在 1:1 500~1:5 000[3,5]。目前 ARM 的最常用的两种治疗方法分别是1982年Pena和Vries[2]首先提出的后矢状入路肛门成形术(PSARP)和2000年Georgeson[3]报道的腹腔镜辅助下肛门成形术(LAARP)。关于两种手术方法的对比目前仍然存在争议[6]。虽然已经有两种术式的对比分析的研究,但存在没有提供具体的疾病分类[7-8]、选取疾病分类过多且分布不均[9-10]、两组病例的治疗时间相差过大[6,11]、治疗方案多样(包含一期和三期多种手术方案)等问题,导致选择性偏倚增大。本研究选取了同时期收治的合并有泌尿系统瘘ARM的两组男性病例,并排除了可能对后期功能评价产生影响的其他系统合并症的病例,治疗方案均为三期手术,且两组病例在平均随访时间、疾病分类的构成、骶骨比率上差异无统计学意义,因此两组病例是有较强的可比性的。
表2 两组患者手术时间、术中出血、住院时间的比较(

表2 两组患者手术时间、术中出血、住院时间的比较(
注:*P<0.05,两组比较差异有统计学意义
?

表4 两组患者术后并发症的比较[例,(%)]
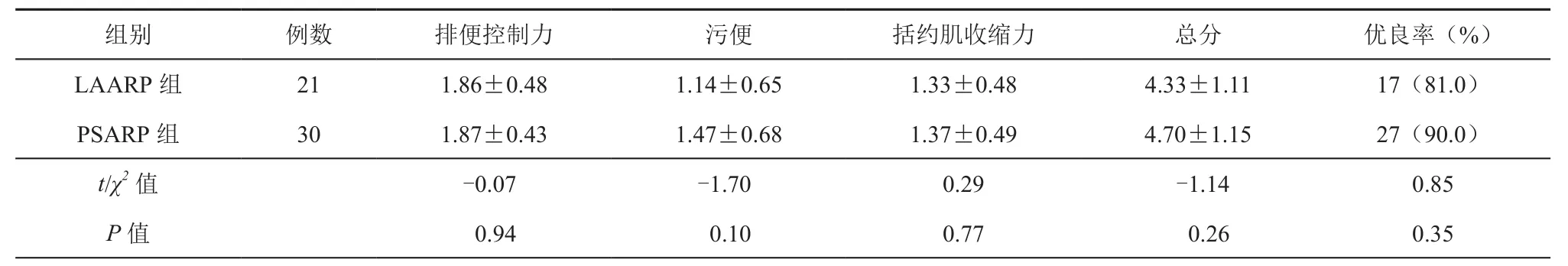
表5 两组患者术后Kelly评分比较
本次研究以及许多的研究结果都已经表明,腹腔镜技术在减小手术副损伤方面具有明显优势。腹腔镜技术的切口远远小于后矢状入路的切口,且不需要切开肌肉复合体;借助于更加清晰广阔的术野,内部结构的显露和分离也更加容易,将副损伤降到了最小。Peña等[12]报道中对于出血量和住院时间的统计也显示了同样的结果。明安晓等[13]认为腹腔镜更清楚地分离直肠远端与尿道的瘘管,减少了对尿道的损伤,瘘管切除也更加确切。另外对于直肠的游离更加充分,不会存在张力过高的情况,腹腔镜对于盆底的肌肉的显示更清晰,易于辨认,可以辅助电刺激判断肌肉复合体的中心,避免肌肉复合体的损伤和后期的瘢痕愈合。Iwanaka等[14]认为末梢神经对于维持括约肌的感觉和功能具有很大作用,腹腔镜技术避免了后矢状入路对于肛门括约肌以及末梢神经的损伤。Wong等[8]运用MRI评估括约肌的对称性、周围瘢痕组织、重建肛门的位置,发现LAARP获得了更好的肛门括约肌的对称性,更少的瘢痕和肛周的纤维组织。
关于手术适应证方面,腹腔镜技术在合并RVF和RPF的ARM治疗中的优势得到了广泛的认同。Ming等[6]随访了32例合并RVF和RPF的ARM患儿,经过对比发现LAARP具有明显优势。Ruggeri等[15]也在他的研究中表示LAARP治疗合并直肠前列腺瘘的ARM患儿优势最大。目前比较有争议就是腹腔镜辅助技术对于合并尿道球部瘘的ARM的治疗。本次研究中也发现RBF的平均手术时间LAARP组比PSARP组更长。这与在实际操作中的感受相符。直肠尿道球部瘘多数位于腹膜反折以下,暴露比较困难,往往需要游离整个直肠,且瘘管往往位于直肠前侧并往往和尿道粘连紧密,处理起来有一定的挑战性。Bischoff等[16]在报道中提到腹腔镜修复尿道球部瘘需要剥离整个直肠,而这个操作在PSARP中往往并不是必须的,因此他认为后矢状入路是首选。Ruggeri等[15]认为直肠尿道往往合并一个共用管壁,如果此管壁较长,无论经腹手术还是腹腔镜手术,分离都很困难,相比较下后矢状入路下直肠尿道球部瘘更容易找到。国内2017年版的《腹腔镜肛门直肠畸形手术操作指南》[17]未将合并直肠尿道球部瘘的ARM列入手术适应证,而是列入了可作为临床探索性手术。但是Yazaki等[18]报道了14例腹腔镜技术治疗的合并直肠尿道球部瘘的ARM,和12例后矢状入路治疗的病例进行比较,在术后MRI评分、伤口感染率方面有着明显优势,认为腹腔镜技术是一个安全的值得信赖的方法。综合上述文献的经验并结合本研究的结果,可以看到腹腔镜技术在处理直肠尿道球部瘘的时候是具有一定困难的,可能会带来更大的副损伤。
术后直肠黏膜脱垂是一个值得关注的术后并发症,本次研究以及目前多数文献报道LAARP组的发生率更高。文献报道发生率高低不一,Ming等[6]报道直肠黏膜脱垂在LAARP组中发生率9.4%,而PSARP组中没有发现。Kimura等[9]报道LAARP术后黏膜脱垂发生率达67%,而PARRP术后未发现。Yazaki等[18]报道LAARP术后直肠黏膜脱垂发生率大概在9%~46%。多数作者认为后矢状入路对于直肠分离的较少,近端直肠还会固定盆膈上,因此术后直肠黏膜脱垂的病例发生较少,而腹腔镜技术对直肠的过多剥离导致其游离性增加,且腹腔镜技术不打开平滑肌复合体,不能逐层的缝合固定直肠远端,导致直肠远端牢固性差。黄寿奖等[19]报道通过减少松解乙状结肠系膜,切除直肠远端肥厚扩张部分,缝合后保证直肠有一定张力,使直肠黏膜脱垂的发生率明显降低。
因此,和后矢状入路方法比较,腹腔镜辅助治疗男性合并泌尿道瘘的ARM是一种安全可靠、创伤更小的方法,尤其适合合并RVF和RPF的病例,但术后直肠黏膜发生率更高;在对于合并RBF的治疗是否首选腹腔镜技术上,仍存在争议。
