宫腔镜手术治疗围绝经期异常子宫出血的临床价值
2019-04-23张美兰邓小凤王梅
张美兰 邓小凤 王梅
【摘要】 目的:探讨宫腔镜手术治疗围绝经期异常子宫出血的临床价值。方法:选取2016年1月-2017年12月笔者所在医院收治的200例圍绝经期异常子宫出血患者,按照随机数字表法将其分为对照组和研究组,每组100例。对照组采取传统诊刮手术治疗,研究组采取宫腔镜检查、定位活检、诊刮、电切手术治疗。比较两组疾病检出率、并发症发生情况、治疗效果。结果:研究组疾病检出率、治疗有效率均明显高于对照组,差异有统计学意义(P<0.05)。研究组术后感染、宫腔粘连发生率明显低于对照组,差异有统计学意义(P<0.05)。结论:围绝经期异常子宫出血患者行宫腔镜手术治疗能得到更准确的病因诊断;针对病因进行及时、规范、个体化的治疗可取得更好的治疗效果,并发症少,安全性高,值得临床广泛推广使用。
【关键词】 宫腔镜 围绝经期异常子宫出血 临床价值
[Abstract] Objective: To investigate the clinical value of hysteroscopic surgery on perimenopausal abnormal uterine bleeding. Method: A total of 200 patients with perimenopausal abnormal uterine bleeding admitted in our hospital from January 2016 to December 2017 were selected. The patients were divided into the control group and the study group according to the random number table method, with 100 cases in each group. The control group was treated with traditional curettage surgery. The study group was treated with hysteroscopy, localization biopsy, curettage and electric resection. The disease detection rate, complications and therapeutic effects were compared between the two groups. Result: The disease detection rate and effective rate in the study group were significantly higher than those in the control group, and the differences were statistically significant (P<0.05). The incidence of postoperative infection and intrauterine adhesions in the study group were significantly lower than those in the control group, and the differences were statistically significant (P<0.05). Conclusion: Hysteroscopic surgery for patients with perimenopausal abnormal uterine bleeding can get more accurate etiological diagnosis. In view of the cause of timely, standardized and individualized treatment, better therapeutic effect, less complications and high safety. It is worthy of widespread use in clinical practice.
[Key words] Hysteroscopy Perimenopausal abnormal uterine bleeding Clinical valueFirst-authors address: Fuzhou Fuxing Maternity Hospital, Fuzhou 350000, China
围绝经期异常子宫出血为绝经前后出现的异常子宫出血。主要表现月经过多、经期长、周期不规则。其发生率高、病因复杂,主要与卵巢功能衰退、排卵障碍、子宫内膜增生过长或脱落不全有关,同时也是子宫内膜良恶性病变高发时期,有时子宫内膜小息肉、黏膜下小肌瘤、子宫内膜炎等所致的出血,根据临床病史查体、实验检测及彩超不能明确诊断,影响治疗效果[1-2]。为了一时止血及了解内膜情况常采用诊刮术+病理检查。传统诊刮术能刮除宫腔残余内膜一时止血,并将宫腔内容物送病理检查协助诊断内膜情况,但有时不能确定全面刮宫,遗漏一些宫腔内占位器质性病变,标本混杂破碎,病理诊断困难。宫腔镜能清楚查看宫颈管宫腔全面情况,局部病变部位可以定位活检[3],未见明显病变部位,可以确保全面刮宫,明确息肉,黏膜下肌瘤可以电切完整切除,目前已成为诊断和治疗宫颈管及宫腔病变的最有效手段[4]。本研究选择2016年1月-2017年12月200例围绝经期异常子宫出血患者,按照随机数字表法分为对照组和研究组,现将两组的比较分析结果汇报如下。
1 资料与方法
1.1 一般资料
选择2016年1月-2017年12月笔者所在医院收治的200例围绝经期异常子宫出血患者,纳入标准:(1)均为异常子宫出血3个月以上接受药物治疗无效者;(2)意识清楚,能正常沟通交流,无特殊精神神经系统疾病者;(3)术后能够接受随访者。排除标准:(1)急性大出血患者;(2)近期使用活血药物者;(3)阴道超声检查排除子宫双附件占位性病变及宫内节育器;排除凝血功能异常、甲状腺功能异常及妊娠相关疾病;妇检排除阴道宫颈疾病感染及出血;(4)宫颈疾病宫颈疤痕狭窄,子宫过度屈曲不能顺利手术者;(5)严重心肝脑肾疾病及严重贫血,不能耐受手术者。按照随机数字表法将其分为对照组和研究组,每组100例。对照组年龄43~53岁,平均(48.11±4.34)岁。研究组年龄42~54岁,平均(48.21±4.55)岁。两组一般资料差异无统计学意义(P>0.05),有可比性。所有患者及家属均对本研究知情同意并接受。
1.2 方法
两组患者均采用膀胱截石位,静脉麻醉或硬膜外麻醉,在超声监护下进行。常规组用刮匙沿着宫壁有序刮出宫颈管和宫腔内膜及组织,标本全送病理检查。研究组术前评估出血较多影响视野先给予适当止血治疗(除激素外),待出血减少再进行手术。手术时先置入宫腔镜观察宫腔整体形态及内膜情况,尤其双侧宫角及宫颈管,发现异常进一步局部观察,对异常部位定位活检,未见明显异常,退出宫腔镜,用刮匙全面刮宫,再置入宫腔镜观察有无异常及残余内膜,对有明确的内膜息肉或黏膜下肌瘤行电切术完整切除,标本分瓶标注送病理检查。两组术后均用抗生素预防感染3 d,适当使用宫缩剂及止血剂治疗。
1.3 观察指标
分析比较两组疾病检出率、术中出血量、术后出血停止时间并发症发生情况、治疗效果。并发症包括子宫穿孔、心脑综合征、栓塞、水中毒、感染、宫腔粘连等。治疗效果:治疗后1年内没有再次出现异常子宫出血为治疗有效,比较两组治疗有效率。
1.4 统计学处理
本研究数据采用SPSS 21.0统计学软件进行分析和处理,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 結果
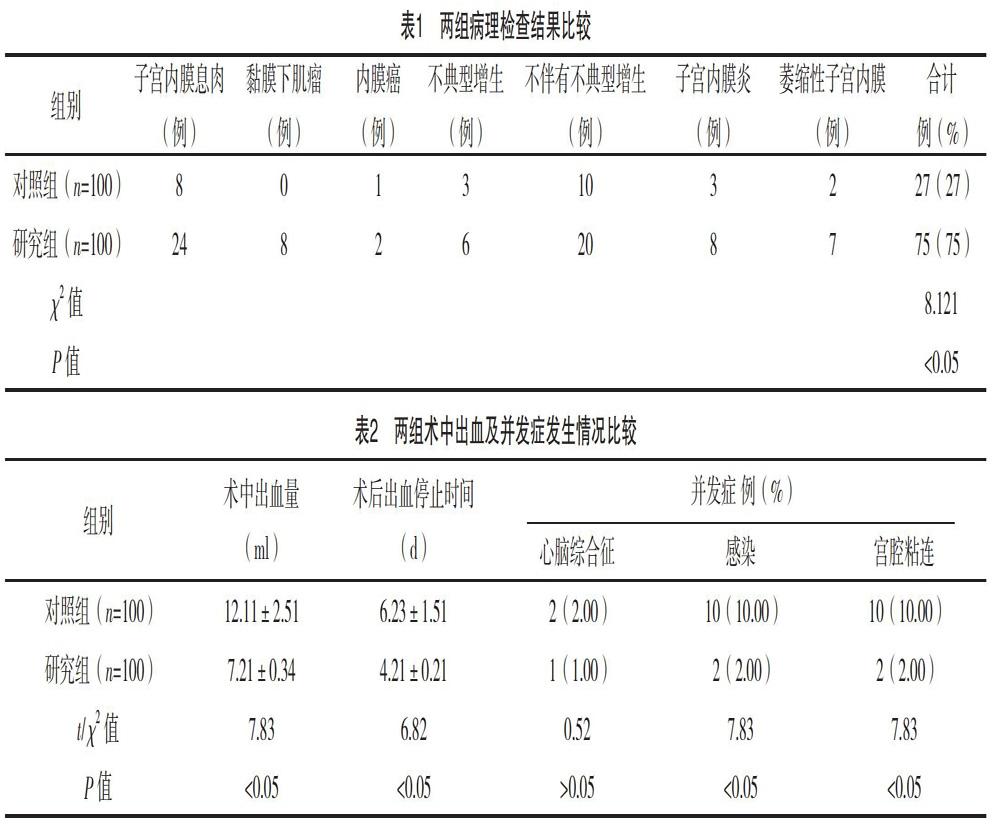
2.1 两组病理检查结果比较
研究组疾病检出率高于对照组,差异有统计学意义(P<0.05),见表1。
2.2 两组术中出血及并发症发生情况比较
研究组术中出血量少于对照组,术后出血停止时间短于对照组,差异均有统计学意义(P<0.05)。研究组术后感染、宫腔粘连发生率明显低于对照组,差异有统计学意义(P<0.05)。两组均未出现子宫穿孔、栓塞、水中毒,见表2。
2.3 两组治疗效果比较
两组患者术后均根据手术及病理情况得到相应治疗,随访1年,对照组再次出现异常子宫出血48例,有效率为52%;其中46例行宫腔镜检查,发现子宫内膜息肉15例,宫颈管息肉3例,黏膜下肌瘤5例,子宫内膜癌1例,不典型增生1例,子宫内膜炎2例,单纯型增生2例,复杂型增生1例。研究组再次出现异常子宫出血10例,有效率为90%;其中8例再次行宫腔镜检查,发现子宫内膜息肉1例,单纯型增生3例,复杂型增生1例,增殖期宫内膜2例,子宫内膜炎1例。研究组治疗有效率明显高于对照组,差异有统计学意义(P<0.05)。
3 讨论
异常子宫出血是围绝经期妇女就诊的主要病症。出血时间长、出血频繁、出血量大,引起身体不适,影响患者身心健康、生活质量甚至生命,需要及时进行干预。其发生率高、病因复杂、病因治疗针对性强,只有快速正确评估并做出明确病因诊断,才能成功地对患者进行及时规范,进行最合适的个体化治疗[5]。围绝经期子宫内膜病变风险增加[6],盲目使用激素药物治疗血栓风险增加。即使详细询问病史、查体、实验检测及超声检查,做出相应诊断有时治疗效果不好,了解宫腔及内膜情况尤为重要。通过本研究发现传统诊刮术可以一时解决内膜脱落不全所致出血,病理检查协助内膜情况排查癌变及癌前病变,便于进一步治疗;但是传统诊刮是盲视手术,反复搔刮容易损伤宫壁组织及血管,术后出血时间长、易感染、恢复慢,也影响病理诊断[7-8];不反复搔刮,容易遗漏局部病变组织;尤其是直径<1 cm,超声也未能检测到的内膜息肉、黏膜下肌瘤所致出血,未能及时诊断治疗,延误病情;对于子宫内膜炎,萎缩性内膜,因刮出组织太少,无法获得准确病理诊断。本次研究随访1年,对照组再次出现异常子宫出血48例,其中46例行宫腔镜检查,再次检出子宫内膜息肉15例,宫颈管息肉3例,黏膜下肌瘤5例,子宫肉膜癌1例,不典型增生1例,其可能与传统诊刮术盲目刮宫漏刮、息肉刮碎、根部未彻底切除复发快,黏膜下肌瘤粗硬不能刮除有关。而宫腔镜检查通过高清放大影像,能清晰全面观察宫颈管宫腔情况,有无占位病变,内膜血管改变,出血部位等,可疑病变部位可以定位活检,未见明显病变部位可以全面刮宫[9],明确的内膜息肉及黏膜下肌瘤可以电切术彻底完整切除,标本完整,分瓶标注,病理诊断准确性高,能尽早准确找出病因,排除孑宫内膜的恶性病变,更安全有利有效地指导围绝经期异常子宫出血的进一步药物治疗,避免了盲目反复搔刮,减少术后出血及感染。近年来随着宫腔镜应用增多,娴熟掌握手术技巧,而且可以在麻醉及超声监护下进行手术,子宫穿孔、心脑综合征、栓塞、水中毒等并发症出现少,安全性高[10-12]。
综上所述,对于围绝经期异常子宫出血患者宫腔镜手术治疗比传统诊刮术治疗明显更有优势,能提高疾病检出率,且并发症少,安全性高,是目前诊断和治疗围绝经期异常子宫出血病因的有效手段;值得临床广泛推广使用。
参考文献
[1]郁琦.围绝经期异常子宫出血诊断和治疗专家共识[J].协和医学杂志,2018(4):313-318.
[2]陈琳.宫腔镜检查围绝经期异常子宫出血的临床价值[J/OL].实用妇科内分泌电子杂志,2019,6(10):39-40.
[3]陆静.宫腔镜在诊断围经期异常子宫出血中的应用[J].四川医学,2011,33(10):1539-1540.
[4]夏恩兰,李自新.妇科内镜学[M].北京:人民卫生出版社,2001:81.
[5]刘晓碧.经阴道超声结合宫腔镜子宫内膜活检对围绝经期异常子宫出血的诊断[J].临床医学研究与实践,2018,3(20):144-145.
[6]江燕妮,杨菁菁,汤月可,等.单纯阴道超声、宫腔镜和联合诊断子宫异常出血原因的临床价值比较[J].中国性科学,2018,27(4):73-76.
[7]谢春红.子宫异常出血应用宫腔镜的诊断价值及治疗效果研究[J].系统医学,2016,1(8):112-114.
[8]沈央群,施璐.经阴道超声与宫腔镜诊断子宫异常出血的诊断价值比较[J].中国乡村医药,2016,23(10):77-78.
[9]刘丹.宫腔镜联合超声观察子宫异常出血临床诊断价值分析[J].医药前沿,2017,7(33):127.
[10]牛海娟.宫腔镜在子宫异常出血中的临床价值分析[J].中外女性健康研究,2016(11):229-230.
[11]符吉芬,王爱丽,李丽娟,等.宫腔镜治疗子宫异常出血后对患者性生活质量的影响分析[J].中国性科学,2018,27(12):96-98.
[12]高岚,张策.宫腔镜诊治子宫异常出血124例临床分析[J].中国保健营养,2018,28(27):49.
(收稿日期:2019-10-14) (本文编辑:桑茹南)
