宫腔镜下妊娠物清除术在子宫瘢痕妊娠治疗中的应用
2019-04-18潘俊杰郭耀省
孙 青,潘俊杰,郭耀省
(皖南医学院第一附属医院 弋矶山医院 妇产科,安徽 芜湖 241001)
剖宫产子宫瘢痕妊娠(cesarean scar pregnancy,CSP)是指受精卵着床于前次剖宫产子宫切口瘢痕处的一种异位妊娠[1],是剖宫产的远期并发症。随着剖宫产率的增加以及我国二孩政策的施行,发病率逐渐增加。目前,对CSP的诊断与治疗在国内外均无统一的标准和指南[1]。本文以经阴道/腹腔镜/开腹手术治疗的瘢痕妊娠患者作为对照组,比较宫腔镜检查治疗的患者(宫腔镜组)与对照组之间的治疗差异,探讨宫腔镜在子宫瘢痕妊娠治疗中的作用。
1 资料与方法
1.1 一般资料 对照组患者21例,收集于2013年1月~2015年12月,年龄21~45岁,平均年龄(32.76±7.16)岁,其中17例为1次剖宫产,4例为2次剖宫产。末次剖宫产距此次妊娠时间为1~16年,21例患者均有停经现象,停经时间为40~90 d,9例有阴道出血现象,2例患者为外院清宫后阴道出血转入我院,其余患者停经后无特殊不适。
宫腔镜组患者33例,选自2016年1月~2017年12月在我院住院治疗的CSPⅡ型患者,年龄23~42岁,平均年龄(33.36±5.21)岁,其中28例为1次剖宫产,5例为2次剖宫产。末次剖宫产距此次妊娠时间为1~16年,33例患者均有停经现象,停经时间为36~90 d,其中1例患者外院人流后出血转入我院,停经后阴道出血16例,16例停经后无特殊不适。
1.2 诊断方法与治疗方法 停经后经影像学检查,腹部和(或)阴道超声检查,必要时行盆腔MRI检查,诊断为子宫瘢痕妊娠(图1)[1]。对照组21例均经腹部妇科超声检查,其中9例经腹部超声检查+ MRI检查。患者行经阴道/腹腔镜/开腹子宫瘢痕切开修复+妊娠物清除术。

图1 子宫瘢痕妊娠MRI图
宫腔镜组33例中的20例行腹部超声检查,5例行阴道超声,5例行腹部超声+阴道超声检查,3例行腹部超声+MRI检查。患者行宫腔镜检查+妊娠物清除术,均一次手术成功。
目前,子宫瘢痕妊娠分为Ⅰ、Ⅱ、Ⅲ三种类型[1]:Ⅰ型瘢痕肌层厚度>3 mm,Ⅱ型瘢痕肌层厚度≤3 mm,Ⅲ型瘢痕肌层明显变薄、甚或缺失,厚度≤3 mm。宫腔镜组和对照组的所有患者均为Ⅱ型CSP患者。
1.3 治愈标准 治疗后定期复查血β-HCG,进行性下降,术后40 d内降至正常,且有月经复潮[1]。
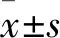
2 结果
2.1 一般资料比较 见表1。两组在年龄、剖宫产次数、末次剖宫产距此次妊娠时间及停经时间方面,经t检验,P均>0.05,差异无统计学意义。两组患者术后1周门诊复查阴道流血均已止,未行统计。
表1 宫腔镜组和对照组一般资料比较

年龄/岁剖宫产次数/次距末次剖宫产时间/年停经时间/d对照组32.76±7.161.19±0.405.48±3.6856.33±14.80宫腔镜组33.36±5.211.15±0.365.58±3.4055.12±13.45t0.3570.3680.1020.311P>0.05>0.05>0.05>0.05
2.2 血β-HCG浓度变化 对照组治疗前血β-HCG为56.17~52 702.01 IU/L,治疗后为5.1~5963.64 IU/L。宫腔镜组治疗前血β-HCG为65.68~168 603.77 IU/L,治疗后为6.3~25 608.06 IU/L,下降均>80%。患者出院后定期门诊复查,对照组血β-HCG下降时间平均为(4.14±0.73)周,宫腔镜组平均为(3.97±0.64)周,两组之间经t检验比较,t=0.922,P>0.05,差异无统计学意义。
2.3 手术时间、术中出血量、术后住院时间及住院费用的比较 宫腔镜组手术用时少于对照组,宫腔镜组术中出血量少于对照组,宫腔镜组术后住院时间低于对照组,经t检验,P均<0.05,差异有统计学意义。两组住院费用经t检验,P>0.05,差异无统计学意义。见表2。
表2 宫腔镜组和对照组手术时间、术中出血量、术后住院时间及住院费用的比较

手术用时/min术中出血量/mL术后住院时间/d住院费用/元对照组80.48±28.94140.24±190.563.95±1.4711356.01±4857.97宫腔镜组48.79±21.2569.09±84.242.46±1.009699.16±1227.43t4.6352.050∗4.1111.877P<0.01<0.05<0.01>0.05
*为秩和检验的结果。
3 讨论
GSP是一种特殊类型的异位妊娠,目前尚无统一的诊疗标准。GSP患者临床表现与正常早孕无明显区别,有停经现象,部分可有腹痛或阴道出血。其诊断多依赖于影像学检查。有学者报道[2]彩超诊断剖宫产后子宫瘢痕妊娠的正确率为94.73%,现临床上多根据超声检查显示的着床于子宫前壁瘢痕处的妊娠囊的生长方向以及子宫前壁妊娠囊与膀胱间子宫肌层的厚度进行分型[1],此分型在一定程度上可指导临床治疗方案的选择,但影像学检查无法了解操作部位肌层的弹性及操作部位和宫颈的活动度,宫腔镜检查可弥补这一不足。宫腔镜能在镜下直接观察到病灶全貌,可为手术方式的选择提供判别依据。
目前,CSP 的治疗方式主要有保守和手术治疗。保守治疗包括药物治疗和清宫术,对于血β-HCG<5000 U/L 的患者,药物治疗成功率较高[3]。对于孕周≤8 周、血流稳定、超声检查提示病灶凸向子宫腔的Ⅰ型CSP患者,在超声引导下清宫有较好的疗效[3-4]。
手术治疗包括单纯妊娠病灶清除及妊娠病灶清除+子宫瘢痕修补,对于Ⅲ型CSP患者,由于妊娠囊与膀胱之间子宫肌层明显变薄、甚或缺失,行妊娠病灶清除+子宫瘢痕修补是首选的治疗方法[1]。对于Ⅱ型CSP患者,目前治疗方法众多,尚无公认的首选治疗方法。我院2013~2015年多将Ⅱ型CSP按Ⅲ型CSP处理,行经阴道/腹腔镜/开腹的子宫瘢痕切开修复+妊娠物清除术。2016年后随着我院宫腔镜技术的发展,治疗Ⅱ型CSP均先行宫腔镜检查,多数患者同时行宫腔镜下妊娠物清除术,两种方法均可达到治疗Ⅱ型CSP的目的。但宫腔镜术在手术用时、术中出血量及术后住院时间上均优于经阴道/腹腔镜/开腹的手术(P<0.05)。
有学者认为治疗性宫腔镜适用于病灶凸向宫腔内的患者,而腹腔镜适用于病灶凸向膀胱和腹腔内的患者[3,5]。但我们在实际操作中发现外凸型Ⅱ型CSP患者,大多数可在宫腔镜下观察到全部病灶部位,若瘢痕肌层弹性良好,仍可行宫腔镜下妊娠物清除术。操作中要轻柔,尽量贴近后壁进入宫颈及宫腔,环形电极推刮、尽量完整切除病灶。若有少许残留,可在止血过程中电凝残留的妊娠物。若出现大面积出血,可予以气囊导尿管压迫止血,24 h后出血量<5 mL拔出。
现多认为CSP的发生可能是妊娠囊通过子宫内膜与剖宫产疤痕缺陷之间的微小管道种植于疤痕部位的子宫肌层[6]。但是,瘢痕的修补术是否可以修复剖宫产瘢痕的缺陷,以及修复了剖宫产疤痕缺陷是否能减少复发性CSP 的发生尚无定论[7],因为并非所有的剖宫产切口缺陷患者以后均发生CSP[8]。妊娠期子宫血流丰富,此时手术会增加出血量,加重患者损伤,因此大多数研究认为,在保障患者生命安全的情况下,控制出血、清除病灶,并尽量保留患者生育功能是主要的治疗原则[9]。
综上所述,我们认为对Ⅱ型CSP患者,应首选损伤较小的宫腔镜下妊娠物清除术。而对于有再次生育要求的患者,可在非妊娠期有生育计划时,择期进行瘢痕修补术。
