脑出血血肿穿刺引流术后颅内感染病原体分布及危险因素分析
2019-04-17,,
, ,
脑出血在中老年人群中发生率较高,且具有较高的残疾率和死亡率,因此,发病早期实施行之有效的干预方法显得十分重要。脑出血后血肿穿刺钻孔引流术是最常用的外科治疗手段之一,首先由Claude-Nicholas Le Cat于1744年报道[1]。血肿穿刺钻孔引流相关感染是常见的并发症,可导致并发症发生率及死亡率的增加。据报道,血肿穿刺钻孔引流相关感染的发生率在1%~45%[2]。本研究分析本院602例脑出血病人在钻孔引流术后并发颅内感染的病原体分布及主要危险因素,为减少术后颅内感染提供研究依据。
1 资料与方法
1.1 一般资料 选取本院2012年1月—2016年12月收治的符合血肿穿刺钻孔引流术指证的脑出血病人602例。纳入标准:①经影像学检查证实的脑出血住院病人;②幕上性脑出血,出血部位位于基底节、丘脑、额叶、顶叶、颞叶,伴或不伴出血破入脑室;③根据多田公式计算出血量≥30 mL;④无严重的凝血功能障碍及严重心、肺、肝、肾疾病;⑤发病前不存在颅内感染的证据;⑥同意本手术,并签署知情同意书。收集病人人口统计学资料,包括年龄、性别、基础疾病、出血部位、血肿大小、格拉斯哥昏迷量表(GCS)评分及手术记录等。主要观察结果为30 d内颅内感染发生情况。颅内感染的诊断通过脑脊液白细胞数增多及培养阳性、血清炎症标志物升高和临床症状改变(包括发热、脑膜炎和意识改变)而证实。
1.2 血肿穿刺钻孔引流术及术后处理 在头颅CT扫描的基础上,为病人实施局部麻醉,根据CT定位穿刺点的位置和方向,尽可能规避重要血管,颅锥锥通颅骨后,硬脑膜针穿破硬脑膜,置入硅胶管,实现对血肿的引流。术后复查头颅CT,经引流管向血肿腔注入5×104U尿激酶,促进血肿引流。术后常规护理,检查包扎纱布有无渗漏,定期换药。
1.3 统计学处理 使用SPSS 20.0统计软件进行分析。在单变量分析中,采用χ2检验或Fisher精确检验比较感染和非感染病例的临床变量。在多变量分析中,使用Cox回归模型计算颅内感染的风险比(HR),P<0.05为差异有统计学意义。
2 结 果
2.1 入选病人人口统计学资料 602例脑出血钻孔引流术病人中,男347例,女255例,年龄30~82(62.36±12.07)岁;收缩压(173±27)mmHg(1 mmHg=0.133 kPa),舒张压(103±19)mmHg;血肿量(45.0±20.4)mL,GCS评分(9.4±3.4)分。其余资料见表1。
2.2 颅内感染病原体分布情况 602例接受脑出血后血肿穿刺钻孔引流术病人中,发生术后颅内感染93例(15.4%)。脑脊液培养结果显示,凝固酶阴性葡萄球菌30例(32.3%),金黄色葡萄球菌21例(22.6%),肠球菌属11例(11.8%),肠杆菌属8例(8.6%),其余为肺炎克雷伯氏菌、克雷伯氏菌、铜绿假单胞菌、棒状杆菌属、链球菌属等。

表1 602例脑出血钻孔引流术病人的人口学特征
2.3 颅内感染相关因素分析 93例发生术后颅内感染的病人中,年龄大于60岁的病人颅内感染发生率为69.89%,拔管时间>3 d颅内感染发生率为81.72%,输注尿激酶次数>2次颅内感染发生率为67.74%,出现局部切口渗漏的病人颅内感染发生率为91.40%,置管与脑室相通病人颅内感染发生率为65.59%,穿刺部位为脑实质的病人颅内感染发生率为63.44%。详见表2。
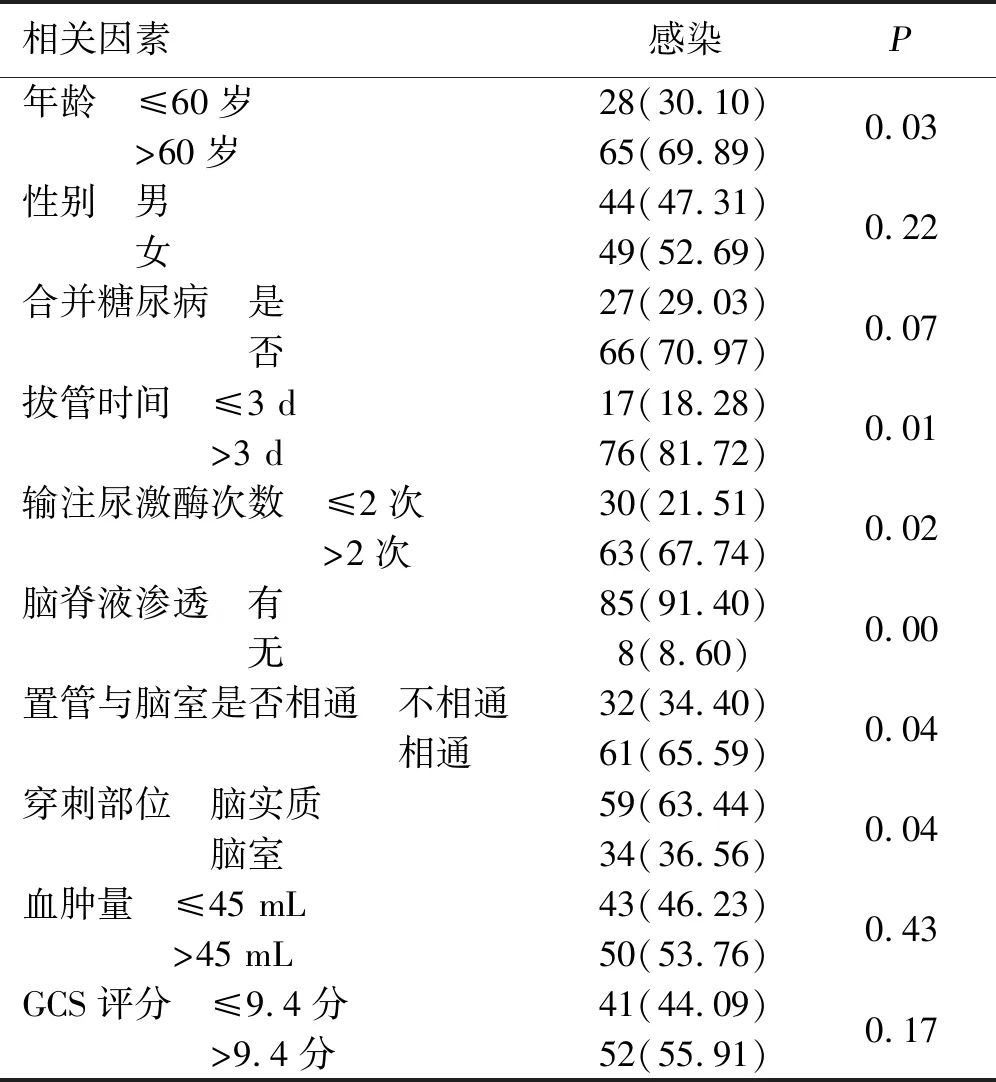
表2 脑出血钻孔引流术病人术后颅内感染的单因素比较 例(%)
多变量分析中,使用Cox回归模型计算颅内感染的HR,结果显示,与颅内感染风险增加独立相关的因素包括:引流管放置时间>3 d[HR=4.57(3.12~6.45),P=0.01];病人年龄>60岁[HR=2.17(1.62~4.33),P=0.03];脑脊液切口局部渗漏[HR=3.07(2.11~5.27),P=0.02];尿激酶输注次数>2次[HR=1.57(1.02~2.15),P=0.04];糖尿病、血肿大小、GCS评分、置管与脑室不相通以及穿刺部位与颅内感染无明显关联。
3 讨 论
据报道,多种因素与脑出血后血肿穿刺钻孔引流术相关颅内感染风险的增加有关,包括引流时间、脑脊液渗漏、潜在病因等[3-7]。降低颅内感染风险的因素包括加强护理,围术期使用预防性抗生素及应用抗菌药物包被导管等。目前,血肿穿刺钻孔引流术相关颅内感染的观察性研究主要是回顾性分析,前瞻性研究很少[2]。本研究使用前瞻性队列研究,有助于确定感染率,评估文献结果与临床实践的一致性,并确定与感染率增加相关的危险因素,为未来的临床研究提供依据并有利于预防性措施的开发。
本研究发现,导管放置时间越长,感染率越高,原位导管>3 d的病人颅内感染发生率为81.72%,而原位导管≤3 d的病人仅为18.28%,Cox回归模型中评估结果显示,原位导管>3 d的病人发生颅内感染的风险较≤3 d病人升高。文献研究显示,导管放置时间越长,感染率越高[4-7],与本研究结果一致。因此,在手术后留置导管的病人,在病情允许的情况下,应尽早切除导管,这可能有助于降低颅内感染的风险。另外,高龄也是重要的危险因素之一。由于脑出血病人大多年龄较大,自身免疫力和抵抗力水平出现了明显下降,对各种细菌病毒的侵入抵抗能力低下,极容易引起术后感染。颅内感染后随着脑脊液在病人颅内的循环扩散,也导致了颅内感染现象的进一步加剧,增加了病人的痛苦[3]。本研究发现,糖尿病、血肿大小、GCS评分等因素均与颅内感染无明显关联,结果与文献报道[8-10]基本一致。
针对颅内感染的治疗,医护人员应细致观察病人术后的病情变化,一旦发现病人出现头痛和发热现象,应注意排查脑脊液切口局部渗漏,必要时局部消毒并加缝切口。在诱发颅内感染的病原菌尚不明确的情况下,应选择脑膜屏障通透性较好的抗菌药物,在实施药敏试验后为病人用药,确保病人的临床症状能够迅速消退,若病人用药2周后临床症状未得到明显改善,应及时调整药物类型和用量。近几年,临床上一般将静脉输注抗生素、脑室冲洗、靶内注射等作为防控钻孔引流术后颅内感染的主要方法,这些方法能够实现对病人手术切口部位的彻底清洁,且不会对病人神经组织造成创伤。赵修敏等[5]在研究中指出,在行钻孔引流术的过程中,严格执行无菌操作流程,减少引流管与头皮的接触概率,尽早为病人拔除导管,采用加压包扎方法对头皮进行缝合,适当为病人静脉输注尿激酶,能够有效预颅内感染的发生,提升治疗效果。该研究与本研究结果具有一致性。
综上所述,病人的年龄、拔管时间、尿激酶输注次数、置管与脑室不相通、脑脊液切口局部渗漏以及穿刺部位与钻孔引流术后颅内感染具有较强的相关性。因此,为了降低感染的发生率,应从以上几方面入手,采取行之有效的防范策略。
