先天性白内障术后Ⅱ期人工晶状体囊袋内植入
2019-04-11卢奕唐雅婷
卢奕 唐雅婷
(复旦大学附属眼耳鼻喉科医院 国家卫生健康委员会近视眼重点实验室(复旦大学) 上海市视觉损伤与修复重点实验室 上海 200031)
1 病例资料及诊断
患儿男性,2岁。因双眼先天性白内障Phaco+前段玻璃体切除术后1年入院。患儿自出生后家长即发现其双眼瞳孔区发白,5个月时来我院就诊,诊断为双眼先天性白内障、双眼弱视,并于全身麻醉下行双眼Phaco联合25 G前段玻璃体切除术。术后患儿一直在我院门诊随访+弱视治疗。现再次入院行右眼Ⅱ期人工晶状体(intraocular lens, IOL)植入+前段玻璃体切除术。
术前眼科检查如下:双眼视力检查不合作;指测双眼眼压正常(Tn);双眼结膜无充血,角膜透明,前房清,瞳孔圆,直径为3 mm,对光反应灵敏,虹膜纹理清,双眼晶状体缺如,扩瞳后可见少量晶状体皮质增殖(图1);眼底检查不合作;B超检查,双眼内未见明显异常回声。
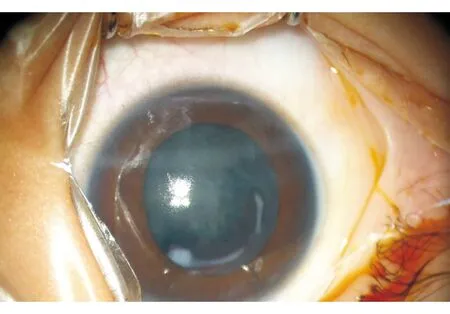
图1. 全身麻醉手术显微镜下示右眼晶状体皮质增殖
2 手术
2.1 手术方式 患儿在全身麻醉下接受了右眼Ⅱ期IOL囊袋内植入联合25 G前段玻璃体切除术(详见视频,扫描文后二维码即可观看)。术中诊断为双眼无晶状体眼(Phaco+前段玻璃体切除术后)、双眼弱视。
术前常规使用复方托吡卡胺滴眼液扩瞳及左氧氟沙星(可乐必妥)滴眼液滴眼。首先上方剪开球结膜做2.6 mm角巩膜缘隧道切口,前房填充黏弹剂。术中发现前囊口增殖膜范围较大,用撕囊镊撕除增殖前囊膜,I/A吸除增殖晶状体皮质;前房囊袋内再次填充黏弹剂,使用1 mm针头分离前后囊机化粘连处,囊袋内植入折叠式IOL,清除IOL前后的黏弹剂。10-0线缝合角巩膜缘隧道切口,并做切口水密和前房成形。25 G穿刺刀于睫状体平坦部穿刺,持续灌注下行25 G前段玻璃体切除术。术毕,再次确认切口水密,前房注入头孢呋辛钠1 mg/0.1 mL。
2.2 要点和难点 ① 先天性白内障术后由于前后囊膜机化粘连较重,导致大部分患儿很难实现囊袋内Ⅱ期IOL植入。应仔细辨别前后囊膜位置,充分分离粘连,清除增殖膜和增殖的晶状体皮质。② 儿童前段玻璃体切除应在稳定眼压下进行,因此,10-0线缝合主切口后,睫状体平坦部穿刺入路行前段玻璃体切除对于眼压稳定性、IOL稳定性维持均有帮助。
2.3 优点 合适的后房型IOL囊袋内固定作为成功白内障手术的5大技术要素之一被列入2017年眼科临床指南(Preferred Practice Pattern, PPP)[1]。其优势包括如下几点:① 囊袋内植入IOL最符合解剖学特征,IOL居中性最优,长期稳定性也较睫状沟植入更优[2],这对于儿童远期IOL稳定性非常关键。② 囊袋内Ⅱ期IOL植入术后屈光误差更低,有文献[3]报道其术后屈光误差是睫状沟固定型的1/3,这对儿童IOL度数选择和术后近视漂移有更精确的预测作用。③ 与睫状沟植入IOL相比,婴幼儿囊袋内植入IOL术后炎症反应、组织粘连,术后青光眼、葡萄膜炎等并发症的发生率显著降低,减少了二次手术发生率[2,4],是婴幼儿最安全、有效的IOL植入方式。
2.4 注意事项 ① 应确保在前后囊膜完全分开的情况下再行Ⅱ期囊袋内IOL植入。若分离不充分,术后IOL易发生偏心、移位等并发症,仍需二次手术介入。② 术中分离前后囊膜应小心谨慎,避免损伤残留周边囊膜和悬韧带。若前后囊膜粘连机化严重难以分离,不可强行分离,应考虑Ⅱ期睫状沟植入IOL。③ 若选择睫状沟植入IOL,应选择光学面较大的IOL,如Rayner、Human Optics IOL,其稳定性更佳。④ 整个手术过程中应控制眼压稳定,避免由于眼压波动造成的脉络膜脱离、玻璃体积血等并发症;前后囊膜分离应在黏弹剂充分填充的情况下进行,必要时行前房持续灌注。前段玻璃体切除应在前房持续灌注条件下,选择睫状体平坦部入路。尽量不要从原主切口进入,以利于维持眼压和IOL稳定。
3 随访
术后第1天及术后1个月随访,右眼查视力不合作,可追光,指测眼压正常(Tn),右眼角膜透明,前房清,IOL位正。
