心血管病危险因素对冠状动脉非血流受限人群心肌血流影响的13N-氨水PET研究
2019-04-08武萍武志芳郭小闪李莉王若楠李思进
武萍,武志芳,郭小闪,李莉,王若楠,李思进
核素心肌灌注显像(MPI)在缺血性心脏病的诊断、预后判断及治疗决策的选择中发挥着重要作用[1],但目前临床的关注点多集中在心外膜冠状动脉(冠脉)存在狭窄的血流受限人群,而对具有心血管病危险因素而无血流受限的这类人群的心肌灌注尤其是冠脉血流储备(CFR)的早期改变缺乏重视。研究发现具有心肌缺血症状但冠脉造影(CAG)显示非阻塞性病变的患者CFR异常减低率约为45%~60%[2],且CFR<2 是不良心血管事件的独立预测因素[3]。国内有研究发现CAG正常而心电图有心肌缺血改变的患者中82.35%存在CFR异常的冠脉微血管病变[4]。因此,CFR的早期探测对于早期干预至关重要。本研究利用13N-氨水正电子发射计算机断层成像(PET) MPI对非血流受限人群(冠脉无狭窄或狭窄<50%)的心肌血流量(MBF)和CFR进行回顾性分析,探究心血管病危险因素对其的影响特征,以期进一步及早干预、改善预后。
1 资料与方法
研究对象:选取2015年12月21日至2017年12月31日在本科室完成13N-氨水PET MPI(一日法静息+负荷MPI)的所有受检者进行回顾性分析。筛选其中经冠脉CT血管造影(CTA)或CAG检查提示无狭窄或狭窄<50%的受检者,剔除其中冠脉狭窄≥50%、伴有心肌炎、心肌病及瓣膜病等心脏器质性疾病患者。
MPI检查前资料收集:通过查询病历、询问病史及既往检查资料等多种方法采集整理所有受检者的基本资料(性别、年龄、体重指数)、有无心脏疾病症状、心血管病传统危险因素(糖尿病、高血压、血脂异常、吸烟史、心血管病家族史)、可能影响心肌灌注的潜在危险因素[阻塞性睡眠呼吸暂停综合征(OSAS)、肿瘤术后化疗后、甲状腺功能亢进症]、心脏相关检查资料(心电图、超声心动图、CAG、CTA等),排除禁忌后经受检者同意签署知情同意书后安排13N-氨水 PET MPI检查。检查禁忌为存在过敏、哮喘或持续性喘息等双嘧达莫禁忌及心电图提示Ⅱ~Ⅲ度房室阻滞、明显低血压等情况。
检查前准备:(1)禁食至少4 h;(2)检查前48 h禁用含甲基黄嘌呤的药物(氨茶碱等)、食品或饮料(茶、咖啡、苏打水)。
采集原理和判断标准:心肌摄取血流灌注显像剂的量与局部MBF成正比。通过动态记录显像剂通过血液循环系统进入心肌的整个过程,结合该显像剂的药代动力学数学模型以及动脉输入函数,计算心肌摄取显像剂的量占动脉血中显像剂总量的比例,即可获得心肌不同部位的MBF和CFR。本研究所用的显像剂药代动力学模型并非房室模型,而是简化了变量的简易模型[5]。该模型变量少、计算简便,测量结果变异率小,更适于临床应用。鉴于MBF及CFR的人群间变异性,为了减少统计误差,采用文献里较多使用的参考值CFR<2.5、负荷MBF<2.4 ml/(min·gm)、静息 MBF<0.7 ml/(min·gm)作为异常的判断标准。
图像采集:PET/CT机型为GE 64排Discovery VCT。受检者建立(手背)静脉通路,取仰卧、双手上举位,实时监护心电、血压。轴向扫描区间为气管分叉水平至心尖下方2 cm左右。首先进行静息MPI,衰减校正CT扫描后弹丸注射10~15 mCi13N-氨水,注射同时启动PET程序,连续采集12 min。采集结束后等待至少30 min的13N-氨水衰变,以清除心脏放射性本底。之后进行双嘧达莫负荷MPI。双嘧达莫注射液用量为0.142 mg/kg,总药量在4 min内匀速注射入静脉,注射结束后3 min,弹丸注射13N-氨水,同上法完成负荷程序。
图像后处理:(1)ACQC软件进行位移校正重建;(2)分离PET双时相定量数据:分别从静息及负荷采集获得的12 min PET数据中分离出前2 min的血流血池相(Early,E)及后10 min的心肌摄取相(Late,L),生成rest-E、rest-L、stress-E、stress-L四组数据;(3)使用Heartsee软件(美国德克萨斯医科大学K. Lance Gould团队研发)进行绝对定量分析。
统计学方法:应用SPSS 22.0软件分析数据。符合正态分布的计量资料以±s表示,组间单因素比较采用χ2检验。多因素分析采用二元Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
受检者一般资料:76例受检者中剔除了CTA或CAG检查冠脉狭窄≥50%的病例后,最终入组68例,其中男性33例,女性35例;高血压病患者24例,糖尿病患者14例,血脂异常患者23例,长期吸烟者15例,有心血管病家族史者29例,潜在危险因素者6例(OSAS 2例、肿瘤术后化疗后3例、甲状腺功能亢进症1例);平均年龄(50.56±10.85)岁;平均体重指数(25.61±3.69)kg/m2。68例受检者中,心电图ST-T异常者18例,超声心动图提示心脏舒张功能减低者22例,有32例受检者(男性14例,女性18例)在检查前1周内发生过心前区不适、心绞痛、胸部憋闷、心慌气紧、肩部放射痛等可疑心肌缺血症状。68例受检者中,3例静息MBF异常减低、8例负荷MBF异常减低、10例CFR平均值(CFRmean)减低。8例负荷MBF减低者中有5例为糖尿病患者。10例CFRmean减低者中有3例曾出现可疑缺血症状,7例无可疑缺血症状,其中5例具有潜在危险因素(OSAS 1例、肿瘤术后化疗后3例、甲状腺功能亢进症1例),另外2例伴有糖尿病和(或)高血压病史。
68例受检者不同性别、年龄及伴或不伴相关危险因素的灌注定量数据分析结果(表1):个体MBF的异质性增加了制定正常静息或负荷MBF最小值、最大值正常参考值的难度[6],因此本研究不对其进行分析。对各危险因素组间的χ2检验结果显示,男性的负荷MBF低于女性[(3.02±0.72)ml/(min·gm)vs (3.77±0.86)ml/(min·gm),χ2=3.886,P=0.049],年 龄 >55岁的 CFR 最小 值(CFRmin)较 ≤ 55岁 者 减 低(2.12±0.37 vs 2.62±0.67,χ2=10.236,P=0.001), 糖 尿 病 患 者 CFRmin(2.17±0.44 vs 2.51±0.65,χ2=5.798,P=0.016)、负荷MBF[(2.79±0.64)ml/(min·gm) vs (3.57±0.86)ml/(min·gm),χ2=7.053,P=0.008]低于无糖尿病者,存在潜在危险因素人群的CFRmean低于无潜在危险因素人群(2.42±0.44 vs 3.30±0.72,P=0.003)。典型病例见图1。
多因素Logistic回归分析结果:将单因素中的危险因素作为自变量,采用逐步进入法进行非条件二元Logistic回归分析。结果发现,糖尿病(OR=5.471,95%CI:1.040~28.788,P=0.045)、 年 龄 > 55 岁(OR=6.213,95%CI:1.758~21.955,P=0.005) 是CFRmin减低的危险因素;糖尿病是负荷MBF减低的危险因素(OR=9.444,95%CI:1.912~46.646,P=0.006);潜在危险因素是CFRmean减低的危险因素(OR=18.667,95%CI:2.807~124.145,P=0.002)。
3 讨论
本研究对无冠脉狭窄或狭窄<50%的非血流受限人群的血流定量数据及其危险因素进行回顾性分析,发现各危险因素对MBF及CFR的影响权重不同,比如对静息MBF影响很小;相比其他危险因素,男性、年龄>55岁、糖尿病以及潜在危险因素在负荷MBF及CFR异常变化中的作用不容小视。
本研究发现,男性的负荷MBF低于女性,推测主要源于女性的生理特征,如心率比男性快、冠脉管径窄、内皮剪切力高、雌激素水平高。内皮剪切力和雌激素增高可以抑制低密度脂蛋白(LDL)转运,抑制局部动脉粥样硬化,抑制炎症、血小板激活及血栓形成,促进稳定性及均匀性血管重构[7-9]。文献报道女性的静息及负荷MBF可能比男性高出20%[5-6],CFR值虽然文献报道不一致,但均表现出男性略高于女性。本研究中不同性别间的静息MBF、CFR无统计学差异,可能与样本量少、样本疾病构成有关。
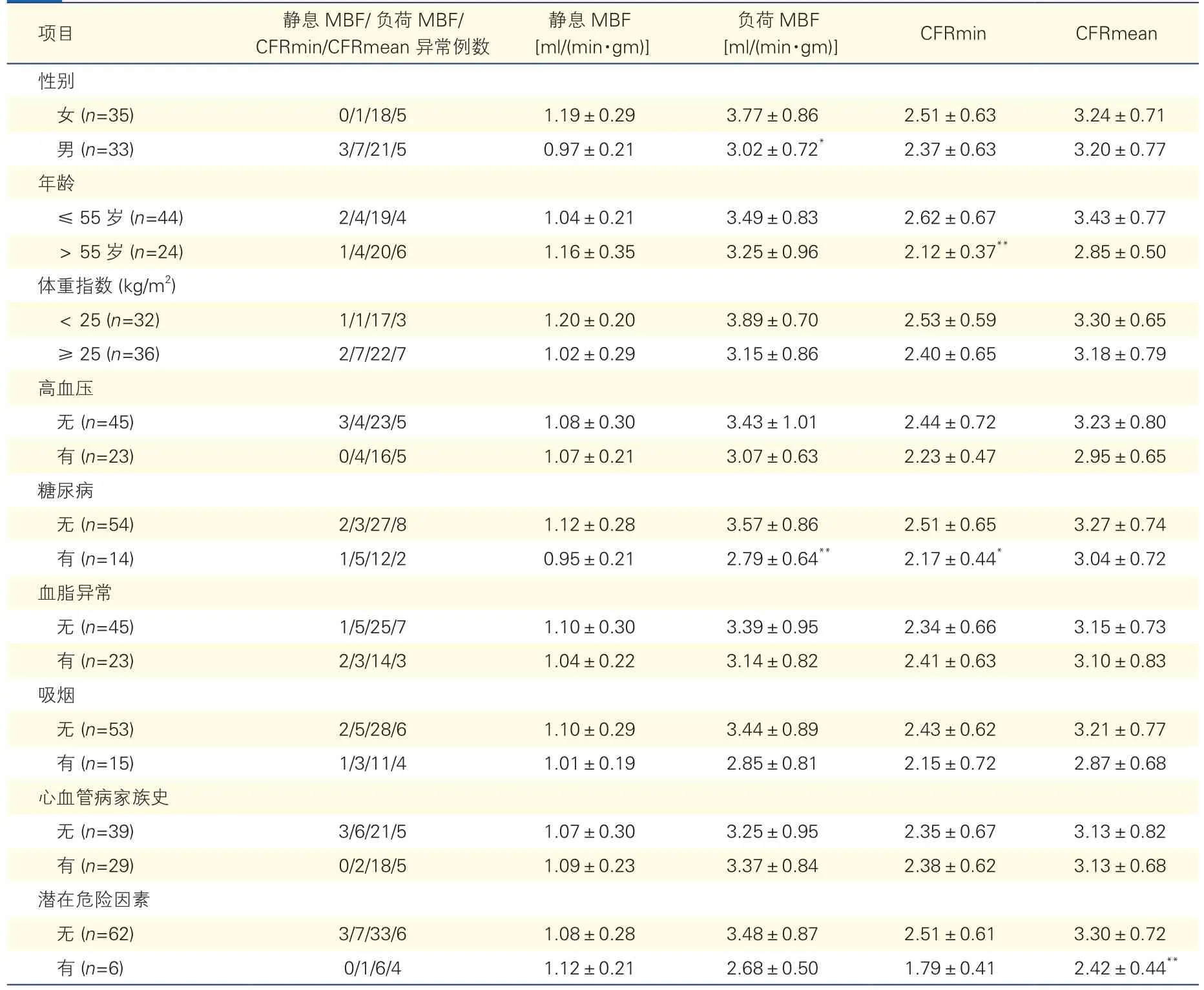
表1 68例受检者不同性别、年龄及伴或不伴相关危险因素的灌注定量数据分析结果(±s)
就年龄与CFR而言,本研究发现年龄>55岁的CFRmin减低,与文献报道一致。随着年龄增大,患者多合并多个危险因素且严重程度增加,另外老年人的运动量减少、激素水平下降等都会影响MBF。有文献认为CFR随年龄的增长而减低可能并不是血管舒张功能的减低,而是由于老龄造成心脏做功增加、静息血流量增高于年轻人而负荷血流量并未有意义地增高,从而导致负荷与静息血流的比值CFR减低[10-11]。
本研究发现糖尿病患者负荷MBF、CFRmin减低的概率分别是非糖尿病患者的5.471倍、9.444倍,CFRmean虽无统计学差异,但表现出减低的趋势。有研究对比了对照组、糖尿病无蛋白尿者、糖尿病伴蛋白尿者的CFR,发现这三组的CFR减低率及减低程度逐渐增加,证明糖尿病的微循环异常是系统性的,而不局限于心脏[12]。有评效研究发现,降糖药或胰岛素的使用亦未能改善糖尿病患者的心脏功能、灌注或氧代谢[13]。因此,微循环障碍的早期探测与干预更加重要。糖尿病患者CFR减低的机制可能是系统性或局部组织炎症[14],以及长期高血糖导致的多个信号通路激活或活性增高[15]。
本研究中,68例受检者中10例(14.7%)CFRmean值异常减低,其中5例(50%,OSAS 1例、肿瘤术后化疗后3例、甲状腺功能亢进症1例)为具有潜在危险因素的个体,且多因素分析结果显示,具有潜在危险因素时CFR异常减低的风险增加十几倍。尽管样本较少,但上述潜在危险因素对CFR的影响是不容忽视且需要高度重视的。
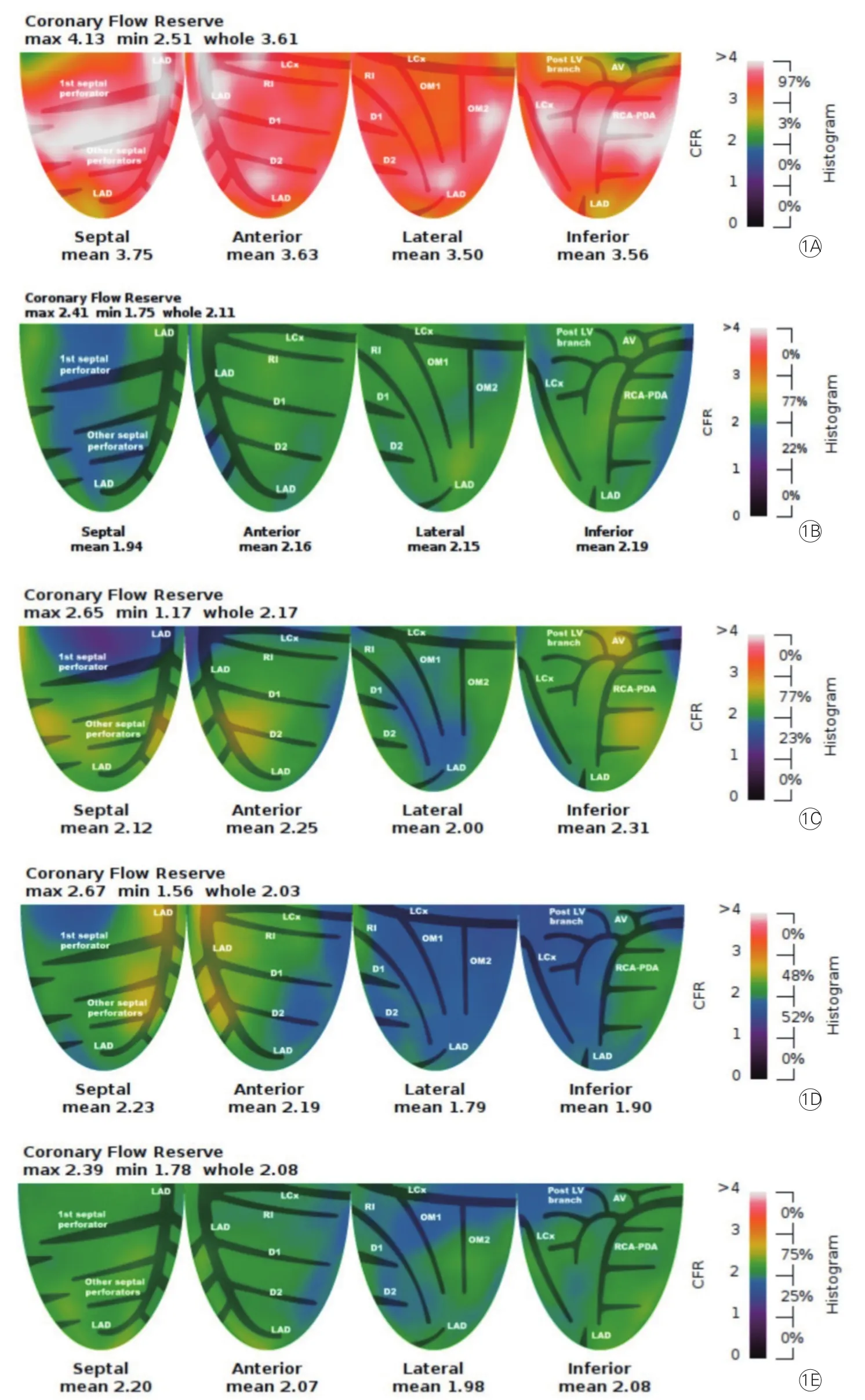
图1 正常志愿者和典型病例的左心室冠状动脉血流储备图
多个文献报道证实了手术麻醉[16]及术后应激等因素造成了心脏损伤,如心律不齐[17]、急性心血管事件[18]等。此外,化疗药物的心脏毒性越来越受到关注。蒽环类药物[19]、舒尼替尼[20]被报道会造成CFR异常减低,紫杉醇和卡铂虽未造成CFR的减低,但却表现出微弱的心肌机械功能异常[21]。
研究发现,约26.7%~73%[22-23]的OSAS患者出现CFR减低(<2或<2.5),呼吸暂停低通气指数越高,CFR减低率越高[24],且经过持续气道正压通气治疗后CFR可改善,因此有学者建议对初诊OSAS的患者进行微循环功能的评估,以早期干预、改善预后。OSAS影响微血管功能的机制可能包括反复缺氧引发的血管内皮功能障碍、氧化应激、交感神经兴奋[25-26]、冠脉慢血流及炎性通路上调[27]。此外,OSAS患者通常合并高血压、血脂异常、胰岛素抵抗等危险因素,也是其微循环功能障碍不可忽视的原因。
对于甲状腺功能亢进症,有研究发现,甲状腺癌患者术后给予重组人促甲状腺激素后CFR得到改善,证实甲状腺激素在冠脉内皮依赖性血管舒张功能中的重要作用[28]。异常增高的甲状腺激素直接毒性作用或经儿茶酚胺的间接作用,可以产生血管功能障碍、自主神经功能紊乱等[29-31]。本研究中为初诊甲状腺功能亢进症患者,心电图表现为窦性心动过速(约105 次/min),表现为因静息MBF明显增高而导致的CFR相对减低,并不代表真正的微循环异常。但结合上述文献,对于甲状腺功能亢进症患者应及时纠正其激素水平的异常,控制心血管病理的进展,预防心血管事件。
结论:(1)心血管病危险因素对静息MBF影响很小;(2)性别、年龄对负荷MBF、CFR有影响,与之相匹配的对照组数据库的建立是必需的;(3)传统的心血管病危险因素中,糖尿病对负荷MBF、CFR的影响比较明显;(4)相比传统的心血管病危险因素,潜在危险因素对CFR的影响更为显著,需高度重视,及时纠正或预防。
PET被推荐为无创探测CFR的金标准[32]。本研究为国内首个较大样本量的PET心肌血流绝对定量研究,研究中涉及了相对较全面的心血管病危险因素,初步探索了其对心肌灌注的不同影响特征,对于临床医师或受检者本人直观获悉心血管病危险因素的影响效应、提早干预有指导意义。不足之处:(1)未能对各个危险因素进行严重程度的分层,可能导致对某些危险因素影响程度的低估;(2)未能对PET心肌血流定量数据进行精细的病变血管区域或节段性分析,未进行绝对与相对定量的比较研究;(3)样本量不够大。这些都是本研究今后需要进一步细致、深入探索的方向。
