镇肝熄风汤治疗血管神经性头痛临床观察
2019-04-03乔孟超
乔孟超
(河南省伊川县中医院康复科,河南 伊川 471000)
神经性头痛主要包括血管神经性头痛、紧张性头痛、功能性头痛,是因不良生活习惯、过度劳累、情绪波动、酗酒等因素致使脑局部肌肉、血管异常痉挛、扩张,刺激动脉壁痛觉感受器引起的以头痛为主要症状的心血管疾病,头痛部位好发于头颞侧、枕部、顶部[1-2]。主要有持续性头部闷痛、头部有压迫、沉重、紧箍感等表现,常伴随头晕、气短、失眠、焦虑、心悸等症状[3]。本研究用镇肝熄风汤治疗血管神经性头痛效果较好,报道如下。
1 临床资料
共80例,均为2016年6月至2018年6月我院收治患者,随机分成两组各40例。实验组男18例,女22例;年龄26~68岁,平均(44.3±3.9)岁;病程1~9年,平均(4.1±1.0)年。对照组男16例,女24例;年龄27~67岁,平均(43.9±4.1)岁;病程0.6~8年,平均(4.3±0.8)年。两组头痛性质、症状表现、病程等基线资料比较差异无统计学意义(P>0.05),具有可比性。
诊断标准:①头痛部位多在两侧,也可向前额、两眼放散,有时放射扩散至半侧头部;②头痛性质多呈发作性,多为胀痛、钻痛或搏动性跳痛;③头痛的发生与情绪、外感、月经的变化有关;④发作时常伴有畏光、闪辉暗点、出汗和其他血管-植物神经症状;⑤严重时常伴有恶心、呕吐;⑥当压迫颈总动脉或颞浅动脉时可使头痛缓解;⑦神经系统检查无阳性体征。
纳入标准:①符合《中药新药临床研究指导原则》关于神经性头痛的评价标准[4]。②中医辨证均属肝阳上亢型。临床表现为头痛而胀,或抽掣而痛,痛时常有烘热,面红目赤,耳鸣如蝉,心烦口干,舌红苔黄,脉弦。③签署知情同意书。
排除标准:①合并严重器质性疾病,肝肾功能不全;②其他原因致头痛,药物过敏;③妊娠期及哺乳期,近期接受其他治疗;④精神疾病,意识障碍,语言障碍。
2 治疗方法
对照组给予盐酸氟桂利嗪胶囊(国药准字号H10930003)10mg,口服,1日1次。连续治疗2周。
实验组给予镇肝熄风汤治疗。玄参、川楝子、茵陈、天冬各15g,怀牛膝、代赭石各30g,生牡蛎、生龙骨各25g,龟甲、甘草各10g,白芍20g。心烦易怒加栀子、柏子仁,头晕、失眠加夜交藤,长期头痛加蜈蚣。水浸泡30min,再加水500~1000mL煎煮,取600mL于早晚2次口服,日1剂,日2次。连续治疗2周。
3 观察指标
头痛改善情况(1个月内头痛发作次数、头痛程度、每次疼痛持续时间)。采用视觉模拟评分法(VAS)评估疼痛程度,分值范围0~10分,无痛(0分)、轻度(≤3分)、中度(4~6分)、重度疼痛(7~10分)。
4 疗效标准[5]
显效:头痛及伴随症状基本消失,影像学检查显示脑血流图恢复正常, 3个月内未复发。有效:头痛次数、程度、持续时间均有所改善,经影像学检查显示脑血流图有所好转。无效:头痛症状表现及影像学检查无明显变化。
5 治疗结果
两组临床疗效比较见表1。
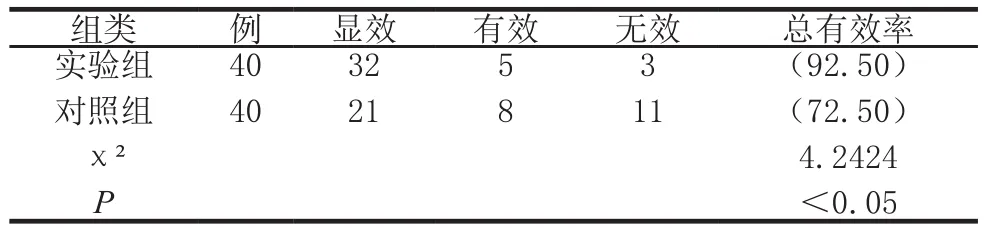
表1 两组临床疗效比较 例(%)
两组头痛指标比较见表2。
表2 两组头痛指标比较 ( (±s )s)
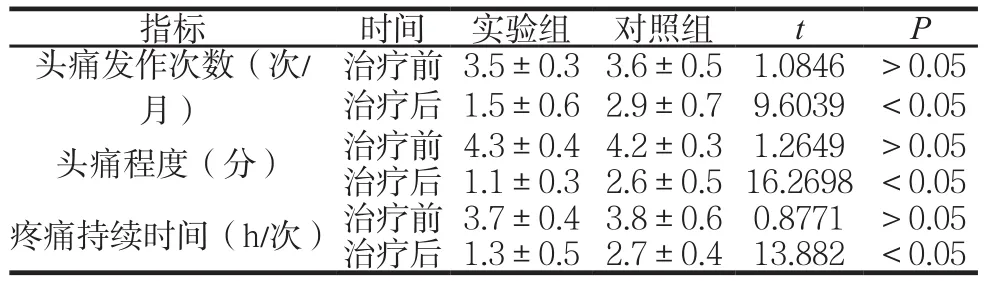
表2 两组头痛指标比较 ( (±s )s)
治疗前 3.5±0.3 3.6±0.5 1.0846 >0.05治疗后 1.5±0.6 2.9±0.7 9.6039 <0.05头痛程度(分) 治疗前 4.3±0.4 4.2±0.3 1.2649 >0.05治疗后 1.1±0.3 2.6±0.5 16.2698<0.05疼痛持续时间(h/次)治疗前 3.7±0.4 3.8±0.6 0.8771 >0.05治疗后 1.3±0.5 2.7±0.4 13.882 <0.05指标 时间 实验组 对照组 t P头痛发作次数(次/月)
6 讨 论
神经性头痛属中医“头痛”范畴。病机为肝肾阴虚,水不涵木,邪阻清阳,瘀血痰浊。治疗以平肝熄风,疏通经络,止痛,化瘀为主[6]。镇肝熄风汤方中玄参、天冬、白芍清热、滋阴,川楝子平肝解郁,茵陈清热利湿,牛膝滋补肝肾、疏通经络,代赭石、生龙骨平肝潜阳、重镇降逆,生牡蛎平肝降逆,龟板滋阴潜阳,甘草调和诸药。诸药合用,共奏补肝肾、平肝熄风、镇痛、活血化瘀之效。
镇肝熄风汤治疗血管神经性头痛效果较好。
