腹腔镜下子宫全切除联合盆腔淋巴结清扫术治疗高龄宫颈癌患者的临床效果及安全性分析
2019-04-03贾丹辛丽娇邓成敏邓朝蓉李琴
贾丹 辛丽娇 邓成敏 邓朝蓉 李琴
(眉山市妇幼保健院妇产科,四川 眉山 620010)
在女性恶性肿瘤中乳腺癌排在第一位,第二位就是宫颈癌。有统计数据显示,世界女性中每年新增加的宫颈癌患者超过40万,死亡率超过50%,而且其发病率逐年递增[1]。宫颈癌的主要治疗手段为手术切除,传统的开腹子宫切除术虽然能够切除患病部位,但宫颈癌术后往往出现淋巴转移的情况。大量研究资料显示,单纯子宫切除术治疗宫颈癌并不彻底,预后效果欠佳。因此,子宫切除术术后采取盆腔淋巴结清扫术有重要意义[2]。近年来,微创技术在医学领域得到广泛应用,腹腔镜下行子宫切除术以创伤小、操作简单、预后效果良好等优点得到了临床上的认可。但对于高龄老年患者腹腔镜下子宫全切除联合盆腔淋巴结清扫术方面研究较少,因此本研究对我院收治的98例高龄宫颈癌患者的手术治疗情况进行分析以期为腹腔镜技术在高龄宫颈癌患者中的应用提供参考依据,详情报道如下。
1 临床资料与方法
1.1 一般资料
选择我院2016年3月至2017年3月收治的98例高龄宫颈癌患者作为研究对象,患者年龄61~75岁,平均66.3±4.2岁。所有患者均经宫颈组织活检确诊为宫颈癌,按照国际妇产科联盟的分期标准分为[3]:Ia期15例,Ib期60例,IIb期23例。其中鳞状细胞癌患者38例,其余为腺癌患者60例。所有患者均无腹部手术史,且无重要器官并发症,均能适应手术治疗,患者及其家属均签署知情同意书。
根据入院先后顺序的不同,随机分为对照组和观察组,每组49例。对照组患者年龄62~74岁,平均年龄64.2±4.1岁,体重43~73 kg,平均54.2±5.1 kg。观察组患者,年龄61~75岁,平均年龄64.4±4.5岁,体重44~72 kg,平均53.7±4.8 kg。两组患者年龄、体重、分期类型对比无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1术前准备
术前3 d所有患者均对阴部进行清洁护理,术前1 d对患者进行灌肠,并对患者脐部和备皮部进行消毒处理。术前2 h禁止饮水和进食,并再行灌肠处理。麻醉方法为气管插管合并静脉全身麻醉。
1.2.2手术方法
前期手术准备完成后,对照组患者行根治性开腹子宫切除术:患者取平卧位,选取患者下腹部正中位置进行切口,然后逐层开腹,子宫完全切除后,缝合切口。观察组患者在腹腔镜观察下行广泛子宫切除术并给予盆腔淋巴结清扫术,具体操作方法如下:①患者麻醉完成后,采取膀胱结石位,安置举宫器和引流管。②选择脐部下5 cm处作弧形切口,同时完成人工气腹、穿刺,放置腹腔镜,在腹腔镜的辅助下探查患者癌灶部位有无转移,并寻找癌细胞具体位置。③将广泛子宫切除部位和淋巴结清扫部位进行明确区分。④确认淋巴结清扫区域后,选用电钩和左弯钳辅助,将骼外以及腹股沟区淋巴结进行切除,必要时应对肠系膜下动脉部位的淋巴结切除,以上淋巴结清扫完成后,继续翻转清扫骼内淋巴结群。⑤将骨盆漏斗韧带以及卵巢韧带切断,观察卵巢血管是否完全游离。⑥放大腹腔镜将闭孔窝分离出来,暴露闭孔神经,将闭孔淋巴结群实施电凝切断。⑦用以上相同的方法将子宫动脉切断。⑧使用双极电凝切断双侧输尿管隧道及其前后叶,保证输尿管完全脱离,然后将子宫直肠疏松下推直肠。⑨对双侧宫骶韧带进行双极电凝切断处理,主韧带由于组织较厚,需要注意阻断血运后,进行切断处理。⑩最后进行阴道手术,在宫颈外口处,行环形切口,切断阴道,将子宫及淋巴组织取出。术后对患者腹腔使用生理盐水进行清洗,直至没有渗血后,留置引流管,放置引流袋,将器械送出,关气,退出腹腔镜,缝合切口。
1.3 观察指标
(1)观察两组患者术中出血量、手术时间、淋巴结清扫个数等;(2)统计分析手术完成后,患者恢复时间、抗生素应用情况以及住院时间等,统计患者并发症发生情况;(3)对比患者术前、术后6个月随访时的生活质量,根据癌症治疗评价表进行生存质量评价[4],总表得分0~100分,得分越高表明生存质量越好。
1.4 统计学处理
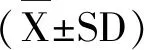
2 结果
2.1 患者术中各项指标对比
两组患者手术过程中无突发状况,手术均顺利完成。观察组患者手术时间显著长于对照组(P<0.01),但其术中出血量显著少于对照组(P<0.01),而两组淋巴结切除个数差异不显著(P>0.05),见表1。

表1 两组患者术中各项指标对比
注:与对照组相比,*P<0.01。
2.2 患者术后各项指标对比
观察组患者首次排气时间、首次大便时间、拔管时间以及住院时间均优于对照组(P<0.05)。而两组盆腔引流量和抗生素使用时间差异不明显(P>0.05),见表2。
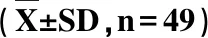
表2 两组术后各项指标对比
注:与对照组相比,*P<0.01。
2.3 两组并发症发生情况对比
观察组患者未发生术后感染和淋巴囊肿,发生尿潴留5例,输尿管损伤2例,并发症总发生率为14.3%,对照组并发症总发生率为36.7%,两组并发症发生率对比差异有统计学意义(P<0.01)。见表3。
2.4 两组患者术前和术后生活质量评分对比
观察组患术前生存质量评分与对照组术前生存质量评分对比,差异无统计学意义(P>0.05)。观察组患者术后6个月生存质量评分显著高于对照组,差异有统计学意义(P<0.01)。

表3 两组并发症发生情况对比(例,n=49)
注:与对照组相比,*P<0.05。

表4 两组患者术前和术后生活质量评分对比
注:与术前比较,*P<0.05;与对照组相比,#P<0.01。
3 讨论
宫颈癌作为女性常见的一种疾病,发病年龄多为35岁以上群体,其发病原因临床上还不明确。手术治疗是最有效的治疗手段,但由于高龄人体质较弱、应激反应强等身体因素会导致治疗过程中出现复杂情况,影响治疗效果及安全性[5]。随着生活质量的提高,人们对安全的要求相应提高,患者对手术的安全性尤为重视[6]。传统的开腹子宫切除术虽然能够在较为开阔的视野下进行手术,操作视线好、有足够的操作空间,且有利于对手术中的各种状况进行处理和淋巴结的清扫,但由于手术切口大,对患者的损伤较大,不利于术后恢复,尤其是高龄人,术后难以痊愈,并发症发生几率较高,安全性低。随着微创技术的不断发展,腹腔镜手术在临床上的应用越来越广泛,其在宫颈癌手术治疗中发挥着越来越重要的作用。
研究显示,宫颈癌细胞的转移途径主要由淋巴转移完成,因此,宫颈癌患者预后是否良好,主要取决于淋巴结的清扫范围[7]。本研究结果显示,腹腔镜手术淋巴结切除个数与开腹手术相比无显著差异,同时结果显示,观察组患者虽然手术时间长于对照组,但患者的术中出血量、首次排气时间、首次大便时间、拔管时间以及住院时间均显著优于对照组,提示腹腔镜子宫切除术联合盆腔淋巴结清扫术对淋巴结的清扫与开腹手术差异不大,与以往文献结论相似[8-9]。分析原因为:腹腔镜手术可以通过视管的灵活性,使操作医师更清晰的观察内部组织结构,还有助于观察到开腹手术观察不到的隐蔽区域,可对肿瘤的转移情况进行准确探查,大大降低了误操作几率;腹腔镜还具有局部结构放大功能,在进行盆腔解剖时,能够清晰显示其解剖结构,避免造成意外损伤,大大提高了手术安全性;另外,在腹腔镜的辅助下能够获得足够的术野亮度,尤其在切断宫颈韧带和韧带组织时,充分的术野亮度对提高操作准确性有重要价值。此外,腹腔镜手术中创建的人工气腹中腹腔压力也相对减少了术中出血量,并使得腹腔镜手术操作更为细致,降低了对腹腔损伤的几率。本研究结果显示,观察组并发症发生率明显低于对照组,说明腹腔镜手术的安全性更高。此外,本研究结果还显示,术后6个月观察组生存质量评分显著高于对照组,说明腹腔镜手术创伤小,患者恢复快,大大减少了患者的痛苦,从而提高了患者的生存质量。有资料指出[10],在开腹手术中无法观察到闭孔窝深处的血管,而在腹腔镜辅助下则能够清晰显示,从而使得淋巴结清除工作更简单准确[11]。但是,腹腔镜手术对操作的要求较为严格,手术时更加需要谨慎操作。
综上所述,对高龄宫颈癌患者实施腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗的临床效果良好,并发症发生率低,安全性较高,且提高了患者的生存质量,值得临床广泛应用。
