甲状腺癌磁共振成像及发展状况
2019-03-27刘冰范丽娟凌坚通信作者孙浩然
刘冰,范丽娟,凌坚(通信作者),孙浩然
1 泰达国际心血管病医院放射科 (天津 300457); 2 天津医科大学总医院放射科 (天津300052)
甲状腺癌是内分泌系统中常见的恶性肿瘤。多种影像学检查方法被应用于甲状腺癌成像,包括超声、核医学显像、计算机断层扫描(computed tomography,CT)及磁共振成像(magnetic resonance imaging,MRI)。甲状腺良性结节与恶性结节在影像学表现上存在很多相似点,鉴别两者存在一定困难。本研究先介绍了甲状腺癌的分型,然后回顾了甲状腺癌影像学检查方法概况,并展望了MRI在术前鉴别甲状腺良、恶性结节的发展方向。
1 甲状腺癌的流行病学
甲状腺结节是最常见的甲状腺疾病。尸检发现普通人群中甲状腺结节的发病率为50%[1],5%~15%为恶性结节[2]。在过去的30年,甲状腺癌的发病率增加了3倍,但病死率相对稳定[3-6]。流行病学表明[3],甲状腺癌发病率的上升并不意味着疾病的发生呈增长趋势,而是与甲状腺癌诊断水平的提高相关。甲状腺癌的高危因素包括年龄25~65岁之间、女性、亚洲人、甲状腺疾病家族史、颈部放射线照射史。甲状腺癌预后较好,五年生存率为97.9%[7],而其中乳头状癌20年病死率仅为1%~2%[8]。但这并不代表甲状腺癌不用随访和治疗。
细针抽吸活检(fine-needle aspiration biopsy,FNAB)被广泛应用于甲状腺结节术前的细胞学诊断,其评估甲状腺单发结节良恶性的准确性很高,但对于多发结节甲状腺癌的诊断常常会出现假阴性[9],并且在评估局部淋巴结转移方面也十分受限[10]。而甲状腺结节的良恶性及其侵袭性直接决定临床治疗方案。有研究表明,低侵袭性甲状腺乳头状癌患者可以优先选择密切随访观察的方法而不需要手术治疗[4]。因此鉴别甲状腺结节的良恶性,以及评价甲状腺外周组织器官及淋巴结有无受侵十分重要。影像学检查是临床评价甲状腺癌的重要手段,包括超声、核医学显像、 CT和MRI。其中CT和MRI为断层成像,能够清晰显示甲状腺癌的大小、形态和位置,对于明确周围组织器官和淋巴结是否受侵有不可替代的优势。而MRI相比CT而言,可以多层面、多方位成像,具有良好的软组织对比度,对甲状腺无辐射,不使用碘对比剂,不影响甲状腺对碘的摄取[11]。因此,MRI是检查甲状腺癌十分有效的方法。
2 甲状腺癌的分型
甲状腺癌分为乳头状癌、滤泡癌、髓样癌和未分化癌。其中乳头状癌和滤泡癌为分化型甲状腺癌,恶性程度低,预后较好,占甲状腺癌的大多数。乳头状癌是甲状腺癌最常见的病理类型,在亚洲患者人群中占87.8%~92.8%,在美国患者人群中占65%~88%[12-13]。乳头状癌容易发生囊变,主要发生在年轻人,与颈部良性囊肿难以区分。因此,年轻人颈部的囊性肿块有隐匿性甲状腺乳头状癌的可能[14]。滤泡状癌多见于女性,其诊断标准包括肿瘤包膜和周边血管受侵以及大量的实验室检查。滤泡状甲状腺癌的转移途径主要为血行播散,远处转移常见部位有骨和肺。髓样癌和未分化癌为低分化甲状腺癌,侵袭性强,常伴有远处转移,预后不良。
3 甲状腺癌的分期
基于肿瘤原发灶(T)、区域淋巴结转移(N)以及远隔转移(M)的美国癌症联合委员会(American Joint Committee on Cancer,AJCC)对甲状腺癌的分期是目前世界上应用最广泛的肿瘤分期系统,是评估甲状腺癌预后分期的重要参考标准。2018年1月AJCC发行了最新版(第八版)甲状腺癌TNM分期系统,见表1,表2,表3。
AJCC第八版甲状腺癌TNM分期系统最主要的变更是将分化型甲状腺癌分期所需的诊断年龄临界值从45岁更改为55岁。Nixon等[15]对10个中心9 484例未分化甲状腺癌患者的研究表明,诊断年龄临界值提高到55岁,会有12%的患者分期下降,对甲状腺癌的预后判断会更加准确。

表1 第八版AJCC甲状腺癌TNM定义

续表

表2 第八版AJCC分化型甲状腺癌(乳头状癌或滤泡状癌)分期定义
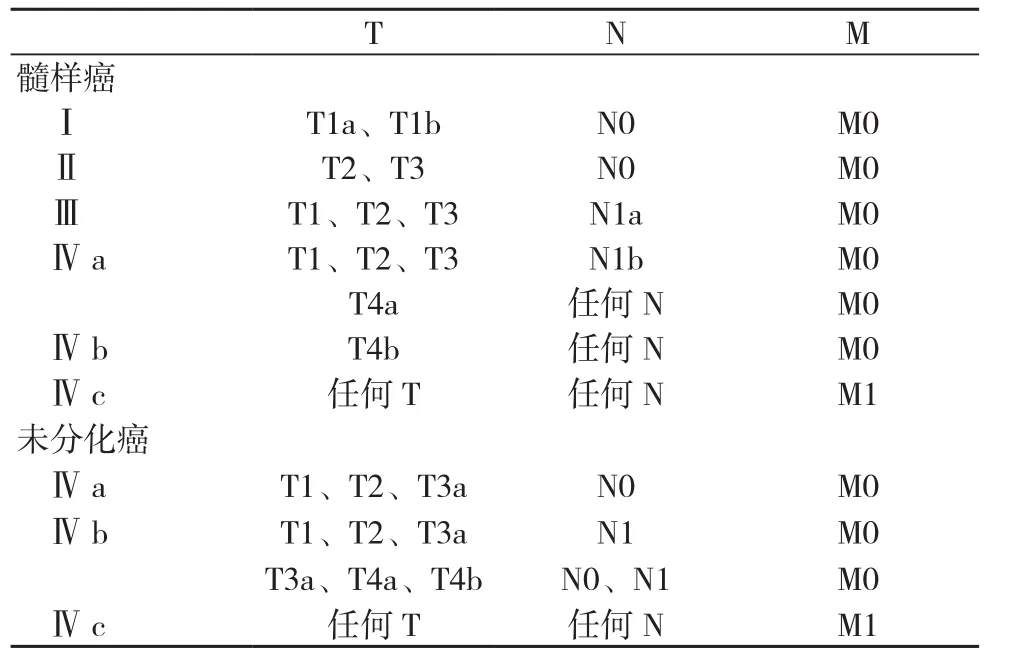
表3 第八版AJCC未分化型甲状腺癌(髓样癌或未分化癌)分期定义
4 甲状腺癌的影像学检查
影像学检查是临床评价甲状腺癌的重要手段,包括超声、核医学显像、CT和MRI。超声常用于甲状腺结节的诊断[16]。甲状腺结节微钙化、无晕环征、内部血流丰富而边缘血流缺乏等表现提示恶性结节的可能性大。但是超声检查与操作者的手法密切相关,而且深部解剖结构的声影表现易受到骨质和气体的影响[17],所以超声检查评价甲状腺癌的转移受到一定限制。
在核医学显像中,131I用于放射性同位素切除甲状腺以及全身显像检测转移灶。对于131I扫描阴性的甲状腺癌,氟化脱氧葡萄糖-正电子发射计算机断层成像/计算机断层显像(fluorodeoxyglucose-positron emission tomography/computed tomography,FDG-PET/CT)可以准确地探测到局部复发肿瘤和转移灶。MRI和CT可以对FDG-PET/CT显像的异常区域进行解剖定位。
正常甲状腺组织含碘量高,CT 平扫时密度高于周围软组织。另外甲状腺血供丰富,增强检查呈明显强化,与周围组织对比明显[18]。若甲状腺发生病变,贮碘细胞被破坏,甲状腺组织中含碘量下降,在CT 图像上表现为低密度,故CT是检查甲状腺病变的有效方法之一。
MRI检查软组织分辨率高。T1加权像上甲状腺实质呈与肌肉信号相近的均匀一致的等信号,易与腺体外周高信号的脂肪组织区分;T2加权像上甲状腺信号高于低信号的肌肉组织。大多数甲状腺癌的T1加权像与正常甲状腺信号相等,T2加权像表现为高信号[19]。然而,这种信号特点不存在特异性。甲状腺腺瘤也表现为等T1、长T2信号。因此常规T1、T2序列对甲状腺结节的诊断意义不大。
磁共振扩散加权成像(diffusion-weighted magnetic resonance imaging,DW-MRI)是在活体上进行组织水分子弥散运动测量与成像的一种无创检查方法。在DW-MRI中,表观弥散系数(apparent diffusion coefficient,ADC)是反映水分子弥散和毛细血管微循环的参数,是水分子移动的自由度。恶性肿瘤细胞构成致密、细胞核与细胞浆比例增高。这一病理特征导致细胞外间隙减小,组织内水分子的弥散运动受到限制,进而导致 ADC值降低。近10年来,对于甲状腺癌DW-MRI的研究非常少。Wu等[20],Dilli等[21],Khizer等[22]和Ekinci等[23]分别将DW-MRI应用于甲状腺结节的鉴别诊断,初步研究显示甲状腺恶性结节ADC值低于良性结节,DW-MRI具有鉴别甲状腺良恶性结节的能力。Lu等[24]研究表明,伴与不伴周围组织受侵的甲状腺乳头状癌ADC值之间具有显著统计学差异,伴有周围组织受侵的甲状腺乳头状癌ADC值较低。
磁共振波谱成像(magnetic resonance spectroscopy,MRS)是一项可以直接测定人体组织内代谢物浓度、观察细胞代谢变化的无创性技术。但是MRS检查过程复杂,技术上的很多因素会造成MRS图像质量不佳,从而导致对疾病的误诊。近十年来,MRS在甲状腺结节方面的应用报道极少。Gupta等[25]对26例孤立性甲状腺结节患者进行了MRS分析,结果表明胆碱峰的存在与结节中恶性病灶的存在十分相关,灵敏度为100%,特异度为88.88%。
综上所述,甲状腺癌是头颈部唯一内分泌恶性肿瘤,与多数鳞癌在生物学上不同,组织学类型和年龄与预后密切相关。甲状腺外周组织器官及淋巴结受侵对于甲状腺癌的分期非常重要。MRI具有很好的软组织对比度并且能够很好地评估颈部深组织和上纵隔情况,在这一方面超声检查受限。MRI优于CT的是钆对比剂不会影响甲状腺碘代谢,可以用于碘扫描显像前。并且DW-MRI功能成像在鉴别诊断甲状腺良、恶性结节方面具有一定的发展前景。认识甲状腺癌MRI的表现,能够提高甲状腺癌的术前诊断准确率,可以帮助临床进行准确分期,从而为临床确定治疗方案提供重要的参考。
