先天性心脏病患儿脑组织血氧饱和度与动脉血氧饱和度的相关性分析
2019-03-27,,,,
, , ,,
目前,先天性心脏病(CHD)患儿治疗已显著降低疾病死亡率,然而术后并发症神经系统损伤及功能障碍成为关注焦点[1-2],高达25%幸存患儿存在认知功能下降、发育迟缓、注意力缺陷多动症、癫痫、脑瘫等[3]。越来越多研究证据表明,较多神经系统异常起因于手术[4-5],这些异常多数情况下表现为脑氧传递异常。脑组织血氧饱和度(ScO2)检测方法存在困难。神经学检查、脑电图、颈静脉血氧饱和度检查及磁共振成像(MRI)均是非特异性检测方式,且对危重患儿存在风险。近红外光谱(NIRS)是一种非侵入性光学技术,是目前临床上用于评估脑组织血氧饱和度的技术[6]。有研究证实,NIRS可描述新生儿、婴儿和接受心血管手术儿童ScO2变化[7-8]。另有研究发现,在低流量心肺转流术(CPB)和深低温停循环(DHCA)期间,ScO2降低,表明外科手术的某些阶段可在脑部产生缺氧缺血损伤的风险[9]。本研究检测CHD患儿ScO2和动脉血氧饱和度(SaO2)并进行相关性分析,评估ScO2在CHD患儿脑损伤早期预测中的价值。
1 资料与方法
1.1 研究对象 本研究经医院临床伦理委员会批准。
以先天性心脏病患儿100例作为研究组(CHD组)进行回顾性分析。排除标准:患儿有肺部疾病、神经系统疾病或颅面部疾病;患儿有出生窒息史;患儿存在与脑畸形相关的遗传异常。另选同期于本院体检的健康儿童20名作为对照组。
1.2 研究方法 采用NIRS(NIRO-200)监测ScO2。受试者仰卧保持平静,自主呼吸,乙醇溶液擦拭前额,将光探针置于发际线下方的前额两侧眉骨上方1~2 cm,连续监测记录ScO25 min。同时应用血气分析仪(PerkinElmer)记录SaO2和动脉压,并从Intellivue X2 (PHILIPS)监护仪上记录其他数据,如术前血红蛋白(Hb)浓度等。根据SaO2和ScO2差值评估脑氧提取(CEO2)。CHD组术后3 d以“有利”或“不利”记录患儿结果,“不利”即不良结局,定义为患儿临床癫痫发作、脑卒中、昏迷或死亡。
2 结 果
2.1 两组受试者临床资料比较(见表1)
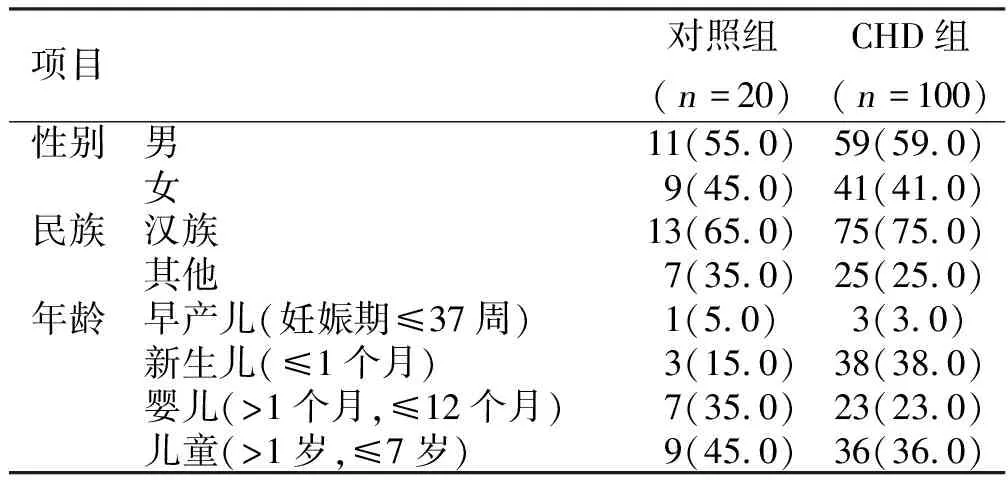
表1 两组受试者临床资料比较 例(%)
注:两组各项比较,P>0.05
2.2 所有受试者术前应用药物情况 在CHD组中,39例(39%)患儿接受强心药物,13例(13%)患儿接受血管扩张药物,12例(12%)患儿进行机械通气,17例(17%)患儿接受补充氧气。诊断未动脉导管未闭(PDA)患儿中3例早产儿(37周妊娠),大动脉转位(TGA)患儿包括9例室间隔完整患儿,另外4例患儿伴有室间隔缺陷(VSD)。单心室伴肺动脉分流(APS)患儿包括出生1~7个月行Norwood手术患儿(8例),出生13~29个月行Blalock-Taussig分流手术的患儿(4例)。单心室伴双向Glenn分流(BDG)患儿于本研究前6~30个月行分流术。Fontan患儿于研究前8~34个月行Fontan手术。详见表2。
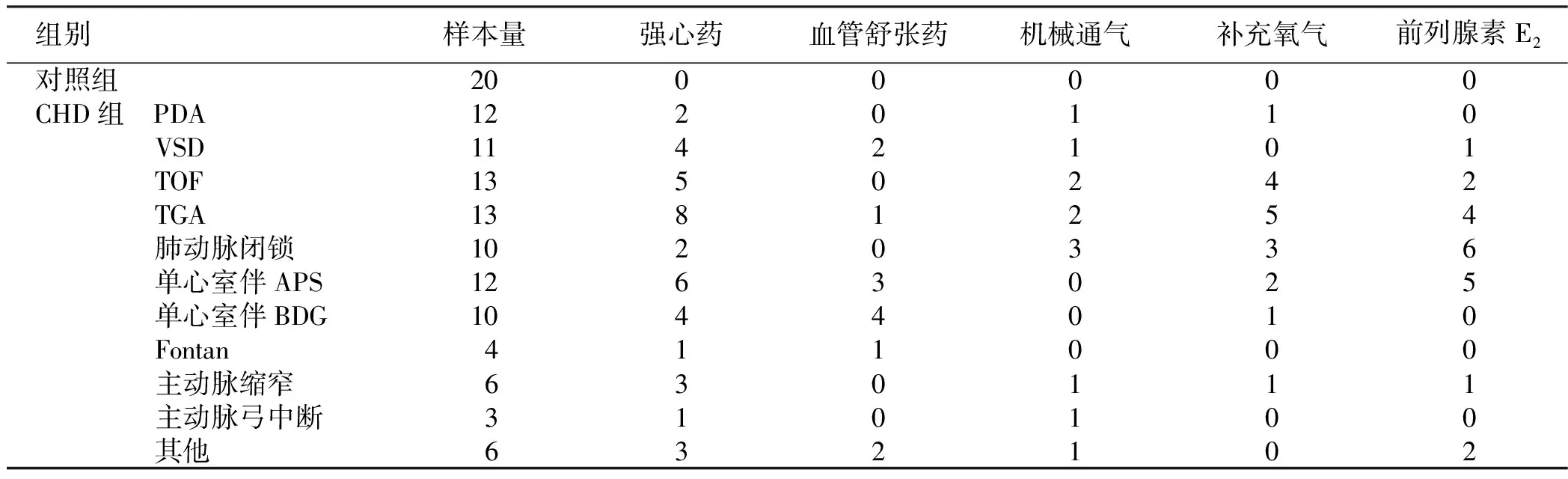
表2 所有受试者术前应用药物情况 例
2.3 所有受试者SaO2、ScO2和CEO2比较 与对照组比较,诊断出VSD、TOF、TGA、肺闭锁、单心室伴APS、单心室伴BDG、Fontan等CHD患儿,表现为显著低水平ScO2,差异有统计学意义(P<0.05);PDA和主动脉缩窄患儿ScO2与对照组比较,差异无统计学意义(P>0.05)。其中,16例CHD患儿ScO2较低(<38%)。与对照组比较,VSD患儿CEO2显著增加,差异有统计学意义(P<0.05)。详见表3。
表3 所有受试者SaO2、ScO2和CEO2比较(±s) %
与对照组比较,1)P<0.05
2.4 ScO2相关因素分析 ScO2与SaO2呈正相关(P<0.05),提示SaO2对ScO2的具有一定的预测价值,且与Hb呈显著负相关(P<0.05)。详见表4。

表4 ScO2相关性分析
2.5 术后结局 在CHD组100例患儿中,术后结果90例为“有利”,10例为“不良结局”。不良结局中,癫痫4例,昏迷3例,由于心血管功能衰竭而死亡3例。10例“不良结局”患儿6例表现为SaO2<90%,4例表现为SaO2>90%。ScO2(<38%)的16例患儿,9例出现不良结局;ScO2>38%的84例患儿中,1例发生不良结局。
3 讨 论
神经系统问题在CHD中常见,与手术前、手术期间或手术后的脑缺氧、全身缺血、栓塞、血栓形成或遗传缺陷有关[10]。ScO2变化可作为脑氧平衡评估的有效指标,然而检测方法存在困难。有研究应用NIRS描述心脏手术期间脑氧合的变化[11],低流量CPB和DHCA期间,脑氧合减少,表明外科手术的某些阶段存在引起脑缺氧缺血性损伤的风险。CPB血细胞比容及pH值影响脑氧合,表明这些因素可能降低手术风险。本研究利用NIRS检测术前CHD患儿ScO2并与SaO2进行相关性分析,评估ScO2在CHD患儿脑损伤早期预测中的价值。
脑组织氧含量主要来源于微循环系统血氧饱和度,ScO2作为脑组织血氧饱和度的测量方式,反映脑组织氧含量,且受到脑组织氧输送、氧消耗和动脉/静脉血容量比率的影响。已有研究证实,动脉/静脉血容量比率在CHD病变中无差异[12],因此ScO2降低主要由改变的大脑氧输送和/或氧消耗引起。脑氧输送由SaO2、脑血流量和Hb浓度定义。SaO2是血流中结合的Hb百分数,CHD患儿SaO2降低是由于血氧含量降低所致,低血氧刺激肝、肾促使红细胞生成素增加,促进红系祖细胞分化、增殖,从而使血红蛋白含量逐渐升高。本研究结果可见,ScO2与SaO2呈显著正相关,ScO2与血红蛋白浓度呈显著负相关,推测降低的SaO2是CHD中ScO2降低的因素之一。
导致脑缺氧传递异常的ScO2阈值尚不确定。相关研究表明,正常体温下,ScO2阈值为30%左右,由于这种ScO2与降低的脑能量水平、脑电活动及减少的细胞色素氧化酶有关,生理变化必然导致神经元坏死[13-14]。然而,在较长时间内,轻度脑缺氧发生神经损伤[15]。本研究结果观察可见,16例患儿的ScO2<38%(发生率为13%),其中9例患儿出现不良结局。
在健康儿童、成年人和动物中,CEO2为25%~40%[16-17]。本研究观察到大多数CHD患儿CEO2在此范围。脑血液量、血红蛋白-O2结合亲和力(P50)和脑代谢率均影响CEO2。本研究VSD患儿中CEO2显著增加,这可能与舒张期“径流”引起的脑血流量减少有关。
CHD神经系统问题与多种因素有关。大量研究表明,CPB和DHCA是引起神经损伤的主要原因。然而,神经损伤与CPB和DHCA持续时间之间相关性较弱。动物研究中发现,DHCA延长至60 min发生脑损伤,且这个时间已超出常规临床手术范围[18],除CPB和DHCA以外的因素在神经损伤中起重要作用。近年来大量研究表明,许多神经病变出现在手术前,这些病变可能是先天性的,也可能是获得改正的,且大多数获得性神经病变与全脑缺氧缺血损伤一致。在动脉切换手术后的新生儿发现,23%的患儿出现MRI异常,其中获得性病变占21%,先天性病变占2%,先天性神经病变发生率较低,而术前性病变的发病率尚不完全确定,15%~20%的CHD婴儿中,术前超声检查发现性脑损伤。神经行为异常是CHD术前常见现象,许多CHD患儿术前已存在脑缺氧[19-20]。本研究结果表明,大多数CHD患儿术前检测结果显示ScO2显著降低,与之前研究一致。
本研究于同一时间测量脑氧合,ScO2和SaO2可能随时间及患儿活动发生变化,通过将光学探针放置于额头上一个易产生缺氧缺血性损伤的区域——额叶皮质检查,而脑氧合可能在另一个区域有所不同,因此时间、位置采样的偏差导致本研究存在一定局限性。因此,不同时间点及多个位置进行连续监测可能增加脑缺氧的检测,对CHD患儿脑损伤评估可能更准确。
综上所述,本研究发现,多数CHD患儿的ScO2较低,且少数CHD患儿ScO2较低,可能代表脑缺氧。且ScO2与SaO2呈显著正相关。CHD患儿中,CEO2结果影响ScO2与SaO2的差异,ScO2对CHD患儿预后有一定的预测价值。提示,ScO2可能用于术前识别脑缺氧,以指导重症监护护理和手术的时间安排。
