小柴胡汤对慢性肾小球肾炎患者血清IL-4、IFN-γ、IL-17及24 h尿蛋白量影响
2019-03-26袁小飞
袁小飞
慢性肾小球肾炎(Chronic Glomerulonephritis,CGN)属于自身免疫系统疾病,具有病因复杂、病理类型多样、病程长、病情进展缓慢等特点[1]。CGN临床症状表现为水肿、血尿、蛋白尿等,进行性发展可导致肾功能减退,严重者可发展为肾衰竭[2,3]。目前,临床受限于针对CGN药物相对较少,治疗费用高、疗效不显著、不良作用较大等诸多因素,在治疗上应以采取综合性防治措施,从而防止或延缓肾功能进行性发展、改善或缓解患者临床症状,防治严重并发症,提高患者生活质量[3]。
中医学认为CGN属于中医学“水肿”“肾风”“阴水”等病症范畴[4]。《素问·奇病论》记载:“有病庞然如有水状,切其脉大紧,身无痛者,无不瘦,不能食,食少……病生在肾,名为肾风。”其病因多为患者素体本虚,复感六淫、时疫邪毒,内外合因,导致患者发病,属于阳明经病变[5]。小柴胡汤始于张仲景《伤寒论》,“阳明病,胁下硬满,不大便而呕,舌上白苔者,可与小柴胡汤。上焦得通,津液得下,胃气因和,身敢然汗出而解”,具有疏导、通利三焦气机、助正祛邪作用[6]。因此,本研究在西医综合治疗基础上,探讨小柴胡汤对CGN患者的临床疗效。
1 资料与方法
1.1一般资料选取2016年11月—2018 年5 月我院肾病内科诊断为慢性肾小球肾炎患者80例,按照患者病历号随机等分为对照组与观察组。其中,对照组患者40例,男26例,女14例,年龄24~67岁,平均年龄(46.55±6.42)岁,病程0.45~15年,平均(4.21±3.33)年;观察组患者40例,男18例,女12例,年龄23~68岁,平均年龄(49.61±7.57)岁,病程0.60~15年,平均病程(4.62±4.33)年。2组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2诊断标准参照《肾脏病学》中相关诊断标准[7]:1)起病缓慢,病情迁延时久,病程大于3个月,可伴有肾功能减退、贫血、代谢紊乱等症状;2)可伴有水肿、高血压、蛋白尿、血尿等至少1项症状;3)常因感染而诱发急性肾炎,部分患者可自行缓解,或病情加重。
1.3纳入标准1)符合上述《肾脏病学》中相关诊断标准;2)血清肌酐低于5 mg/dL;3)尿蛋白阳性,尿蛋白量大于150 mg/24 h;4)自愿签署知情同意书。
1.4排除标准1)自身患者免疫系统疾病、原发性高血压者;2)肌酐大于或等于5 mg/dL;3)合并有严重心脑血管疾病者;4)准备妊娠、妊娠期或哺乳期者;5)未能按规定用药,无法判断疗效者。
1.5治疗方法对照组患者给予西医综合疗法,主要包括2个方面:1)饮食上以优质蛋白和低盐饮食为佳,对肾功能减退患者以优质低蛋白高热量饮食为宜,可适当增加碳水化合物摄入,同时避免使用具有肾毒性药物,维持电解质平衡;2)对症治疗,高血压者可口服钙通道阻滞剂、β受体阻滞剂等降压药物,维持血压稳定在120~130/70~80 mmHg,但禁用ACEI与ARB类降压药;水肿者可服用利尿剂至症状消失;合并感染者可静脉滴注抗生素;同时还予以抗凝、改善肾脏微循环等支持治疗。观察组患者在对照组基础上,口服小柴胡汤,处方:柴胡10 g,黄芩10 g,制半夏10 g,党参15 g,生姜3片,大枣5枚,甘草3 g。根据患者病情可适当调整药物剂量及适当加减。1剂/d,2次/d。2组患者疗程均为30 d。疗程结束后,比较2组患者治疗前后的血清炎性因子(IL-4、IFN-γ、IL-17)水平、肾功能[血清肌酐(serum creatinine,Scr)及血清尿素氮(blood urea nitrogen,BUN)水平],以及24 h尿蛋白量。
1.6评价指标
1.6.1血清指标检测治疗前后,采集2组患者清晨空腹肘静脉血5 ml, 3000转/min离心10 min,分离血清, 于-80℃保存备用。采用酶联免疫吸附方法 (ELISA) 检测血清中IL-4、IFN-γ 、IL-17水平。采用苦味酸法检测患者血清肌酐水平(正常范围:44~115 μmol/L)。采用甲醛强化间接法检测尿素氮水平(正常范围:3.20~7.10 mmol/L)。
1.6.224h尿蛋白定量检测治疗前后,按照要求分别搜集患者24 h尿液,并准确记录尿液总液量。采用双缩脲试剂法测量患者24 h尿蛋白量。
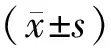
2 结果
2.12组患者血清炎性因子水平比较与治疗前相比,治疗后2组患者的血清IL-4均显著提高,血清IFN-γ及IL-17水平均显著降低,差异有统计学意义(P<0.05)。治疗后,2组患者血清IL-4、IFN-γ及IL-17水平的组间比较,差异有统计学意义(P<0.05)。见表1。

表1 2组患者炎性细胞因子比较 (例,
注:与治疗前相比,1)P<0.05;与治疗后对照组相比,2)P<0.05
2.22组患者肾功能比较2组患者治疗前后血清SCr水平的组内比较与治疗后的组间比较,差异无统计学意义(P>0.05)。治疗前后,对照组患者血清BUN水平的组内比较,差异无统计学意义(P>0.05)。治疗前后,观察组患者BUN水平的组内比较,差异有统计学意义(P<0.05)。见表2。

表2 2组患者肾功能比较 (例,
注:与治疗前相比,1)P<0.05;与治疗后对照组相比,2)P<0.05
2.32组患者24h尿蛋白量比较与治疗前相比,治疗后对照组患者24 h尿蛋白量无显著性改变,差异无统计学意义(P>0.05);而治疗后观察组患者24 h尿蛋白量显著降低,差异有统计学意义(P<0.05)。治疗后,2组患者24 h尿蛋白量比较,差异无统计学意义(P>0.05)。见表3。

表3 2组患者24 h尿蛋白量比较 (例,
注:与治疗前相比,1)P<0.05;与治疗后对照组相比,2)P<0.05
3 讨论
中医学认为CNG病理机制与2个方面有关:1)三焦气机不畅,决渎失职[8]。机体水液代谢是由肺、脾、肾、小肠等脏腑组织协同完成。其中,“肺主宣发,通调水道”,主气的升发和宣散,有升有降,概括为 “上焦如雾”。还具有通调水道功能,若该功能失职,则水液输布、运行、排泄失常,表现为肌肤 “水肿”。 脾主“泌糟粕、蒸津液”,是为升降枢纽,气血生化之源,可概括为“中焦如沤”。脾主运化水湿,若脾虚则运化无力,水湿停聚中焦而成饮、痰,溢于肌肤则为水肿。肾为水脏,主气化,具有排糟粕、尿液的功能,可称为“下焦如渎”。肾脏气化失衡,则水液开合失度,水液代谢障碍,则表现为小便不利、尿多、四肢水肿等。因此,人体水液需要各脏腑功能正常,相互协调、配合才能完成水液的输布与排泄。但肺、脾、肾对水液的代谢还需要三焦气机通畅才能实现。三焦实为机体内水液升降、布散及排泄通道。《素问》曰:“三焦者,决读之官,水道出焉。”三焦不畅,则水道不利,水液输布难以实现。2)湿浊瘀毒蕴结肾[9]。首先,患者脏腑亏虚,则湿浊内停,积水成饮,饮凝成痰,且蓄久则化热,痰热下注于肾,导致小便不利,形成癃闭;痰饮渗于肌肤,则形成水肿;其次,水湿内聚,三焦不畅,气机不通,则气阻血滞。《素问·调经论》记载:“孙络外溢,则经有留血。”因此,“水病可以累血”。因此,气机不畅,水液代谢障碍,形成湿、瘀、毒等病理产物,最终导致CGN。
现代病理研究显示CGN属于免疫性炎症介导的肾小球疾病,与T淋巴细胞功能紊乱密切相关。其中,Th17为CD4+T细胞亚群之一,其分泌的致炎细胞因子IL-17是早期炎症反应的启动因子,并且参与较多的炎症反应及自身免疫性疾病[10]。IFN-γ是由Th2型淋巴细胞生成,是一种主要的致炎性细胞因子,可加重肾小球炎症反应[11]。IL-4由活化的Th2细胞产生,具有一定的抗炎作用,可以促进Th2细胞增殖[12]。正常条件下,机体的Th1与Th2是处于动态的、相对的平衡状态。在不同抗原诱导下,Th1与Th2中的一个亚群功能增强,另一个功能减弱,有利于机体清除抗原,称之为免疫偏移[13]。但当免疫偏移方向错误或持续时间过长时,可导致Th1与Th2平衡被打破,机体攻击因子与防御因子的平衡改变,导致内环境破坏,加重炎症反应[14]。
小柴胡汤源于张仲景《伤寒论》,具有导利三焦,和解少阳之功。“和解”除调和折中之外,还有助正祛邪,使邪从外解,防邪向内传的作用。本研究显示治疗后观察组患者血清IL-4、IFN-γ、IL-17、尿素氮水平较治疗前有显著改善,差异有统计学意义(P<0.05)。治疗后,2组患者血清IL-4、IFN-γ、IL-17、尿素氮水平的组间比较,差异有统计学意义(P<0.05)。治疗后,观察组患者24 h尿蛋白量显著低于治疗前,差异有统计学意义(P<0.05)。结果表明小柴胡汤在改善CGN患者血清炎性细胞因子水平,改善CGN患者肾功能及降低24 h尿蛋白量方面具有显著功效。
综上所述,小柴胡汤可通过促进抗炎性细胞因子IL-4分泌,拮抗致炎细胞因子IL-17与IFN-γ,降低患者尿蛋白量等方式,促进Th1与Th2亚群功能平衡恢复,减轻炎症反应,减轻患者临床症状。因此,小柴胡汤治疗CGN患者具有较高的临床应用价值。
