主动膀胱功能训练对剖宫产产妇术后尿路感染与尿潴留的影响
2019-03-21黄晓芹李婵娟
黄晓芹 蒋 迪 李婵娟
剖宫产是解决难产与一些产科合并症,挽救产妇与围生儿生命的有效措施。剖宫产手术往往需要留置导尿管,以便于排空膀胱,避免膀胱充盈过度导致子宫收缩不良或术中误伤。然而,部分剖宫产产妇受手术刺激、麻醉、术后镇痛措施等因素的影响,易发生尿潴留情况,不仅不利于术后子宫功能恢复,同时也增加了泌尿系统感染的概率[1]。因此,采取有效的护理措施预防剖宫产产妇尿潴留,降低尿路感染概率已成为产科护理学者研究的重点。主动膀胱功能护理主要包括提肛运动、腹肌锻炼等主动功能锻炼方法,其通过增强尿道括约肌张力促使膀胱功能恢复[2]。2017年1月-2017年12月我院对256例剖宫产产妇应用主动膀胱功能护理训练,临床取得了满意的效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月-2017年12月我院收治的256例剖宫产产妇作为研究对象,纳入标准:单胎,初产妇;具有良好的认知能力、沟通能力。排除标准:严重的妊娠并发症;剖宫产术前伴有泌尿系统疾病、尿路感染;伴有心、肾、肝等严重脏器功能障碍; 术中出血量在400 mL以上;有精神疾病史。以随机数字表法将其分为对照组与研究组,每组各128例。对照组:年龄20~40岁,平均年龄(28.5±3.5)岁;孕周37~42周,平均孕周(39.2±0.5)周;孕次1~3次,平均孕次(1.5±0.2)次;剖宫产原因为头盆不称32例,胎位异常25例,妊娠糖尿病20例,妊娠高血压20例,骨产道或软产道异常3例,社会因素28例。研究组:年龄20~40岁,平均年龄(28.4±2.8)岁;孕周37~42周,平均孕周(39.5±0.5)周;孕次1~3次,平均孕次(1.8±0.2)次;剖宫产原因为头盆不称33例,胎位异常24例,妊娠糖尿病22例,妊娠高血压18例,骨产道或软产道异常2例,社会因素29例。2组年龄、孕周、孕次、剖宫产原因比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
2组产妇均在麻醉成功后留置一次性Fr14双腔气囊导尿管,并注入无菌0.9%氯化钠溶液10 mL,术后留置导尿24 h。对照组术后2 h通过夹闭尿管刺激膀胱功能,促使膀胱功能恢复,当产妇有尿意时开放尿管,术后24 h将导尿管拔除。研究组在对照组基础上实施主动膀胱功能护理训练,即术后2 h夹闭尿管,指导产妇每间隔4 h进行1组腹肌护理训练、1组提肛护理训练,当产妇有尿意后开放尿管,并以排尿动作将尿液排出,术后24 h时将导尿管拔除。①训练前指导:剖宫产产妇,特别是初产妇,受术后切口疼痛、宫缩疼痛等因素的影响,往往不敢进行提肛、深呼吸等训练内容。为了保证训练效果,护理人员向产妇说明主动膀胱功能护理训练对改善膀胱功能,降低尿潴留、尿路感染等并发症的重要意义;训练过程中,全面掌握产妇的情绪变化,并耐心给予心理安抚与疏导,使其主动坚持训练,以便达到良好的效果。②提肛护理训练:有规律的上提收紧肛门,之后放松,上提-放松为1次,每组50次。③腹肌护理训练:吸气时收缩腹肌,持续1~2 s,之后呼气放松,吸气-呼气为1次,每组50次。
1.3 观察指标
观察对比两组产妇以下几项指标。(1)首次排尿时间与排尿后的残余尿量。①首次排尿时间:导尿管拔除后首次主动排尿时间。②排尿后的残余尿量:拔除尿管且第2次排尿后,通过超声观察产妇膀胱内的残余尿量。(2)排尿效果。排尿畅通、拔除导尿管后,产妇有尿意,且无需任何干预措施即可自行排尿,1次排尿量在200 mL以上。辅助排尿、拔除导尿管后,产妇有尿意,但无法自行排尿,经热敷、水诱导、按摩等辅助措施干预后顺利排尿,1次排尿量在200 mL以上。排尿困难、拔除导尿管后,产妇有尿意,但给予辅助排尿干预后仍无法排尿。(3)尿路感染、尿潴留及膀胱刺激征的发生率。①尿路感染:拔除导尿管时,取产妇中段尿样给予尿常规与尿培养,若尿液细菌数目在10万/L及以上,并伴有尿频、尿急、尿痛等症状则为尿路感染。②尿潴留:产妇有明显尿意,膀胱充盈,且膀胱内积有大量尿液无法排出。③膀胱刺激征:尿急、尿频、尿痛。
1.4 统计学方法
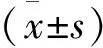
2 结果
2.1 2组首次排尿时间与排尿后的残余尿量比较
研究组首次排尿时间与排尿后的残余尿量均低于对照组。见表1。
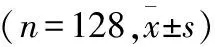
表1 2组首次排尿时间与排尿后的残余尿量比较
2.2 2组排尿效果比较
研究组排尿效果明显优于对照组。见表2。
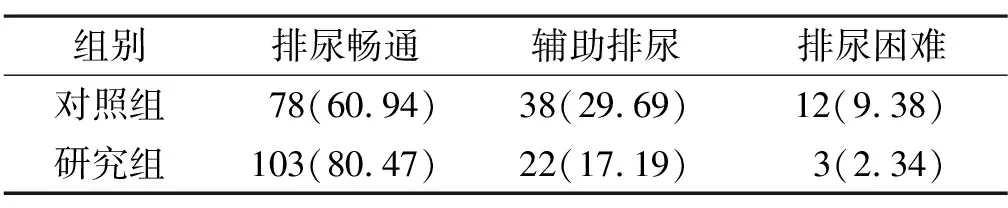
表2 2组排尿效果对比 [n=128,例(%)]
注:2组比较,Z=-3.553,P<0.001
2.3 2组尿路感染、尿潴留及膀胱刺激征的发生率比较
研究组尿路感染、尿潴留的发生率均低于对照组;2组膀胱刺激征的发生率比较,差异无统计学意义。见表3。
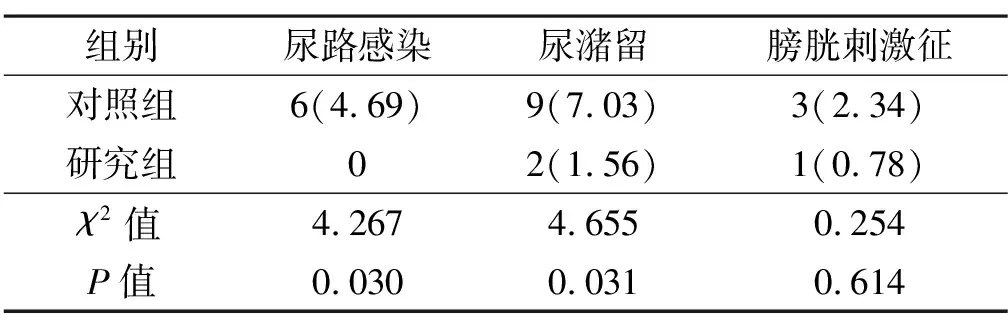
表3 2组尿路感染、尿潴留及膀胱刺激征的发生率比较 [n=128,例(%)]
3 讨论
近年来,随着剖宫产手术的增加,术后尿潴留与尿路感染的发生率也随之攀升[3]。据相关调查显示,约18.7%的剖宫产产妇可发生尿潴留,究其原因主要与术后持续导尿,膀胱长时间在负压状态下张力减弱,膀胱逼尿肌收缩力降低,继而导致无法正常排尿有关[4]。同时,护理人员操作不仔细或导尿管选择不合理也可损伤尿道黏膜,导致尿管黏膜水肿、充血,加之术后宫缩疼痛抑制了膀胱平滑肌收缩,最终造成排尿困难。有学者发现,剖宫产产妇主要采用硬膜外镇痛措施,而镇痛药物却可以松弛膀胱逼尿肌,导致括约肌紧张,在一定程度上影响了尿管拔除后的排尿效果[5]。
目前,临床主要采用拔管前夹闭尿管对产妇进行被动的膀胱功能训练,以便通过刺激维持膀胱平滑肌张力,促使膀胱功能恢复。虽然拔管前夹闭尿管操作简单易行,但此项操作被动性较强,部分产妇可能因术后宫缩疼痛或不良情绪导致膀胱括约肌紧张,致使被动膀胱刺激被排尿阻力平衡掉,所以整体收效欠缺[6]。同时,拔管前夹闭尿管未考虑到产妇补液、进食等因素对尿液形成的影响,即不同产妇可能因个体体温、进食状态、补液量大小,其形成尿液的速度与尿量有所不同[7]。
主动膀胱功能护理训练是一种主动性较强的术后膀胱训练方法,其利用大脑皮质神经反馈进行腹肌收缩与膀胱肌上提训练,继而改善膀胱功能,增强尿意[8]。樊敏等[9]对196例剖宫产术后导尿产妇应用了早期膀胱功能训练,结果发现该组产妇首次排尿时间与排尿效果均优于传统拔管前夹闭尿管干预组。本文结果与此相符,研究组首次排尿时间与排尿后的残余尿量均低于对照组,排尿效果明显优于对照组。结果可见,主动膀胱功能护理训练利于改善剖宫产产妇的膀胱功能,保证术后排尿速度与效果。正常生理状态下,膀胱肌内括约肌与逼尿肌受交感神经与副交感神经支配,盆底神经内含有副交感神经纤维,其兴奋性可以直接影响膀胱内括约肌松弛、逼尿肌收缩[10]。提肛肌与膀胱肌均属于盆底肌结构,二者收缩训练均由相同的躯体神经支配,规律且自主的提肛护理训练能够增强盆底功能,提高尿道括约肌协调性与张力;而腹部收缩护理训练可以维持膀胱的生理部位,促使逼尿肌感受到膀胱形成的压力,最终引发排尿反射,恢复自主排尿能力。研究组尿路感染、尿潴留发生率均低于对照组。主动膀胱功能护理训练通过对剖宫产产妇膀胱进行良性刺激,有效促进了排尿,继而降低了尿路感染与尿潴留的发生率,效果确切。
总之,主动膀胱功能护理训练的剖宫产产妇中具有显著的应用效果,值得临床应用。
