疼痛敏感度用于预测经皮脊柱内镜髓核摘除术治疗腰椎间盘突出症的早期效果
2019-03-21刘益鸣张丽思张挺杰
刘益鸣 张丽思 吴 鸥 李 君 冯 艺 张挺杰
(北京大学人民医院疼痛医学科,北京100044)
腰腿痛已成为最常见的公共健康问题,腰椎间盘突出是引起腰腿痛的最常见病因。在腰椎退行性疾病中,个体疼痛敏感度与腰腿痛的严重程度高度相关,而且还可以预测腰椎手术效果[1]。因此仔细评估个体疼痛敏感度,将有利于腰腿痛的预防、评估和治疗。以往常通过感觉定量检测[2]或者基因分析[3]来判断个体的疼痛敏感度,但这些手段需要仪器设备,人员,时间以及伦理考量等,限制了其临床应用。2009年Ruscheweyh等开发出疼痛敏感度量表(pain sensitivity questionnaire, PSQ)[4],被证实可用于慢性疼痛病人和健康人群的疼痛敏感度评估[5],随后PSQ作为反应个体疼痛敏感度的工具量表被逐步应用于临床实践。研究发现慢性疼痛病人的PSQ评分显著高于健康对照。在退行性腰椎管狭窄病人中,PSQ评分与疼痛评分和Oswestry功能障碍指数问卷表(oswestry disability index, ODI)评分高度相关,表明对疼痛越敏感的病人,腰腿痛的程度越重,功能障碍越明显[6]。在腰椎间盘突出症病人中,PSQ评分可用于预测腰椎开放手术的治疗效果[7]。
经皮脊柱内镜髓核摘除术(percutaneous transfora-minal endoscopic discectomy, PTED)作为腰椎间盘突出症的治疗手段之一,具有安全、微创、有效、对脊柱稳定性影响小、及恢复快等优点,受到医患双方的认可,在临床实践中得到快速推广[8]。PTED的效果与传统开放手术基本相当,但仍有约10%~15%左右的病人手术效果不理想[9]。因此,仔细筛选可以影响PTED手术效果的因素,对于减少后续成本和不确定结局具有重要意义。研究发现肥胖、年龄> 40岁、病程> 12个月、椎间盘退变为Pfirrmann IV级和高手术节段等因素可能会干扰PTED的手术效果[10,11],但以上研究均未考虑病人自身疼痛生理感知和精神心理因素的影响。
鉴于疼痛敏感度参与腰腿痛的疾病进程,并且与腰椎开放手术的疗效密切相关,因此推测其也可能对PTED治疗腰椎间盘突出症的疗效造成影响,但目前未见相关文献报道。与疼痛敏感度密切相关的心理因素有疼痛灾难化、焦虑和抑郁。这些因素与疼痛性疾病的严重程度相关,被证实可用于预测多种术后疼痛[12~14],但尚不清楚这些心理因素与PTED手术效果之间的关系。本研究拟通过评估腰椎间盘突出症病人的PSQ和疼痛灾难化、焦虑与抑郁量表,观察个体疼痛敏感度及心理因素对PTED术后腰腿痛及功能状态改善程度的影响。旨在为将来筛选PTED病人时,提供有意义的参考因素,进一步提高PTED的有效性。
方 法
1.一般资料
选取2017年1月至2017年12月在北京大学人民医院疼痛医学科行脊柱内镜髓核摘除术的腰椎间盘突出症病人150例。经严格筛选后101例病人纳入研究。其中男性58例,女性43例;年龄18~84岁,平均49.2±11.5岁;病程3~240月,平均84.2±23.1月。行L4-5节段手术的病人44例(43.6%),行L5-S1节段手术的病人57例(56.4%)。所有病人签署知情同意书。
纳入标准:①腰痛伴或不伴下肢放射痛;②CT或MRI等影像学证实腰椎间盘突出;③单节段、单侧椎间盘突出;④影像学所示与神经症状节段一致。
排除标准:①椎体II°及以上滑脱;②椎体部位肿瘤; ③穿刺部位皮肤感染、破溃;④凝血功能异常;⑤合并严重的全身系统性疾病;⑥严重的焦虑抑郁状态;⑦精神疾病;⑧吸毒或药物滥用史;⑨孕妇。
2.手术操作
手术设备选用德国Hoogland Spine Products GmbH公司的椎间孔内镜系统,西安高通医疗公司的双频电极设备。采用经椎间孔侧方入路。在C形臂辅助下,脊柱后正中线向患侧旁开12~14 cm处为穿刺点。0.5%利多卡因20 ml局麻满意后,将18 G穿刺针穿至下位椎体上关节突肩部。注射0.25%利多卡因15 ml注射至小关节周围。经穿刺针插入导丝后,退出穿刺针。在进针点皮肤做一个约8 mm的切口,分别用3.0 mm和6.4 mm的扩张器进行预扩张。沿导丝放置Tomshidi针,退出导丝,适度力量锤击使Tomshidi针进入骨质1 mm。放置0.7 mm的粗导丝后,退出Tomshidi针。沿导丝向小关节方向插入第一级骨钻(4 mm),到达下关节突外侧缘,顺时针旋转锯掉小关节远端增生的骨质和部分上关节突扩大椎间孔,直至椎间孔内口,而后退出骨钻。沿导丝放置第二级骨钻(6 mm),旋转继续扩大椎间孔,直至椎间孔内扣,而后退出骨钻。沿导丝放置第三极骨钻(7 mm),旋转继续扩大椎间孔,直至椎间孔内口。椎间孔扩张满意后,取出骨钻,沿导丝放置6.4 mm的扩张器和工作套管。C形臂下再次确认工作套管的位置,而后取出扩张器。在工作套管内置入可塑形细穿刺针至椎间盘内,向椎间盘内注射欧乃派克及亚甲蓝进行椎间盘造影。最后沿工作套管放置脊柱内镜,明视下探查椎管,见髓核突出压迫硬脊膜囊及神经根,用抓取钳摘除突出的髓核组织,显露神经根、黄韧带及后纵韧带。经工作套管置入低温等离子手术刀头射频消融椎间盘内残余的髓核组织,以及行纤维环成形,术野充分止血。再次探查见神经根及硬膜囊无明显压迫,神经根及硬膜囊搏动良好。术野注射复方信他米松注射液7 mg后退出工作套管。缝合切口,覆盖无菌敷料。
3.术后处理
术后卧床12小时,结合直腿抬高锻炼,防止神经根粘连,之后下地佩戴腰围行走。术后常规使用20%甘露醇250 ml +地塞米松注射液5 mg,静滴3天;甲钴胺片0.5 mg,每日3次,口服2周。3个月内避免长时间弯腰,久坐及体力活动,适度进行腰背肌锻炼。
4.观察量表
手术前1天,采用数字评分法 (numerical rating scale, NRS) 来评估腰痛和腿痛的程度,同时完成相关量表:
(1)疼痛敏感度量表(pain sensitivity questionnaire, PSQ)[15]:通过对生活中某些场景进行想象,并进行疼痛评分,以此来评估个体的疼痛敏感度。该量表包含17项条目,其中3项为非疼痛性刺激。结果分为两个范畴:PSQ-moderate和PSQ-minor,反应对不同强度刺激的预期疼痛水平,得分越高表明对疼痛刺激越敏感。
(2)医院焦虑抑郁量表(hospital anxiety and depression scale, HADS)[16]: HADS共由14个条目组成,其中7个条目评定抑郁,7个条目评定焦虑。共有6条反向提问条目,5条在抑郁分量表,1条在焦虑分量表。得分越高表明焦虑、抑郁的可能性越大。
(3)疼痛灾难化量表(pain catastrophizing scale,PCS)[17]: PCS包含13项自评条目,反映经历疼痛时的想法和感受。每个项目采用5分制:从0分(一点也不)到4分(最严重)。PCS包含3个方面:反复思虑、夸大和无助,得分越高表明灾难化倾向越严重。
(4)Oswestry功能障碍指数问卷表(oswestry disability index, ODI)[18]:ODI由10个问题组成,包括疼痛的强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活、旅游等10个方面的情况, 每个问题6个选项,每个问题最高得分为5 分,得分越高表明功能障碍越严重。
5.随访观察
术后6个月时随访。随访内容主要包括:腰痛、腿痛程度(NRS评分)、ODI量表、MacNab评估和手术相关并发症等。△NRS = NRS(术前)-NRS(术后),△ODI = ODI(术前)- ODI(术后),分别反应腰腿疼痛程度和功能状况的改善程度。MacNab评估包含4个方面:①优:无疼痛,活动无限制;②良:偶尔发生背部或术后腿部疼痛,不影响病人正常的工作或休闲活动;③中:功能改善,但伴有间歇性疼痛,影响正常工作及休闲活动;④差:无改善或改善程度不能增加活动度,需要进一步手术治疗。根据MacNab评估结果将所有病人分为两组:优良组和中差组。
6.统计学处理
采用SPSS 20.0 统计学软件对数据进行分析。计数资料数据采用chi-squared卡方检验。正态分布计量资料数据用均数±标准差(±SD)表示;非正态分布计量资料数据用中位数(四分位间距)表示。
PSQ, PCS, HADS, ODI, △ODI, NRS和△NRS等参数进行正态性检验。组间比较:若符合正态分布,采用独立样本t检验;若不符合正态分布,采用非参数Mann-Whitney U检验。P< 0.05为差异有统计学意义。
相关分析:若符合正态分布,采用Pearson相关分析;若不符合正态分布,采用Spearman相关分析。P< 0.05为差异有统计学意义,对于多重比较的相关系数显著性水平采用Bonferroni法进行校正。
5例病人术后接受外科开放手术治疗,因此其数据仅用于术前疼痛相关量表的组间比较,不纳入相关指标手术前后差值的统计分析。
结 果
术后6个月时3例病人失访,最终98例病人纳入分析,其中男性58例,女性40例。按Mac-Nab评估结果分组,优良组82例(83.7%),中差组16例(16.3%)。中差组有3例病人在术后2月,2例在术后3月接受外科开放手术治疗。两组病人的年龄、性别比例、BMI、教育程度、病程、直腿抬高试验阳性、下肢麻木、手术节段等方面未见明显差异(见表1)。
1.PTED术后腰腿痛显著缓解
(1)对病人进行整体分析:经脊柱内镜手术治疗后, NRS(腰痛)评分从术前的3 (2, 6)分降至术后6月的0 (0, 2)分;NRS(腿痛)评分从术前的5 (3, 7)分降至术后6月的0 (0, 2)分;ODI评分从术前的51.1 (41.0, 63.1)降至术后6月的4.4 (0, 27.1)(见图1a,1b,1c)。
(2)对病人进行分组分析:两组病人手术前的NRS(腰痛),NRS(腿痛)和ODI评分均无明显差异。手术后6月时,优良组的NRS(腰痛),NRS(腿痛)和ODI评分均显著低于中差组(见图2a,2b,2c)。
2.优良组病人的疼痛敏感度低于中差组
优良组的PSQ-total,PSQ-minor和PSQ-moderate评分均低于中差组,差异具有统计学意义,即总体而言,手术效果好的病人的疼痛敏感度低于手术效果差的病人。两组的PCS和HADS评分未见明显差异(见图3a,3b,3c)。
3.疼痛敏感度与功能状况改善程度之间具有相关性
将PSQ、PCS、HADS评分与△ODI、△NRS(腰痛)、△NRS(腿痛)进行相关性分析。PSQ-total,PSQ-minor,PSQ-moderate与△ODI之间呈负相关,即疼痛敏感度越高,病人功能状况改善的程度越小;PSQ与△NRS(腰痛)、△NRS(腿痛)之间无明显相关。PCS、HADS评分与△ODI、△NRS(腰痛)、△NRS(腿痛)之间无明显相关(见表2)。
4.未见严重并发症
所有病人未出现神经根损伤、硬膜囊撕裂和椎间隙感染等严重并发症。其中12例病人诉术后出现腰骶部酸胀痛,在术后3~7 d均消失。
讨 论
近年来,随着内镜技术的发展,PTED的适应证逐渐变宽,目前能完成各种类型的腰椎间盘突出、脱出和游离组织块的摘除、粘连神经根的松解、以及椎间孔扩大成形术[19,20]。PTED对组织和肌肉的损伤小,神经根减压较充分,术后早期即可进行功能锻炼,因此绝大部分病人的腰腿痛症状能快速改善,取得良好的手术效果。2002年Yeung等学者对307例PTED病人进行随访,术后1年MacNab方法评估优良率为90.6%[21]。2008年,Hoogland等学者对262例术后复发性腰椎间盘突出症病人行PTED,术后2年MacNab方法评估优良率为85.9%[9]。2018年You-Long Zhou等学者对72例年轻(小于45岁)腰椎间盘突出症病人行PTED,术后1年MacNab方法评估优良率为94.4%[22]。本研究显示术后6月病人的ODI评分和腰腿痛NRS评分较术前显著降低,MacNab方法评估优良率为83.7%。与其他研究相比,本研究的MacNab优良率略低,可能与随访时间较短有关。随着术后时间延长,神经功能逐渐恢复,病人功能状况进一步改善,PTED的优良率可能会逐步提高。

表1 人口学资料Table 1 Demographic data
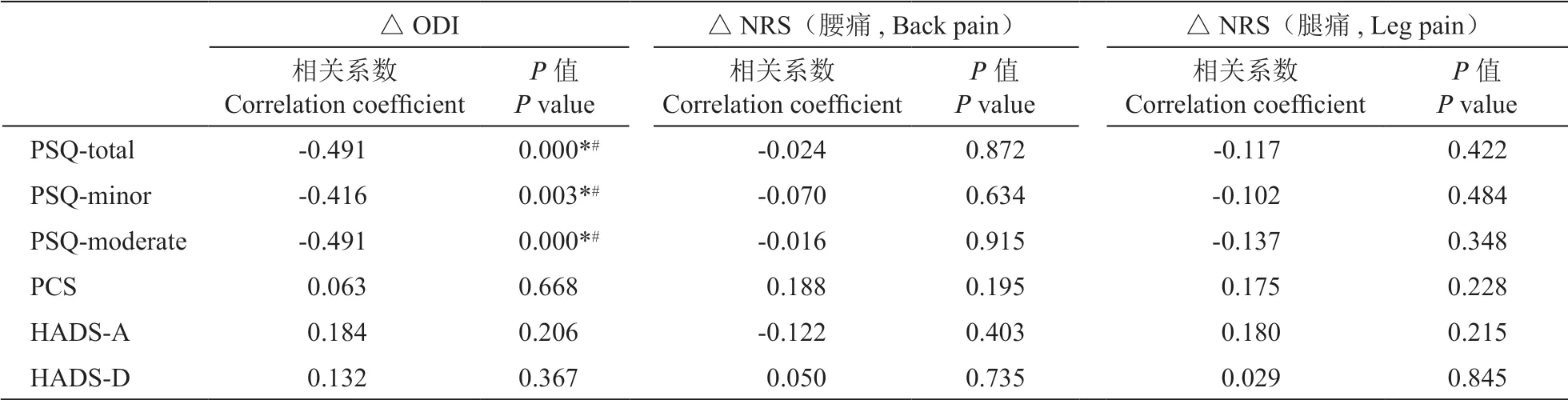
表2 疼痛相关量表与症状缓解程度之间的相关分析Table 2 Correlations among questionnaire scores and improvement of symptoms

图1 PTED术后病人NRS评分 (±SD)(腰痛,A)、NRS评分(腿痛,B)和ODI评分(C)显著降低***P < 0.001, 与手术前相比Fig.1 The NRS (back,A), NRS (leg,B) and ODI scores (C) decreased significantly after PTED***P < 0.001, compared with before operation.
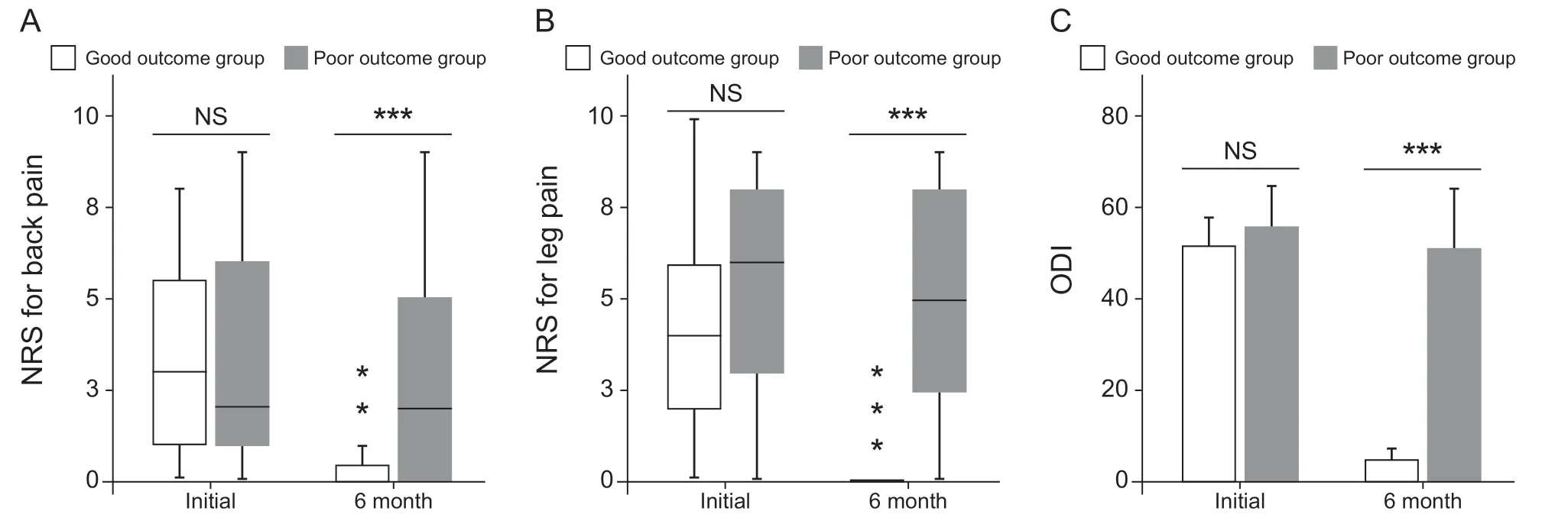
图2 PTED术后优良组病人NRS评分 (±SD)(腰痛,A)、NRS评分(腿痛,B)和ODI评分(C)显著低于中差组***P < 0.001, 与中差组相比Fig.2 The NRS (back, A), NRS (leg, B) and ODI scores (C) were significantly lower in the good outcome group than in the poor outcome group after PTED***P < 0.001, compared with poor outcome group.
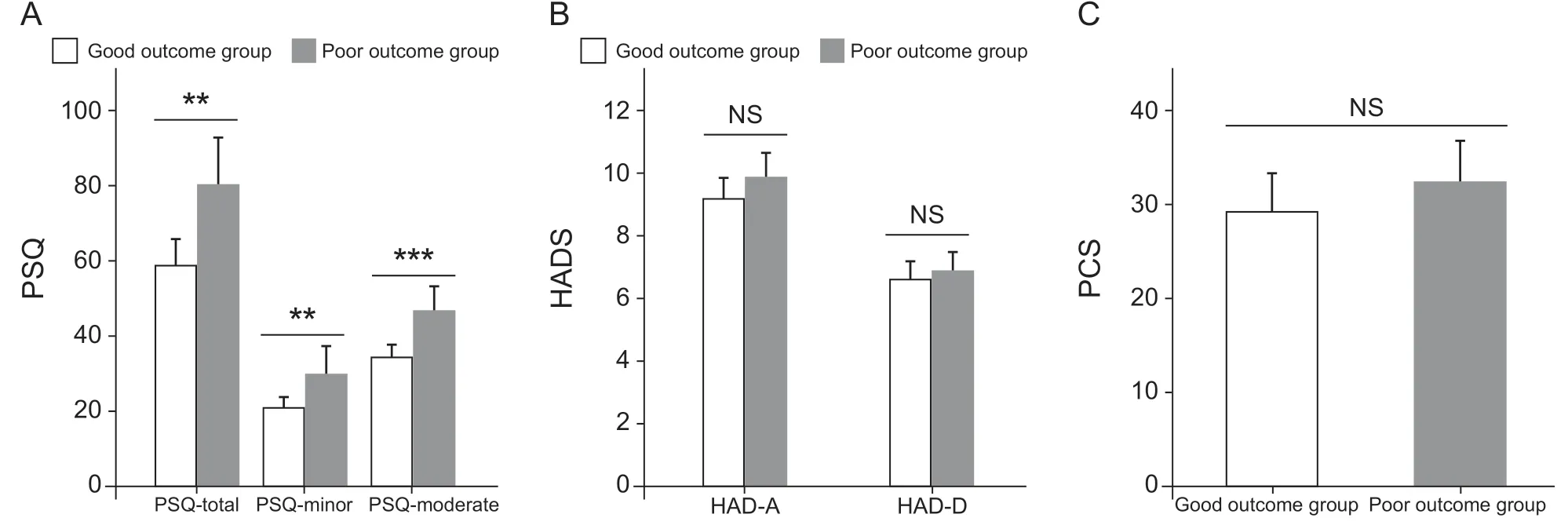
图3 优良组的PSQ评分 (±SD)PSQ显著低于中差组(A);HADS (B)和PCS (C)评分在两组间无明显差异。**P < 0.01, ***P < 0.001,与中差组相比Fig.3 The PSQ was significantly lower in the good outcome group than in the poor outcome group (A); There was no significant difference in HADS, PCS scores between two groups (B,C)**P < 0.01, ***P < 0.001, compared with poor outcome group.
疼痛敏感度可预测个体对某种治疗手段的反应程度。研究提示PSQ可预测腰椎开放手术[23]和乳腺癌手术[24]的术后急性疼痛。2015年,Kim, Ho-Joong等学者发现在腰椎管狭窄症手术后12个月,与疼痛敏感度低的病人相比,疼痛敏感度高的病人的腰腿疼痛减轻程度和功能改善程度均较小,提示PSQ或许可用于预测腰椎管狭窄症的手术效果[25]。目前尚未见PSQ用于预测PTED手术效果的相关报道。本研究发现PLED术后6月,优良组病人的PSQ明显低于中差组,而且PSQ与△ODI之间呈显著负相关,表明疼痛敏感度越高的病人,PTED术后功能改善越不明显,这与Kim, Ho-Joong等学者的研究结果一致。可能的解释是:疼痛敏感度高的病人更易出现中枢敏化[26],其术前已出现的神经病变恢复缓慢,同时对术后的局部炎症刺激、瘢痕组织压迫很敏感,因此PTED术后的整体功能改善要差于疼痛敏感度低的病人。本研究中PSQ与术后腰腿疼痛的减轻程度之间无明显相关,这与Kim,Ho-Joong等学者的结果不一致。推测可能原因有:①前者观察疼痛敏感度对腰椎开放手术的影响,而本研究为腰椎微创手术,两种术式的具体方法和对人体的影响截然不同;②前者的观察终点为术后12月,本研究为术后6月。不同的观察终点可能造成不同的事件结局,或许随着术后随访时间延长,疼痛敏感度高病人的疼痛改善程度越有限,便可出现与前者相一致的结果。ODI评分相对全面评估腰椎间盘突出症病人的疼痛和功能状态,而NRS评分仅反应疼痛强度部分,本研究的结果提示PSQ或许可以预测PTED术后早期的功能改善,但无法预测术后早期的疼痛缓解程度。
与疼痛敏感度密切相关的精神因素包括疼痛灾难化、焦虑和抑郁。疼痛灾难化是对疼痛经历的负性想法。在慢性疼痛病人中疼痛灾难化情绪与疼痛强度、失能和心理困扰显著相关[27]。伴有焦虑、抑郁的慢性疼痛病人其疼痛评分明显升高,可见焦虑和抑郁与疼痛之间有协同作用,例如有更严重的焦虑和抑郁的带状疱疹病人更易形成带状疱疹后神经痛[28]。前期研究发现疼痛灾难化和焦虑、抑郁可以预测腰椎开放手术、膝关节置换手术和乳腺癌手术的术后疼痛[12~14,29~31]。本研究发现PCS、HADS评分与△ODI、△NRS(腰腿痛)之间均无明显相关性。可见疼痛灾难化、焦虑和抑郁均无法预测PTED术后早期的整体功能恢复以及疼痛缓解程度。可能的解释是,疼痛灾难化和焦虑抑郁主要反映疼痛的情感部分,而手术前后ODI和NRS评分变化,更多反映的是躯体生物学功能的主观感受。
本研究的不足之处在于:①本研究仅观察了PTED术后早期效果(6个月),而长期的术后随访数据可能更能说明PSQ对PTED疗效的预测效能;②术前评估PSQ可能受到病人对手术焦虑、恐惧等精神因素的影响,今后研究可在术后再次评估PSQ,通过前后对比尽量排除相关因素的干扰;③本研究所有病人均为单节段,单侧腰椎间盘突出,且均采用椎间孔入路,因此PSQ对PTED术后效果的预测效能相对有限。今后研究可以纳入多节段、双侧,以及经椎板间入路的腰椎间盘突出症病人,从多层面分析PSQ对PTED手术效果的预测能力。
综上所述,腰椎间盘突出症病人的疼痛敏感度越低,PTED术后整体功能状态恢复越好。疼痛敏感度与PTED前后疼痛缓解程度之间无明显相关。可见,PSQ或许可用于预测PTED术后早期的整体功能恢复,但无法预测手术后的疼痛缓解程度。
