经尿道前列腺电切术治疗良性前列腺增生导致的膀胱出口梗阻的影响因素分析
2019-03-03王烈刚尤洪平周庆
王烈刚 尤洪平 周庆
1德阳市中西医结合医院泌尿外科618000四川德阳
2德阳市人民医院泌尿科
BPH是男性中老年群体常见疾病,发病率随年龄增大而上升,表现出逐渐加重的排尿困难等症状[1]。BOO常伴随BPH发生,在一定程度上还伴发膀胱逼尿肌功能减退。对于该类患者,手术治疗已成为摆脱长期留置尿管的主要方式[2]。有报道显示68.32%~91.45%BPH导致的BOO患者经TURP手术能够获得较为理想的排尿功能,但由于病情严重程度、合并疾病等因素,导致术后仍存在较为明显的排尿困难,甚至需要持续导尿治疗[3]。因此,手术治疗BPH导致的BOO对泌尿外科医生来说仍具有一定的挑战[4]。目前国内外关于手术治疗BPH导致BOO疗效影响因素的报道较少。我们通过研究TURP治疗BPH致BOO疗效的影响因素,为BOO的治疗方案选择提供理论依据,现报告如下。
1 资料与方法
1.1 一般资料
本研究纳入2015年1月-2018年1月于德阳市中西医结合医院和德阳市人民医院接受TURP治疗的95例BPH导致的BOO患者,根据术后排尿情况分为无效组与有效组,需持续导尿判定为无效,可自然排尿判定为治疗有效。患者年龄53~87岁,平均(70.23±3.43)岁。病程2~9年,平均(5.12±1.02)年;其中伴有膀胱结石26例、前列腺结石8例、反复尿路感染38例、尿潴留病史48例,合并糖尿病39例、肾功能严重损害17例、腹股沟斜疝3例。纳入标准:符合中华医学会全国老年医学学术会议《中国良性前列腺增生诊断治疗指南》[5]BPH导致的BOO诊断标准;均由我院泌尿科经验丰富医师完成手术;TURP术中切除前列腺远端至精阜位置,前列腺两侧叶至前列腺被膜层;无盆腔手术史;未合并前列腺癌、膀胱癌等泌尿系统恶性肿瘤。排除标准:病历资料不全者;有电切、微波、激光等前列腺治疗史;合并恶性肿瘤或严重肝、肾等内科疾病。
1.2 手术方法
患者取膀胱截石位,双下肢尽量展开;所有患者采用硬膜外阻滞麻醉,设定电凝功率、电切功率分别为90 W与100 W,术者直视下将Storz电切镜(F24,德国)缓慢置入。患有膀胱良性肿瘤或膀胱结石者先进行膀胱肿瘤电切或腔内碎石处理;对于合并患有腹股沟斜疝者可于TURP术毕行斜疝修补术;对于以前列腺中叶增生为主的患者,首先于5~7点处开始切除;对于以前列腺两侧叶增生为主的患者,首先于1点或11点处开始切除,以精阜以及膀胱颈为标志明确切除范围,切除深度尽可能达到前列腺包膜。术后处理:①术后生理盐水持续冲洗,防止因创面渗血导致凝血块形成,引起引流管堵塞;②常规使用抗生素进行抗感染治疗;③术后适当运用5%葡萄糖盐水静滴促进术中吸收的冲洗液的排出;④尽早开展康复运动,若患者无明显出血,术后1 d便可适当活动;⑤如术后需要膀胱造瘘者,在膀胱冲洗停止后即可将尿管拔除。
1.3 调查方法
参考相关文献并结合我院具体情况确定调查内容,包括年龄、合并糖尿病、病程、手术时间、梗阻级别、留置尿管时间;采用彩超检查术前剩余尿量(剩余尿量正常范围是≤10 mL,当该值>50 mL时表明机体处于病理状态)、前列腺总体积(平均值为14 cm×3 cm×2 cm大小)、最大尿流率(11 mL/s);逼尿肌顺应性=△V/△Pdet计算(△V:再充盈过程膀胱容量变化值,即剩余尿量+排尿量,△Pdet为相应逼尿肌压变化值);采用膀胱收缩指数计算尿流率最大时逼尿肌压。通过膀胱收缩指数结合列线图确定逼尿肌收缩强度和梗阻级别关系,前列腺梗阻程度共定为7个级别,0~1级为无梗阻,2级为轻度梗阻,3~7为梗阻,且病情随梗阻级别增加而加重[6]。
1.4 疗效评价标准
经治疗后,前列腺增生症状消失且无梗阻,排尿功能恢复为显效;前列腺增生症状减轻,无梗阻或轻度梗阻,排尿功能明显改善为有效;前列腺增生症状无减轻,膀胱口梗阻,排尿功能异常为无效。有效率=(显效+有效)/95×100%。
1.5 统计学方法
使用SPSS 22.00软件分析,计数资料以%表示,采用χ2检验;计量资料以±s表示,采用t检验;采用logistic回归分析进行多因素分析,以P<0.05为差异有统计学意义。
2 结果
2.1 TURP治疗结果
95例患者经TURP治疗后有效者80例,有效率84.21%,无效者15例,无效率15.79%。
2.2 TURP治疗BPH致BOO疗效的单因素分析
两组年龄、合并糖尿病、病程、手术时间差异无统计学意义(P>0.05),术前剩余尿量、前列腺总体积、最大尿流率、逼尿肌顺应性、尿流率最大时的逼尿肌压、梗阻级别差异有统计学意义(P<0.05),见表 1.
2.3 变量赋值
将TURP治疗BPH导致BOO疗效的相关因素分析进行赋值,其中年龄、病程、手术时间、剩余尿量、最大尿流率以中位值为截点(小于或等于中位值赋值0,大于中位值赋值1),前列腺总体积、逼尿肌顺应性、尿流率最大时逼尿肌压以临床正常参考临界值为截点(正常临界值和临界值内赋值0,正常值以外赋值1),轻度梗阻和无梗阻(0~2级)赋值0,重度梗阻(≥3级)赋值1。见表2。
2.4 单因素回归分析
单因素回归分析显示,年龄、糖尿病、病程、手术时间、最大尿流率与TURP的疗效无关(P>0.05);而术前剩余尿量、前列腺总体积、逼尿肌顺应性、尿流率最大时逼尿肌压以及梗阻级别与TURP的疗效相关(P<0.05)。见表3。
2.5 TURP治疗BPH导致的BOO疗效的多因素logistic回归分析
多因素logistic回归分析结果显示,术前剩余尿量、前列腺总体积、梗阻级别是影响TURP治疗BPH导致的BOO疗效的独立危险因素,详见表4。

表2 变量赋值
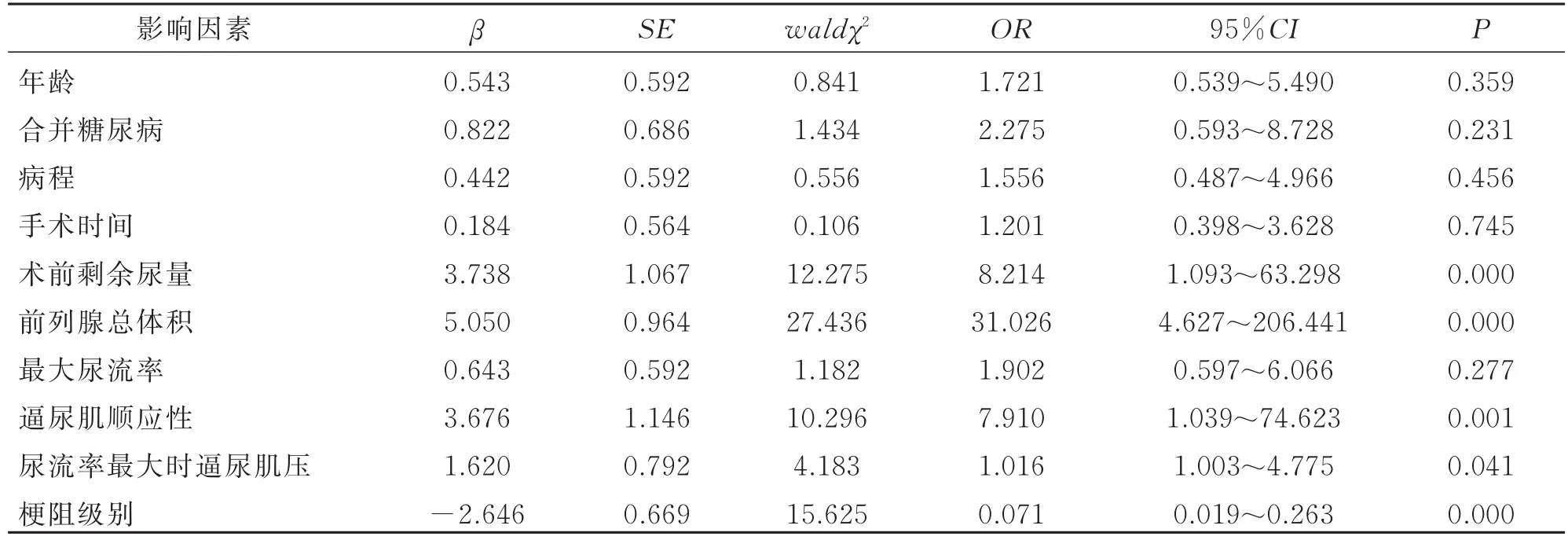
表3 单因素回归分析
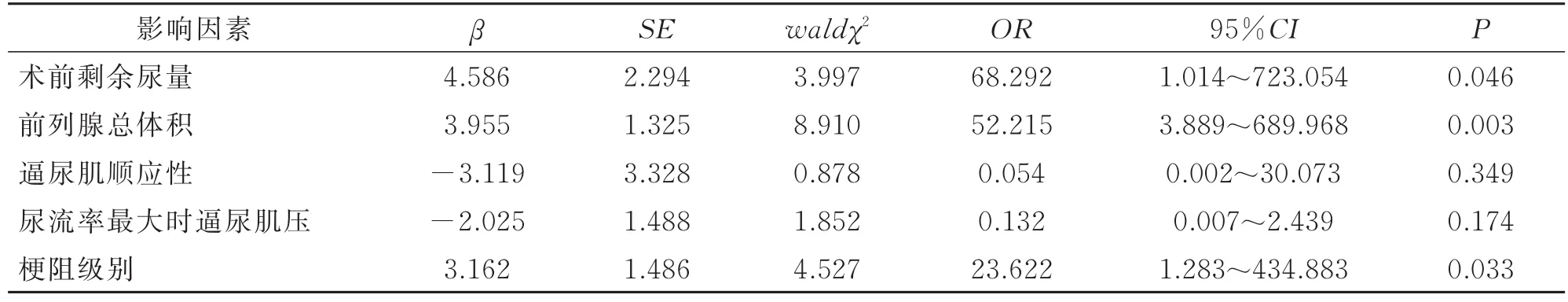
表4 TURP治疗BPH导致的BOO疗效多因素logistic回归分析
3 讨论
当前国内外泌尿外科专家已开展了大量关于BPH发病机制的研究,但至今尚未阐明其病因,大多数学者均倾向认为其与上皮和间质细胞的细胞凋亡与增殖之间的平衡受到破坏有关[7]。流行病学调查以及相关因素分析[8]显示,生长因子,炎症细胞,雄、雌激素互相作用,神经递质,遗传因素,腺上皮细胞与前列腺间质相互作用等均与BPH的发生及发展有一定联系。目前,关于腔内微创外科治疗BPH具有多种改良方案,但基本是在TURP基础上经过改良或调整而发展起来的,临床上将TURP作为BPH治疗的“金标准”[9]。有文献报道 BPH患者 37%~47%伴有BOO,其直接损害膀胱收缩力,对患者排尿功能带来严重影响[10]。BOO临床特点表现为膀胱逼尿肌压力上升而尿流率降低,又称高压低流,BOO可引起老年男性排尿功能障碍,且通常与逼尿肌功能减弱同时存在[11]。而关于BPH导致BOO的疗效影响因素可能与单纯BPH存在较多的共同点。
既往研究中,采用手术治疗BPH导致的BOO存在争议,部分学者认为TURP仅解决了患者的尿道梗阻,不能改善患者膀胱的功能[12]。但大部分学者认为TURP手术改善了患者的梗阻问题,进而改善患者的排尿功能,虽手术结束后患者仍存在储尿期的症状,但对部分患者摆脱长期留置尿管具有重要意义[13-14]。本研究结果显示TURP手术治疗BPH导致的BOO具有良好的疗效,有效率84.21%。多因素分析显示前列腺总体积≥50 cm3、术前剩余尿量≥200 mL、梗阻级别≥3级均是影响TURP手术的独立危险因素。前列腺体积是衡量前列腺增生的重要参数,若增大的前列腺压迫尿道,则容易引起BOO;且随着前列腺的增大,可能对尿道的压迫也逐渐严重,导致梗阻级别也升高[15-16]。剩余尿量能够代表患者膀胱逼尿肌功能,逼尿肌功能越差的患者TURP术后治疗效果越差[17]。尿道解剖结构改变和腺体压迫异常均会导致梗阻级别增大,进而导致排尿过程中阻力增大[18]。因此临床上对于前列腺总体积过大、梗阻级别过高以及术前剩余尿量大者,在选择进行TURP手术时需要格外注意,加强术前检查以及术中注意事项,尽可能降低危险因素对手术效果的影响。
综上所述,TURP手术治疗BPH导致的BOO具有良好的疗效,但前列腺总体积≥50 cm3、术前剩余尿量≥200 mL、梗阻级别≥3级均会影响手术的临床效果。
