腹腔镜前列腺癌根治术后尿控影响因素分析
2019-03-03李刚蒲永昌刘林海
李刚 蒲永昌 刘林海
1内江市第二人民医院泌尿外科 641000四川内江
前列腺癌是中老年男性常见泌尿系统恶性肿瘤,发病率位居男性恶性肿瘤第6位,且呈明显上升趋势[1-2]。根治性前列腺切除术(radical pros⁃tatectomy,RP)是目前临床上局限性前列腺癌的标准治疗术式,但由于盆腔结构复杂,RP术后可能出现尿失禁、尿道狭窄、勃起障碍等多种并发症,其中术后控尿功能的恢复情况是评价手术效果的重要方面[3]。据文献报道,RP术后尿失禁发生率为6.0%~20.0%,给患者日常生活带来极大不良影响[4]。造成RP术后尿失禁的原因较多,可能与尿道括约肌损伤、神经支配异常和膀胱功能失调等有关[5]。如何改良手术方案,加速控尿情况的恢复,降低尿失禁的发生,已成为泌尿外科医师关注的热点课题[6]。随着腔镜技术的发展,腹腔镜前列腺癌根治术(Laparoscopic radical prostatectomy,LRP)以创伤小、术野清晰、并发症少等优势,深受广大医师和患者的青睐[7]。本研究回顾性分析126例行LRP术治疗的前列腺癌患者临床资料,旨在分析影响术后控尿情况的客观临床因素和手术操作技术。现报告如下。
1 资料与方法
1.1 临床资料
回顾分析2016年1月—2018年1月于本院确诊并接受腹腔镜根治性切除术的前列腺癌患者临床资料。纳入标准:①经前列腺穿刺活检确诊为前列腺癌患者[8];②经CT、骨扫描等检查未发现转移;③前列腺体积≤70 mL,Gleason评分5~7分;④临床病理资料完整。排除标准:①原发性心肝肾等脏器功能异常患者;②合并其他泌尿系统疾病者;③存在其他恶性肿瘤或转移瘤者;④病理资料不全及中途退出者;⑤存在手术禁忌证者;⑥术中转开放手术者。最终纳入126例前列腺癌患者为研究对象,年龄43~80岁,平均(65.87±7.72)岁 。 BMI为 19~27 kg/m2,平 均(23.70±2.71)kg/m2;前列腺体积 31~65 mL,平均(48.10±10.05)mL;肿瘤分期:Ⅰ~Ⅱ期82例,Ⅲ~Ⅳ期44例;分化程度:低分化22例,中分化42例,高分化62例。本研究均报请院伦理委员会批准。
1.2 治疗方法
所有手术由同一泌尿外科医师完成,由腹膜外途径进行手术切除。患者于全麻下取头低脚高仰卧位,脐下做约2 cm纵向切口,从切口向内分离皮下组织达腹膜外,建立腹膜外间隙,置入腹腔镜(WA50042A,奥林巴斯,日本);从脐下两侧腹直肌外切口置入Trocar(12 mm,奥林巴斯,日本),两侧髂前上棘切口置入Trocar(5 mm,奥林巴斯,日本)。分离膀胱前间隙至盆底,切开盆内筋膜,游离前列腺尖部,“8”字缝扎阴茎背静脉复合体。轻柔分离膀胱颈与前列腺之间精囊腺和输精管,离断双侧输精管,注意保护血管及神经束;将膀胱颈切开,牵拉前列腺基底,暴露De⁃nonvillier筋膜,锐性切开至前列腺尖,注意保护直肠;剪开前列腺尖部,离断两侧残留组织,尽量游离覆盖部位尿道,保留最长尿道,完整切除前列腺。以2-0单荞线吻合膀胱颈与尿道,重建尿道周围组织,将膀胱颈口悬于耻骨联合后骨膜上。吻合完毕后留置双腔导尿管(F16,巴德,美国),检查确认无漏尿后完成手术,尿管留置时间为1~2周。移除导管后指导患者进行常规提肛训练,嘱患者同时收缩会阴、肛门、腹部并维持10 s左右,每次30下,每日不少于10次。
1.3 观察指标
收集患者年龄、BMI、IPSS评分、前列腺体积、肿瘤分期及分化程度等临床资料,记录患者术中前列腺部尿道、膀胱颈以及神经血管束等是否保留。
1.4 随访方式
患者术后每3个月门诊随访1次,根据以下标准[9]评价患者控尿恢复情况。控尿恢复:每天尿垫使用量为0~1片;轻度尿失禁:腹压增高时漏尿,每天尿垫使用量为2~3片;重度尿失禁:正常活动时有尿液流出,每天尿垫使用量大于3片。轻度尿失禁和重度尿失禁表明患者未恢复控尿。
1.5 统计学方法
应用SPSS 19.0统计分析,计量资料以x±s表示,服从正态分布数据采用独立样本t检验,非正态分布数据采用秩和检验;计数资料以率(%)表示,用χ2分析;采用Kaplan-Meier绘制患者术后控尿功能恢复曲线,组间差异显著者采用Logistic回归分析;P<0.05表示差异有统计学意义。
2 结果
2.1 126例前列腺癌患者手术资料
126例前列腺癌患者手术后保留前列腺部尿道35例(27.78%),保留膀胱颈42例(33.33%),保留神经血管束32例(25.40%),三项均不保留17例(13.49%)。
2.2 前列腺癌患者术后控尿情况
126例前列腺癌患者移除尿管后恢复控尿11例(8.73%),术后3个月恢复控尿68例(53.97%),术后6个月恢复控尿104例(82.54%),术后1年恢复控尿121例(96.03%),详见图1。
2.3 不同控尿情况患者临床特征比较
在移除尿管后和术后3、6个月时,不同控尿状况患者在年龄、前列腺体积、术前IPSS评分以及保留前列腺部尿道、保留膀胱颈和保留血管神经束方面,差异有统计学意义(P<0.05);而在BMI、肿瘤分期以及分化程度方面差异无统计学意义(P>0.05),详见表1,表2,表3。
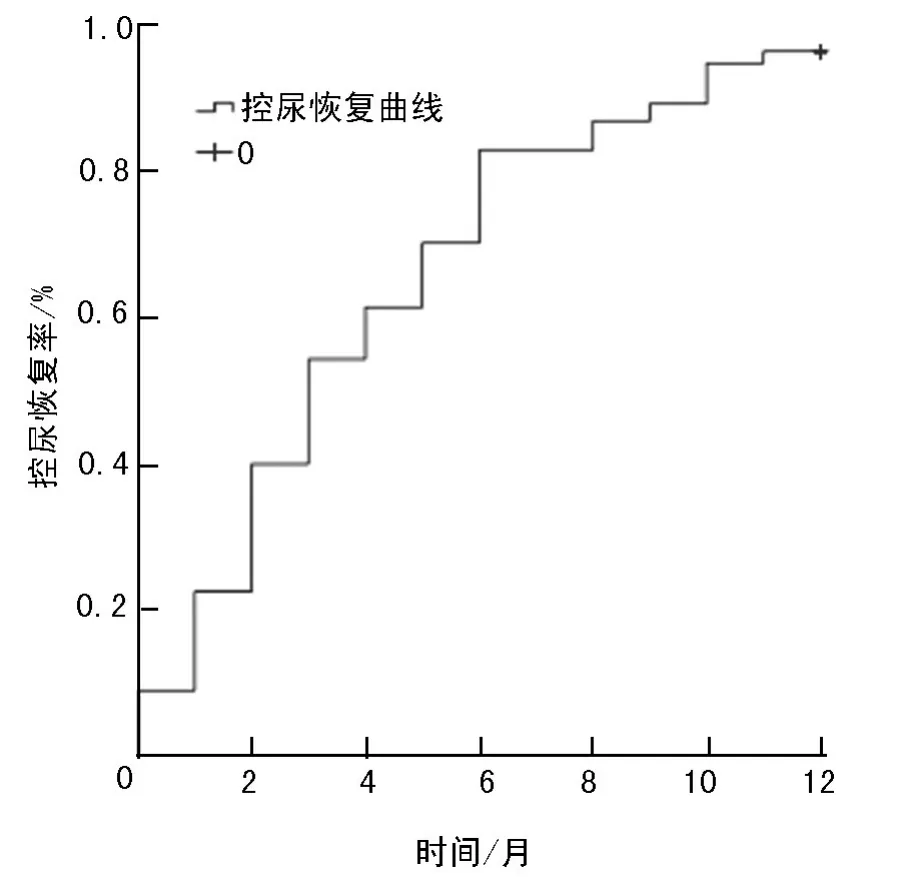
图1 前列腺癌患者术后控尿恢复曲线
2.4 Logistic多因素分析
多因素分析显示,年龄、术前IPSS评分、保留前列腺部尿道、保留膀胱颈、保留血管神经是影响前列腺癌患者术后各阶段控尿状况的重要因素(P<0.05);前列腺体积与移除尿管后患者控尿状况有关(P<0.05);与术后3个月和6个月时患者控尿状况无显著相关(P>0.05),详见表4。
3 讨论
目前,前列腺癌手术逐渐由传统开放性手术转变为微创腹腔镜手术,极大降低了手术创伤性,提高手术效果,但术后尿失禁的发生率仍较高[10-11]。虽然大多数前列腺癌患者在行LRP术后1年内控尿功能会逐渐恢复,但术后中早期尿失禁依然会给患者生活质量带来严重不良影响[12]。造成LRP术后患者尿失禁的因素较多,包括客观临床特征、手术技巧以及术后康复锻炼等[13-15]。本研究统计移除尿管后和术后3个月、6个月时患者临床资料发现,患者年龄、术前IPSS评分是影响术后早中期控尿情况的重要危险因素,而前列腺体积与移除尿管后患者控尿状况有关。分析其原因在于以下几个方面:首先,不同年龄患者体质存在明显差异,极大影响了患者术后康复的快慢程度,而不同年龄患者组织弹性也存在差异,使得老年人LRP术后控尿较差;其次,术前IPSS评分较高者病情较重,可能并存前列腺周围组织炎症或粘连,导致LRP术后不能快速恢复;另外,在前列腺大小方面,前列腺体积巨大会增加LRP手术难度,导致前列腺及尿管不能精细分离,且容易造成血管神经束损伤,从而影响术后控尿功能恢复。
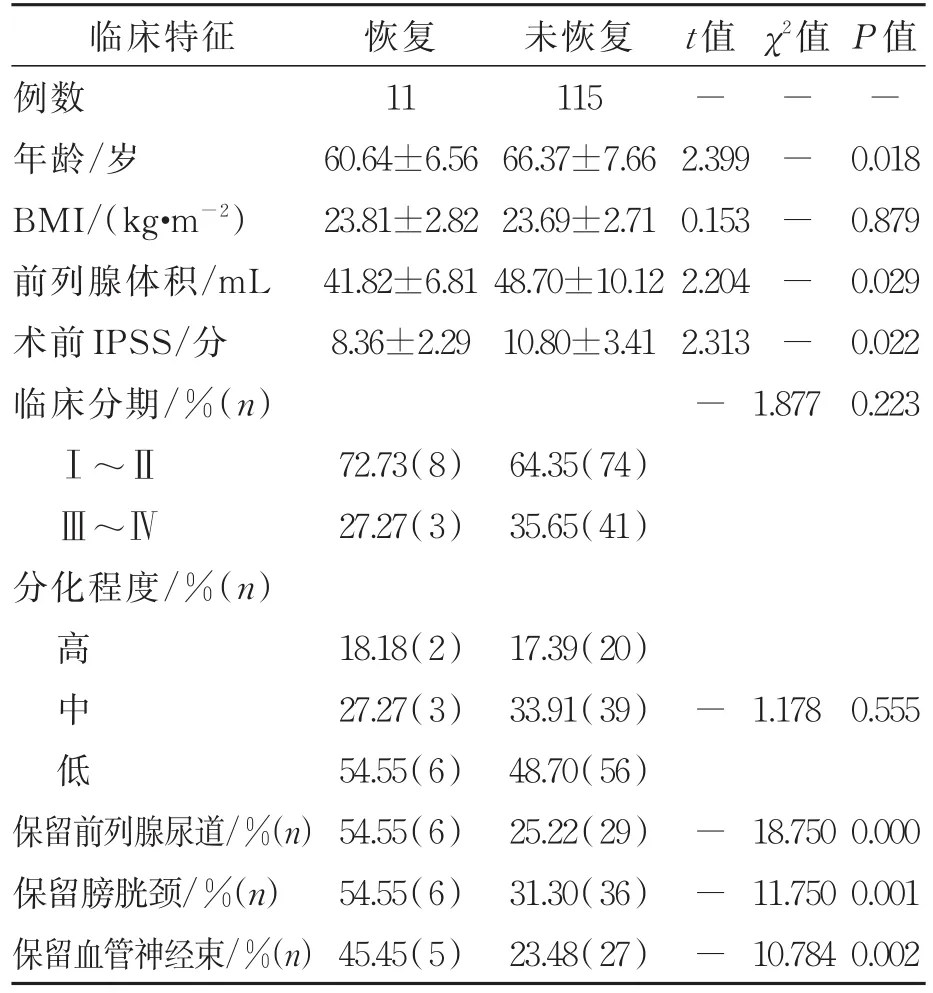
表1 移除尿管后不同控尿状况患者临床特征比较
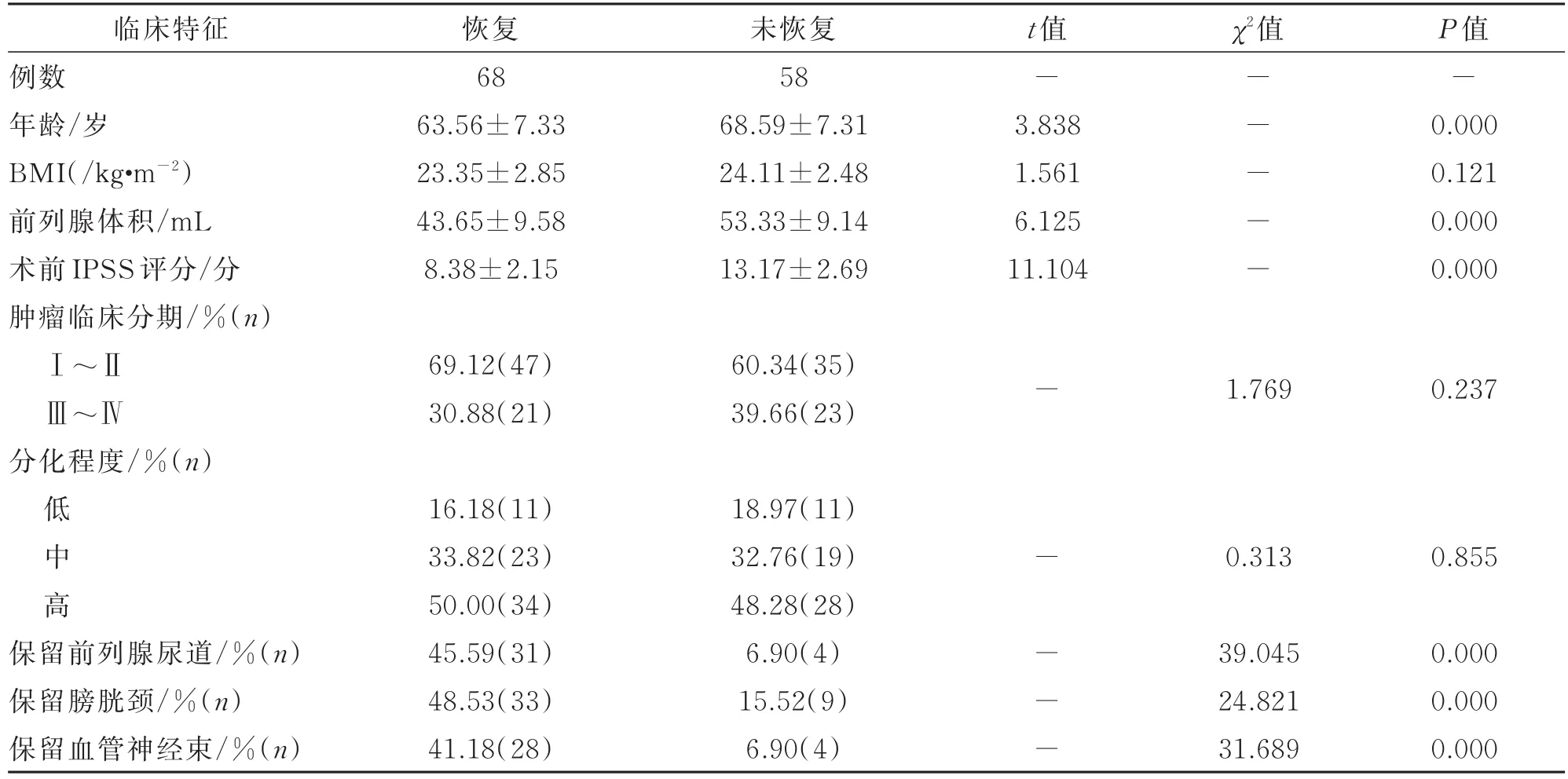
表2 术后3个月不同控尿状况患者临床特征比较
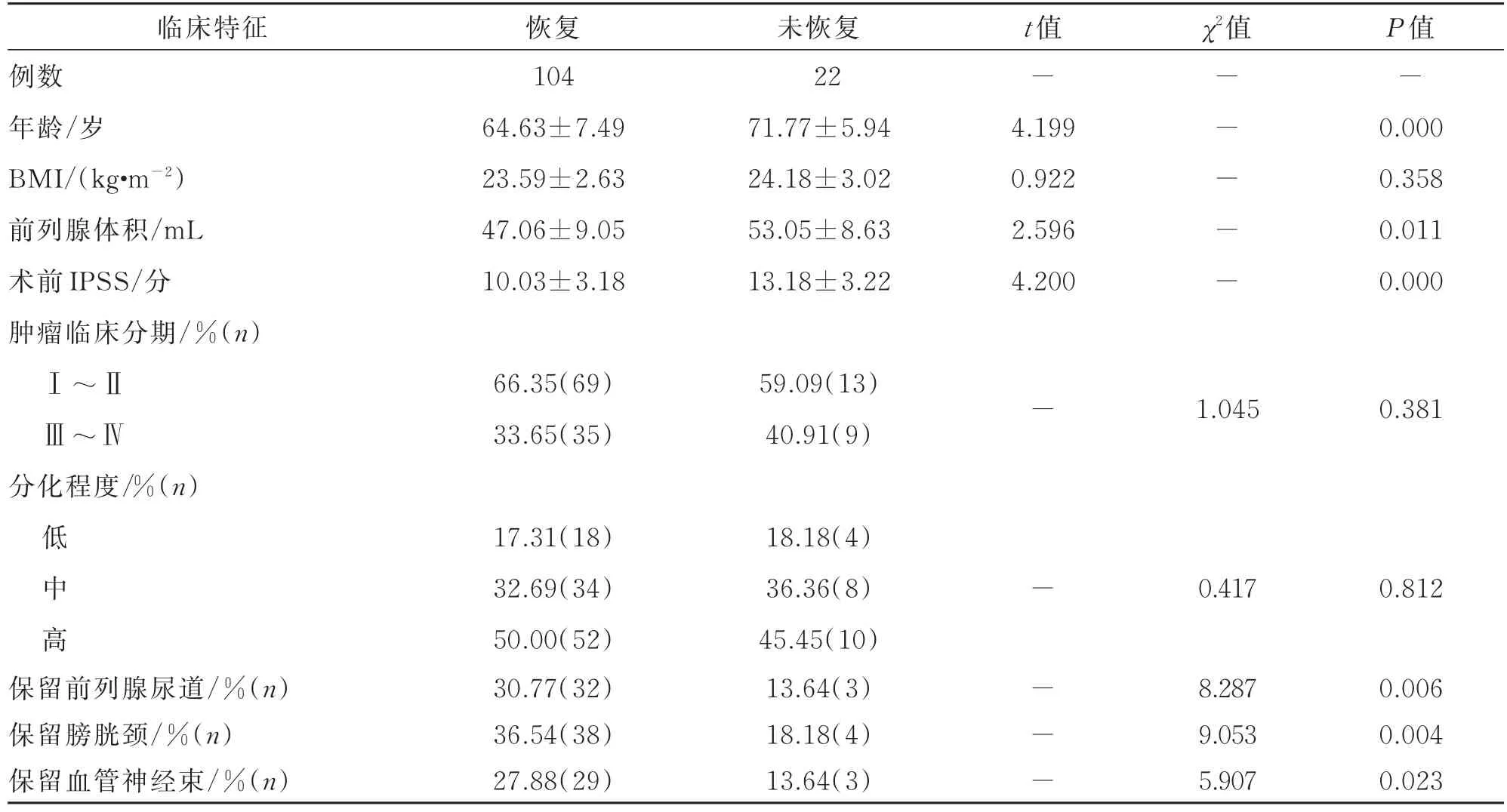
表3 术后6个月不同控尿状况患者临床特征比较
手术技巧对患者控尿功能的影响主要取决于是否保留患者膜部尿道、尿道括约肌、相关神经等解剖结构的完整性,另外术中一些重建措施也有助于提高控尿功能[16-18]。本研究统计LRP术患者手术操作技巧发现,术中前列腺部尿道、膀胱颈以及血管神经束的保留与否是影响LRP术患者早中期控尿功能的独立因素。因此,在LRP手术过程中应提高对以下操作的重视,①前列腺部尿道的保留:LRP术中保留前列腺部尿道能降低尿道吻合难度,减轻膀胱颈重建损伤,从而在术后控尿功能恢复中起到重要作用;另外,前列腺部尿道为后尿道的重要组成部分,保留该段尿道有助于增加尿道张力,是控尿的关键因素,因此LRP术中在保持前列腺尖完整性前提下,充分分离前列腺尖后纤维组织,最大限度保留前列腺部尿道。②膀胱颈的保留:LRP术后早期控尿主要依赖于膀胱颈出口压力,随着恢复期尿道括约肌收缩力增强,膀胱颈后外层纵向肌与深面三角肌作用下辅助膀胱颈的关闭,从而在控尿过程中发挥作用,故膀胱颈的保留对术后控尿功能恢复具有重要意义。③血管神经束的保留:控尿神经包括阴茎背神经盆内支及血管神经束,主要支配尿道横纹肌、平滑肌和尿道黏膜,从而起到控尿作用;LRP术中需要保留的神经血管主要位于前列腺后部,可在前列腺包膜与筋膜间进行切除操作,从而充分保留前列腺筋膜组织,并减少对筋膜部位血管神经的损伤。

表4 影响患者术后各阶段控尿情况的Logistic回归分析
综上所述,年龄、前列腺体积以及术前IPSS评分是影响前列腺癌患者术后早中期控尿状况的客观临床因素,而前列腺部尿道、膀胱颈以及血管神经束的保留是LRP术后控尿功能的重要手术操作步骤,临床上应密切注意。本研究为回顾性研究且病例数较少,可能导致数据存在偏差;另外研究中手术操作由同一术者完成,研究结果可能受手术操作技巧方面影响,需要后续多中心大样本量研究,以获取更为准确的研究结果,指导前列腺癌的临床治疗。
