小儿枫糖尿病颅内MRI表现2例
2019-02-21张炜韩蓓张维高修成
张炜, 韩蓓, 张维, 高修成
病例资料 病例1,患儿,女,12天,早产儿,产后反应差,突发性、四肢划船样抽搐伴面色青紫。母性首胎为宫内发育迟缓行流产;二胎系早产,生后亦出现抽搐,纳奶欠佳,治疗无好转,夭折。该患儿查体示四肢肌张力减低,原始反射减弱。血常规各项指标正常,血氨及乳酸异常增高。MRI检查示:颅内中线结构居中,脑室系统未见明显扩张,两侧大脑半球白质含水量较多(图1a);DWI示双侧尾状核、内囊后肢、丘脑、大脑脚、中脑、延髓及小脑白质信号明显增高(图1b~1d),ADC值减低。血滤纸片串联质谱提示:亮氨酸(Leu)1354.582 μmol/L,缬氨酸(Val)508.999 μmol/L,Val/苯丙氨酸(Phe)9.101,Leu/Phe 24.22。尿液气相色谱质谱提示:2-羟基异戊酸、2-酮异戊酸、2-酮-3-甲基戊酸、2-酮异己酸显著增高,提示枫糖尿病。透析治疗后患儿生理状态有所好转,血氨及乳酸值降低。后期临床主要给予维生素B1肌注补充,左卡尼汀、配方奶粉营养支持等相关治疗。76天后复诊,患儿智能及运动临床评估均较同龄儿落后,神志清,反应尚可,营养良好,病理反射显示巴氏征阳性。MRI复查:双侧额顶颞叶颅板下间隙增宽,局部脑沟、池影增宽,部分脑回纤细,双侧侧脑室形态饱满(图1e),中线结构居中无偏斜,原脑实质内多发对称性DWI异常高信号明显改善(图1f)。
病例2,患儿,男,8岁,三天前无明显诱因出现意识模糊、胡言乱语,持续约1小时,同时双下肢乏力,步态不稳,不能行走,病初有一过性低热37.7℃,其余主要体格检查无明显异常。血滤纸片串联质谱见Leu及Val轻度增高。脑电图异常,以θ波为背景。MRI检查示大脑灰白质分界欠清,脑室系统未见明显扩张,双侧脑室旁白质、丘脑、中脑、脑干背侧及小脑白质T2WI信号增高,T2-FLAIR序列信号亦轻度增高(图2a~2c);DWI示双侧侧脑室旁、丘脑信号略增高,大脑脚及脑干背侧见对称性斑片高信号(图2d)。BCKDHA基因检测提示:19号常染色体上,第5外显子632位碱基胞嘧啶突变为胸腺嘧啶,患儿之父母有相同突变类型,符合常染色体隐性遗传,初步诊断为枫糖尿病。予以甲钴胺营养神经,维生素B1肌注补充,左卡尼汀、磷酸肌酸钠营养支持、特殊饮食宣教等治疗。1年后复诊,患儿生命体征稳定,无明显智力障碍,偶发头晕及肌无力。MRI复查:双侧额顶叶白质多发斑点状长T1长T2信号,原双侧侧脑室旁及背侧丘脑T2WI、DWI高信号改善明显(图2e),大脑脚及脑干背侧仍见对称性斑片高信号,较前稍改善(图2f),脑室系统饱满。
讨论枫糖尿病(maplesyrup urine disease,MSUD)是一种常染色体隐性遗传代谢疾病,由于支链α-酮酸脱氢酶复合物(BCKDC)功能缺失,导致Leu、异亮氨酸(Ile)、Val及其下游代谢酮酸产物在体内大量堆积引起内环境紊乱及脏器毒性作用,大量代谢酸性产物从患儿尿液中排出,产生一种浓烈的枫糖浆气味而命名,该病发病率低。
MSUD以中枢神经系统功能受损及代谢性酸中毒为主要临床表现。依据BCKDC酶活性缺失程度将MSUD分为经典型、间歇型、中间型、硫胺素反应型和E3亚基缺乏型,其中经典型最常见(新生儿发病,死亡率高,预后差);而后三种(间歇型、中间型、硫胺素反应型)类型因BCKDC残留活性较高、发病年龄较晚(2~3岁以后),又称为迟发型MSUD。笔者收集的2例MSUD均有较明显的遗传代谢病依据,其中病例1为经典型,病例2符合间歇型分型标准[1]。
脑组织损伤是MSUD患儿存活及预后的重要影响因素之一,其主要机制及病理改变[2]:①脑部堆积酸代谢产物干扰线粒体ATP的生成;②ATP减少导致脑组织细胞内及髓鞘水肿(弥漫性脑肿胀、水肿及空泡变性),这也是构成MRI特征影像表现的基础;③潴留氨基酸及代谢产物竞争性抑制其他必需氨基酸的脑内转运,诱发脑组织蛋白质合成降低,限制脑组织的生长发育(皮髓质分界欠清、灰质异位、胼胝体纤细、脑实质减少等)及髓鞘化的过程(形成障碍及脱髓鞘)。
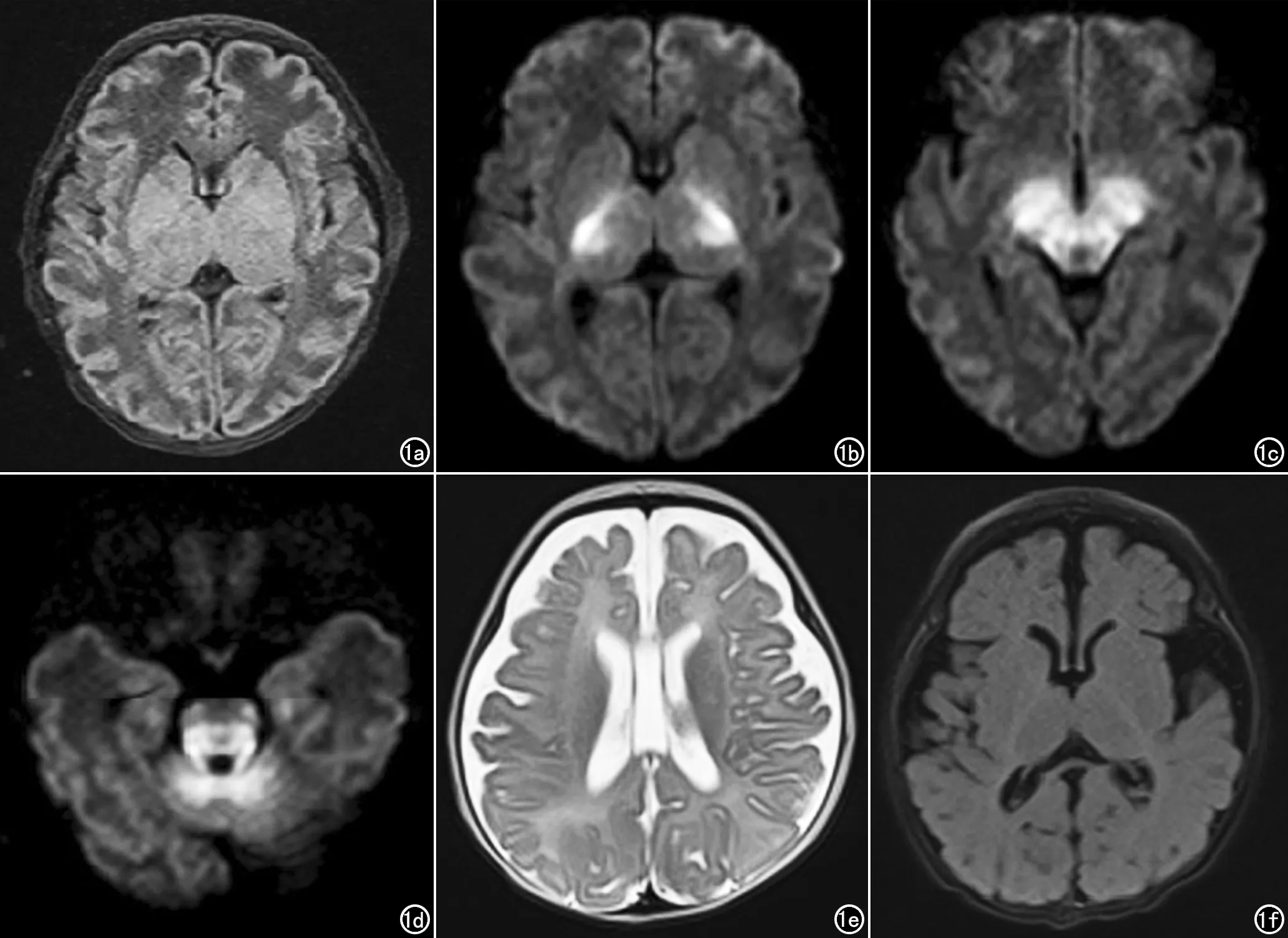
图1 患儿,女,12天。a) T1WI示双侧大脑半球白质信号减低; b) DWI示双侧内囊后肢及背侧丘脑对称高信号; c) DWI示中脑腹侧被盖区及大脑脚异常高信号; d) DWI示脑干背侧、小脑脚及小脑部异常高信号; e) 复查MR-T2WI示双侧额顶叶脑外间隙增宽,局部脑回纤细,脑沟加深,脑室饱满,可见透明隔腔间隙; f) 复查DWI示双侧内囊后肢及背侧丘脑异常弥散信号明显改善。
综合相关的临床报道[3,4]:经典型 MSUD新生儿的临床症状不显著时,脑部影像学(MRI、CT)改变并不明显;随着疾病的进展,主要表现为弥漫性的脑水肿、脑白质含水量增高、皮髓质分界欠清晰,双侧大脑半球中央前后回、放射冠、半卵圆中心、胼胝体、内囊后肢、丘脑腹外侧核、苍白球、大脑脚、脑干背侧、皮质脊髓束、脑桥、双侧小脑中脚以及小脑白质等已髓鞘化区出现水肿及髓鞘空泡变性,MRI上主要表现为对称性长T1、长T2异常信号,DWI上呈特征性对称高信号;及时干预治疗后,异常信号有所改善,后期脑组织发育较同龄儿滞后,呈萎缩样改变。本文的1例MSUD新生儿的脑部MRI表现、治疗变化较典型,与国内外报道基本一致。迟发型MSUD(中间型、间歇型及硫胺素反应型)患者主要表现为轻度脑萎缩、脱髓鞘改变及局灶性水肿,T2WI及T2-FLAIR上易观察脑叶、侧脑室周围白质、基底节区及背侧丘脑信号异常,相较于经典型MSUD的幕上表现,幕下大脑脚、脑干背侧及小脑区弥散异常信号更具特征性。本文的1例迟发型MSUD患儿的脑室周围、基底节、背侧丘脑、大脑脚及脑干背侧T2WI信号增高,以脑干背侧较明显;MRI复查提示幕上异常信号有所改善,幕下脑干背侧弥散异常信号虽有缩小,但仍可见。有报道指出部分MSUD患者治疗后,脑干背侧区域性MSUD水肿可长期存在。相关MRI研究显示扩散张量成像(DTI)、磁共振波谱成像(MRS)及扩散峰度成像对MSUD及部分小儿代谢脑病的诊断、鉴别及预后评估具有独特的应用价值[5-7]。
综上所述,脑组织病理改变是影响MSUD治疗及预后的重要因素之一,MRI检查对颅内脑组织的改变具有重要的诊断价值,认识并掌握MSUD脑组织MRI异常信号的变化,同时结合相关实验室检查对MSUD的早期发现、治疗及评估具有重要的指导价值。

图2 患儿,男,8岁。a) T2-FLAIR序列示双侧侧脑室周围白质斑片高信号; b) T2WI示双侧背侧丘脑及豆状核信号不均,并可见斑片高信号; c) T2WI示脑干背侧对称性异常高信号; d) DWI示脑干背侧T2WI异常信号区扩散受限; e) 复查MR-T2WI示双侧背侧丘脑及豆状核异常信号改善; f) 复查DWI示脑干背侧异常信号轻度减低。