超声辅助下甲状腺术前甲状旁腺正显影定位初步研究
2019-02-21黄璐李超卢漫杨薇贾世军蔡永聪孙荣昊王薇姜健周雨秋税春燕
黄璐 李超 卢漫 杨薇 贾世军 蔡永聪 孙荣昊 王薇 姜健 周雨秋 税春燕
美国甲状腺癌的发病率30年内增长近2倍,自2009年ATA指南更新后甲状腺癌发病率趋于稳定[1]。甲状腺癌目前是我国青年女性发病率最高的恶性肿瘤[2]。治疗方式以手术为主,而术中甲状旁腺的识别与保护仍是困扰外科医生的难题。有研究[3]表明甲状腺全切除术后发展为暂时性甲状旁腺功能减退症(hypopara⁃thyroidism,HPT)及永久性HPT的发病率分别为20%~30%和1%~7%。因此术前对甲状旁腺的评估尤为重要。彩超作为甲状腺手术前甲状腺结节的重要检查手段,检测效能已得到肯定,但对于拟行甲状腺手术患者正常甲状旁腺的检测效能目前国内研究报道结果参差不齐。正常甲状旁腺在彩超下的回声检测情况尚存在争议[4-5]。另外,在术中对于甲状旁腺的识别与保护技术上,目前国内主流技术以纳米碳的负显影为主[6],缺乏精准定位甲状旁腺的技术。因此,本研究在评估彩超对于甲状腺手术患者甲状旁腺检查效能的同时,对甲状旁腺正显影定位技术进行探索,寻找术中精准定位甲状旁腺的新方法。
1 材料与方法
1.1 对象
1.1.1 彩超的检测效能 选择四川省肿瘤医院拟行甲状腺手术的患者行彩超下甲状旁腺检查。入组条件:1)拟行甲状腺手术;2)无甲状旁腺疾病,甲状旁腺激素、血钙及血磷水平无明显异常,彩超未提示甲状旁腺异常,无甲状旁腺功能减退、亢进症状及体征。若患者术前评估拟行单侧甲状腺切除,检测单侧甲状旁腺(2个);拟行甲状腺全切,检测患者双侧甲状旁腺(4个)(排除变异情况)。本研究共纳入拟行甲状腺手术患者50例,其中拟行甲状腺左叶切除15例,右叶切除15例,拟行全切20例。甲状旁腺共140枚,其中左侧甲状旁腺70枚,右侧甲状旁腺70枚。
1.1.2 甲状旁腺定位 在彩超可识别甲状旁腺的基础上,选择部分患者术前行彩超下甲状旁腺染色定位。纳入标准:1)超声下可初步确定甲状旁腺;2)术前检查血常规、凝血功能、肝肾功能、甲状旁腺功能及各项感染指标均无穿刺禁忌证;3)无药物过敏史。
本研究通过四川省肿瘤医院伦理委员会批准,并获得入组患者的书面知情同意。
1.2 方法
1.2.1 彩超检测效能 由1位副高级及以上职称彩超科医生对拟行甲状腺手术的患者术前进行彩超检查,观察拟行手术侧的正常甲状旁腺。选用设备:Philips iU 22超声仪器,线阵探头的频率10 MHz。主要过程:患者取仰卧位,头部后仰,充分暴露颈前部。以甲状腺为透声窗,重点扫查甲状腺的后方、气管旁及颈总动脉内侧之间,记录所见甲状旁腺的数目、大体位置、形态、大小、回声强度,观察甲状旁腺与周围组织的关系。
1.2.2 甲状旁腺定位 在彩超引导下染色定位拟行手术侧的甲状旁腺。定位染色步骤:1)患者取平卧位,头偏向一侧,常规予碘伏消毒穿刺部位后铺巾,2%利多卡因对穿刺部位行局部浸润性麻醉;2)抽取亚甲蓝0.5 mL[7],同时针尖蘸取少量超声造影剂帮助在穿刺中明确针尖位置;3)麻醉显效后,使用吸引活检针(型号:22G CL型)在超声引导下经皮进行穿刺,确定针尖进入甲状旁腺后推注0.1~0.5 mL亚甲蓝,推注完毕后稍回抽后出针,避免亚甲蓝外漏;4)术中记录染色的组织是否为甲状旁腺,必要时术中送冰冻病理检查(由2位副高级及以上职称病理科医生进行病理检查)或术中运用新型甲状旁腺激素检测试剂[8](parathyroid hormone test,PTH Test)明确是否为甲状旁腺(PTH Test主要为一种定量测定人血清和血浆中甲状旁腺素的检测试纸,需配套使用胶体金免疫层析分析仪,可对极少量甲状旁腺组织进行定量分析;取材方式主要为组织匀浆法或针吸法,经分析仪分析后得到浓度数值,其测得值若大于63.99 pg/mL则可定性甲状旁腺)。术后记录染色定位患者血钙及PTH情况,以及患者是否有面部、手足麻木等甲状旁腺功能减退症状。
1.3 统计学分析
采用SPSS 25.0软件进行统计学分析。
2 结果
2.1 彩超检测效能
彩超下甲状旁腺定位见图1。共检测出甲状旁腺76枚,包括左上甲状旁腺18枚,左下旁腺23枚,右上旁腺10枚,右下旁腺25枚。总甲状旁腺检出率为54.29%(76/140),上甲状旁腺的检出率为40.00%(28/70),其中左上旁腺的检出率为51.43%(18/35),右上甲状旁腺为28.57%(10/35)。下甲状旁腺的检出率为68.57%(48/70),其中左下甲状旁腺为65.71%(23/35),右下甲状旁腺为71.43%(25/35)。见表1。
2.2 正常甲状旁腺超声图像
检测出的76枚甲状旁腺在彩超上均表现为中等增强回声结节(图2),回声强度高于邻近甲状腺,边界清楚,回声均匀,形态多为椭圆形、类圆形等;所检测出的上甲状旁腺多位于甲状腺中份或中上份,下甲状旁腺多数位于甲状腺下极旁,检出的下甲状旁腺中有2枚位于胸腺内,所有检出甲状旁腺均为包膜外型。
2.3 甲状旁腺定位结果
本研究行术前甲状旁腺染色定位病例共33 例,术前共染色患侧甲状旁腺50 枚,包括上甲状旁腺12枚(左上旁腺7 枚,右上旁腺旁腺5 枚),下甲状旁腺38枚(左下甲状旁腺17枚,右下甲状旁腺21枚)。术中共37 枚明显显色,总显色率为74.00%(37/50);上甲状旁腺显色率为58.33%(7/12),下甲状旁腺显色率为78.95%(30/38)。显色的37枚甲状旁腺中有7枚甲状旁腺经术中冰冻证实,3枚旁腺经PTH Test检测证实,测得值分别为434.10、472.00、659.30 pg/mL。所有染色甲状旁腺均由手术主刀医生(副高级及以上职称医生)辨别为甲状旁腺(表2,图3)。

图1 彩超下甲状旁腺定位

表1 彩超下甲状旁腺检出情况 枚
2.4 术后并发症及安全性
33例患者中,甲状腺侧叶切除15例,甲状腺全切18例。其中未行淋巴结清扫4例,单侧中央区淋巴结清扫16例,双侧中央区淋巴结清扫11例,中央区淋巴结清扫联合侧颈清2例。33例患者术前血PTH 均值为51.68 pg/mL(本院正常值范围为14.50~87.10 pg/mL),血钙均值为2.25 mmol/L(本院正常值范围为2.10~2.80 mmol/L),24 例患者术后予以预防性补钙,术后11例患者PTH小于正常值下限,其中定位1枚旁腺4例,定位2枚旁腺6例,定位3枚旁腺1例。共9例患者术后出现暂时性甲状旁腺功能减退症,其中定位1枚旁腺3例,定位2枚旁腺5例,定位3枚旁腺1例(表3)。
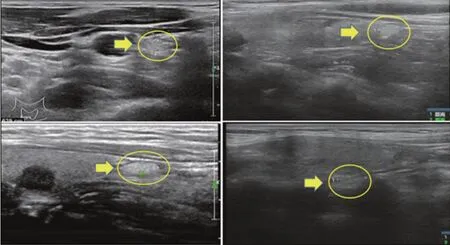
图2 彩超下甲状旁腺影像:较甲状腺组织回声较高,边界清楚,大体呈椭圆形或扁椭圆形
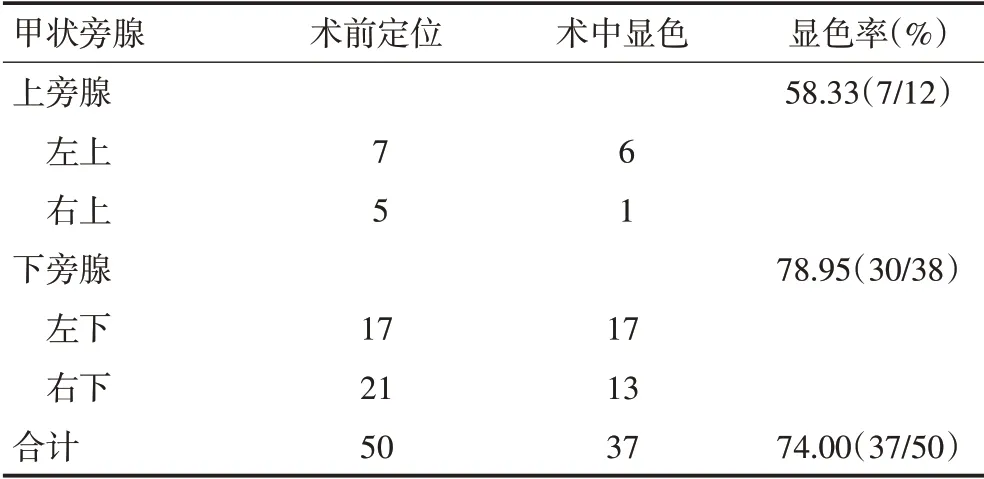
表2 彩超下甲状旁腺定位病例染色情况 枚

图3 术中染色的甲状旁腺:黄色箭头所指均为术中亚甲兰染色的甲状旁腺
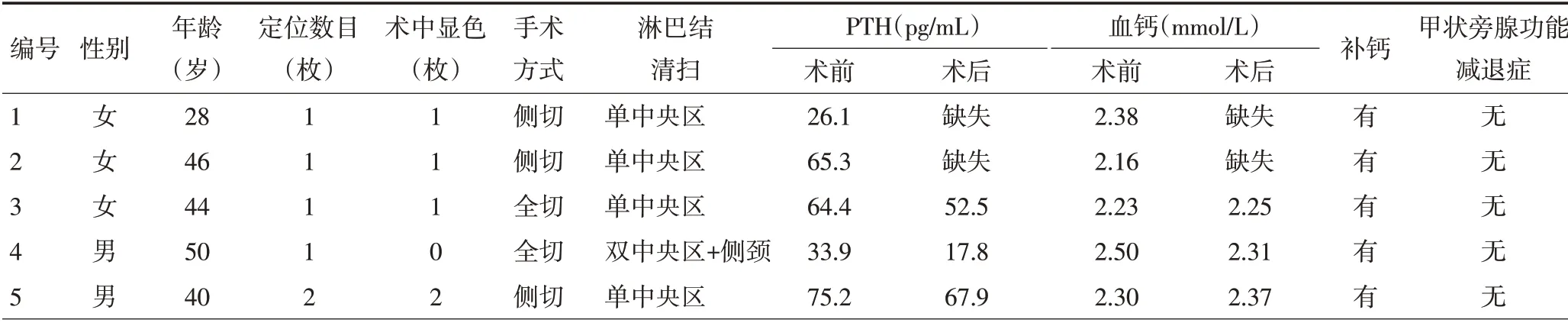
表3 彩超下甲状旁腺定位患者的基本情况

表3 彩超下甲状旁腺定位患者基本情况 (续表3)
3 讨论
彩超诊断甲状腺结节及甲状旁腺病变的准确性已获得认可,但对于正常甲状旁腺超声影像的回声检测情况仍存在争议。Ha等[4]对拟行甲状腺手术的患者行正常甲状旁腺的彩超评估,其报道的检出率仅8.3%(3/36),但在该项研究中仅依据彩超科医生与手术医生对于甲状旁腺的客观描述(大小、位置等)而得出符合率,主观因素较大,并且该项研究认为彩超下的甲状旁腺多数呈低回声,与本研究中的高回声结论相反。有研究[5]提示甲状旁腺呈稍高回声,同样有持两种观点的报道[9]。最近一项术前及术中正常甲状旁腺彩超成像的研究[10]表明正常甲状旁腺在术中和经皮超声成像中均具有高回声。本研究高频彩超下甲状旁腺较甲状腺回声高,与报道的术中彩超影像一致。
而彩超对于正常甲状旁腺的检出效能必须基于彩超影像的正确判断。如前文所述,Ha等[4]研究中甲状旁腺的彩超影像可信度有待商榷,因此本研究基于正常甲状旁腺在彩超影像下呈高回声的前提下,检索文献发现国外鲜见对于正常人或甲状腺手术患者彩超检出效能报道。而国内目前对于正常人或拟行甲状腺手术患者甲状旁腺的彩超评估报道结果参差不齐。梁星新等[5]研究显示200例受检者中甲状旁腺显示120例,常规超声显示率60.00%(120/200),共显示233枚甲状旁腺,其中下甲状旁腺176枚(75.54%),上甲状旁腺57枚(24.46%),但此研究显示率仅为例数的阳性率,未准确报道其上下旁腺的检出率。目前国内对于拟行甲状腺手术患者正常甲状旁腺评估的报道较少,并且与梁星新等[5]研究相似,仅报道有显示率。本研究的主要研究对象为拟行甲状腺手术患者,其总甲状旁腺检出率为54.297%(76/140),并且下甲状旁腺的检出率明显高于上甲状旁腺(68.57%vs.40.00%),分析原因可能与以下因素相关:1)上甲状旁腺主要位于甲状腺上份或中上份的背侧,位置较深,易受甲状腺挤压,而下甲状旁腺虽然解剖变异大,但在彩超上多位于甲状腺下极旁的区域,受甲状腺挤压小;2)本研究纳入的患者为拟行甲状腺手术患者,且观察侧均存在甲状腺结节,因此若结节过大或其上甲状旁腺为包膜内型均可能影响上甲状旁腺的观察;3)本研究样本量较少,研究结果可能存在偏倚。另外,彩超科医生的技术水平也是影响检出率高低的客观因素。但本研究的结果显示,彩超对于甲状腺结节患者正常甲状旁腺有较高的检出率,可以为术前甲状旁腺的定位提供新的研究思路。
在彩超定位描述方面,本研究中未详细描述甲状旁腺的彩超解剖定位以及与甲状腺的关系,由于彩超检查过程中体位变动大,且彩超对于解剖定位优势不显著,因此此次仅粗略定位,后期研究中可以进一步研究实践,以细化彩超定位。
目前国内外对于术中甲状旁腺保护的主要研究热点为纳米碳[6]及新型近红外荧光技术[11],其中国内主流技术为运用纳米碳负显影技术以识别甲状旁腺,但仍需手术医生肉眼与脂肪组织及未染色的淋巴结区别。而新型近红外荧光技术作为目前国外近期研究的热点技术,主要通过Fluobeam 800®系统在术中检测甲状旁腺的近红外自体荧光从而识别甲状旁腺,其设备要求高,价格昂贵,普及较为困难。本研究系甲状腺术前精准定位甲状旁腺,目前国内外鲜见此研究方式的报道。就本研究结果而言,术中甲状旁腺的染色率达74.00%,并且对于下甲状旁腺染色定位优势更大。原因可能与前文所述彩超对于下甲状旁腺检出率高相关。如就定位技术而言,下甲状旁腺解剖定位在彩超影像中位置较上甲状旁腺更加表浅,因此定位时,穿刺针更易到达,故更易染色。但如何提高上甲状旁腺的定位技术将会是后期研究的一个探索方向。
在目前定位病例中,27.27%(9/33)出现暂时性甲状旁腺功能减退症。由于初治甲状腺癌不同的手术方式可能会增加术后甲状旁腺功能减退症的风险[12],因此考虑原因主要与此9 例患者的手术方式(甲状腺全切及中央区淋巴结清扫)相关。由于本研究未设对照组,且并未统一手术方式,因此无法判断染色定位是否为危险因素。但就目前本研究结果而言,彩超引导下染色定位技术的优点在于能帮助甲状腺术中快速、精准识别甲状旁腺,从而有效保护甲状旁腺。因本研究为新技术的前期探索,目前仍存在以下问题待解决:1)样本量较少;2)研究成功率与彩超的检出率相关,定位技术对于彩超医生技术水平要求较高。因此在后期研究中,仍需进一步扩大样本量,设置对照组,甚至进一步简化研究过程。
综上所述,彩超可有效识别甲状腺癌患者的甲状旁腺,并且彩超引导下甲状旁腺染色定位技术可在术前精准定位甲状旁腺,实现术中精准、快速识别,从而帮助外科医生手术中保护甲状旁腺。
