孕产妇死亡相关因素变化及干预措施
2019-02-20李黎
李黎
【摘要】目的:探讨孕产妇死亡的相关因素,以及通过相关措施进行有效干预。达到降低孕产妇死亡概率,提高母婴安全系数。方法:运用回顾分析法,对楚雄州在2012-2018年6月孕产妇死亡资料进行分析。结果:本州2012-2018年6月孕产妇死亡数为31人,2012-2018年6月分别为9人,4人,5人,4人,4人,3人和2人,孕产妇死亡率分别为34.66/10万,16.57/10万,20.82/10万,18.55/10万,17.23/10万,17.04/10万,11.84/10万。死亡成因主要集中在产科出血、妊娠高血压、内科合并症、羊水栓塞等,其中部分地区仍有因营养不良引起的并发症而导致死亡的需重点注意。结论:需加强政府相关部门的扶持和监督作用,强化妇幼管理措施,提高薄弱地区的孕产妇的身体健康指数,降低孕产妇死亡率,保障母婴的安全。
【关键词】孕产妇;死亡;因素变化;干预措施
【中图分类号】R181.3+2【文献标识码】B【文章编号】2095-6851(2019)01-165-01
孕产妇死亡率是衡量一个国家和地区社会经济、文化发展的重要指标,也是反映母婴安全的重要指标。在各相关国家和地区有关妇女发展纲要中,均将降低孕产妇死亡率列为重要目标。孕产妇死亡率的高低反映妇女的社会地位,以及妇女的生存质量。了解孕产妇死亡率和死因的分布特点、动态变化规律,根据不同地区的孕产妇死因分布情况,进一步提出降低孕产妇死亡率的干预策略,为各级卫生行政部门制定改善孕产妇保健服务的方针政策提供科学依据[1]。基于此,本文研究并分析了当地孕产妇死亡率和死因变化规律,提出有针对性的干预措施,有效地降低孕产妇死亡率,是当前妇幼保健的重要任务。
1 资料与方法
1.1 一般资料
2012-2018年6月年全州范围内的孕产妇从妊娠开始至妊娠终止后42天内死亡者,不论妊娠时间和部位,不论由于任何与妊娠或妊娠处理有关的或因妊娠而病情加重及治疗原因造成的死亡均报告孕产妇死亡,但妊娠期间的意外原因导致的死亡不包括在内,例如:药物过敏、麻醉、抑郁症自杀、癫痫跌落等。
1.2 方法
根据国家三网监测的方法,通过本州的三级网络所收集妇幼卫生监测县市基本情况调查表、孕产妇死亡报告卡及孕产妇死亡报告调查附卷、监测点活产数和孕产妇死亡年季年报表、孕产妇死亡监测质量调查表、孕龄妇女死亡登记表,统计孕妇活产数以及孕产妇的死亡数据,通过相关妇幼保健机构的专业人员深入各市区、各县级、各乡镇通过相关有效调查深入了解导致孕产妇在怀孕期、生产期、产后恢复期发生死亡的具体情况,充分了解和分析相关事例的发病导致死亡的成因和经过。由相关妇幼保健机构的专家进行相关死亡评审,确定各事例的死亡原因和划分类别,应用SPSS21.0统计系统针对孕产妇的死亡率及变化趋势,死因构成和影响因素进行科学性的数据分析。
1.3 观察指标
观察并计算相关死亡率数据,孕产妇死亡率指一年内每10万例活产儿中孕产妇的死亡数,用十万分率计算。孕产妇死亡率=当年孕产妇死亡人数/当年活产数×100000/10万
1.4 判定标准[2]
通过划分为孕产妇死亡可避免、不可避免进行评审,可避免死亡:指根据本地区医疗保健设施条件和技术水平以及孕产妇个人身心状况,死亡是可以避免的,但因某一环节处理不当或失误造成的死亡。不可避免死亡:指由于本地区特别是省级医疗保健技术水平所限,尚无法避免的死亡。
1.5 统计学处理
统计学方法应用SPSS 21.0统计软件针对死亡率、死亡成因以及相关影响因素进行分析。
2 结果
2.1 孕产妇死亡率分析
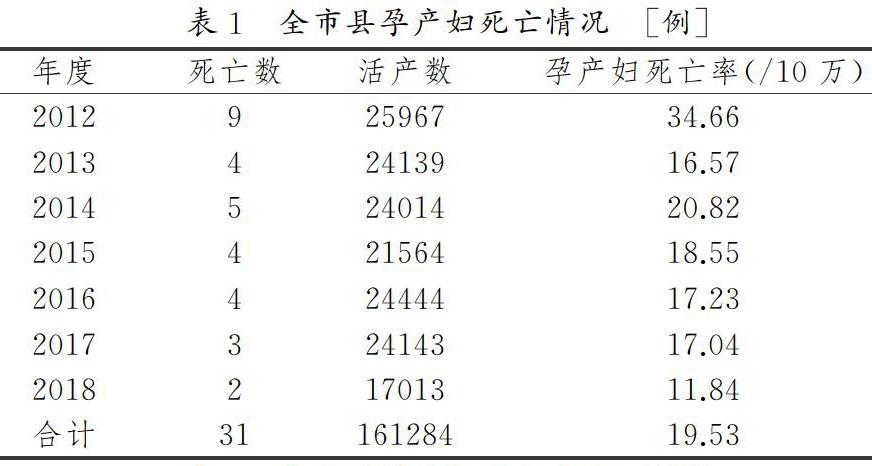
本州2012-2018年6月孕妇:数为:2012年25862人,2013年23995人,2014年23872人,2015年21436人,2016年24675人,2017年22979人,2018年1-6月16892人;孕产妇死亡数为31人,2012-2018年6月分别为9人,4人,5人,4人,4人,3人和2人,孕产妇死亡率分别为34.66/10万,16.57/10万,20.82/10万,18.55/10万,17.23/10万,17.04/10万,11.84/10万。具体数据见表1
2.2 导致孕产妇死亡的原因及相关比例
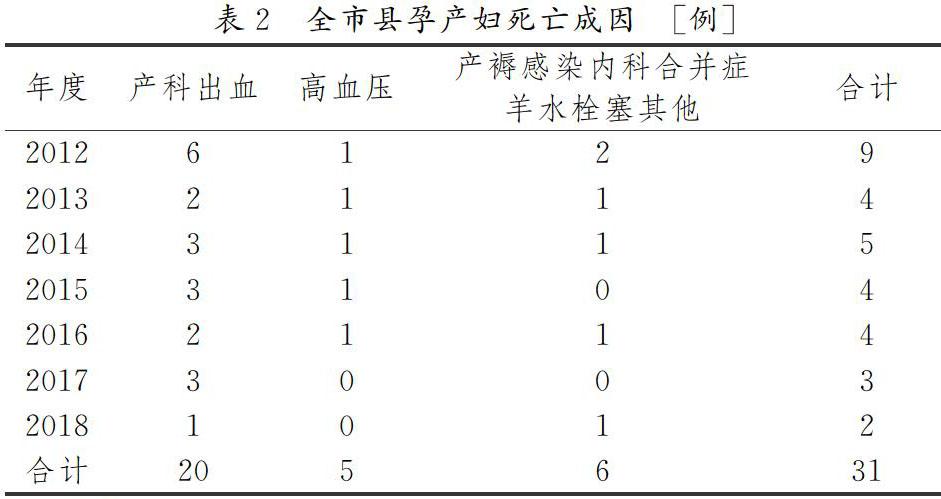
孕产妇死亡分两类,直接产科死亡和间接产科死亡。直接产科死亡指孕期、分娩期和产褥期由于干预、疏忽、治疗不当或这几种原因引起的一系列事件所造成的产科并发症引起的死亡。例如:流产、异位妊娠、妊娠剧吐、死胎、妊娠期高血压疾病、前置胎盘、胎盘早剥、产后宫缩乏力、胎盘滞留、软产道损伤、子宫破裂、滞产、羊水栓塞、產褥感染、产褥中暑晚期产后出血等。间接产科死亡指由于原有的疾病或妊娠期间发生的疾病所引起的死亡。这种疾病不是直接由产科原因造成的,但可因妊娠期间的生理变化而使病情加重并导致死亡。例如:心血管疾病、呼吸系统疾病、消化系统疾病、神经系统疾病、血液系统疾病、妊娠合并糖尿病、妊娠期内分泌系统疾病、妊娠合并肾盂肾炎或肾小球肾炎、妊娠合并恶性肿瘤、其他疾病等,具体详情见表2。
3 讨论
通过上述调研数据可知,本州的孕产妇死亡概率较高,孕产妇死亡率为19.53/10万,总体上有下降的趋势,其中2012至2013年有明显下降,2014年略有增加,2015年到2018年6月下降的比例不大。产科出血是我国孕产妇死亡最主要的原因,本次调研中因产科出血而死亡的孕产妇数据也是比比皆是,产科出血多见于异位妊娠破裂、前置胎盘、胎盘早剥、子宫破裂、产后出血等,致使产妇出现严重低血容量而死亡。羊水栓塞是在分娩过程中,羊水内容物如胎脂、角化上皮细胞、胎粪等进入母血循环,形成栓子堵塞肺血管。一般孕产妇猝死原因依次为产科出血、羊水栓塞、妊娠合并心脏病、妊娠期高血压疾病,但是在我市县的相关调研中,针对一些县镇,孕产妇多有营养不良、保健服务不足或缺乏的现象,在2003年联合国人口基金及合作伙伴有倡导增强妇女能力,保障孕产妇的营养健康[3]。
此次核查中161284例孕产妇中,其中可避免死亡率占多数,死亡比例为19.53/10万,因乡镇地区的孕产妇的健康营养普及面不优化,导致普遍呈现主要影响因素为个人家庭知识技能、态度以及医疗保健系统的知识技能三个方面,资源问题已不是最主要的影响因素。另外居首位的仍然是产科出血,而且以胎盘滞留引起的死亡为最多,其次,宫缩乏力引起的死亡也占有部分比例。这两种并发症是完全可以避免引起死亡的,每一位接产人员都应该掌握该疾病的识别与处理。只有控制了这两种疾病的发生才能真正有效地降低本州的孕产妇死亡率。医疗部门的知识技能亟待提高,孕产妇死亡比例较高多发生于乡卫生院或县区级医院住院分娩[4]。随着国家住院分娩补助政策的推进,住院分娩率提高,孕产妇死亡地点也随之发生转移,而农村孕产妇首选乡镇卫生院住院分娩,因此,提高医疗部门的知识技能,尤其是提高县、乡两级产科质量,加强产科从业人员基本技能培训,增强医务人员的服务意识是降低孕产妇死亡率的基本措施。
在乡镇一些地区,家庭及社会资源利用程度欠佳,孕产妇及家人对分娩危险认识不足,营养保健意识较差,就诊态度淡薄也是严重影响孕产妇死亡的重要因素,因家庭经济困难或对分娩存在的危险认识不足而在家中分娩,由无基本医学常识的家人或他人节省,病情危重未得到重视,家庭成员拒绝继续治疗或抢救。因此需切实做好孕产妇系统性管理,提高乡镇地区的产前检查质量,各级妇幼保健部门要切实将孕产妇系统管理落到实处,产前保健质量急待提高,对高危妊娠的筛查、识别以及積极治疗妊娠期合并症,正确处理病理产科,尽早消除高危因素,确保孕妇安全妊娠和分娩是减少孕产妇死亡的有效措施之一。
参考文献:
[1] 黄金美.孕产妇死亡原因与干预措施研究[J].中国保健营养, 2016, 26(25):57.
[2] 李云霞.洛阳市农村孕产妇卫生保健现状的调查与分析[J].河南科技大学学报(医学版), 2016, 34(2):137-138.
[3] 赵悦淑, 张龙梅, 王蕊,等.2005-2014年河南省孕产妇产科出血死亡原因及相关因素分析[J].中国妇幼保健, 2017, 32(7):1357-1360.
[4] 吴晓雪, 叶傲霜, 陈婕,等.2011-2015年浙江省温州市孕产妇死亡分析[J].疾病监测, 2017, 32(1):77-81.
