经会阴三维断层超声成像评估不同分娩方式对肛提肌的影响▲
2019-02-20姚寒敏刘雪玲毛维丹
姚寒敏 刘雪玲 罗 琼 毛维丹
(广西中医药大学第一附属医院超声科,南宁市 530023,电子邮箱:825126296@qq.com)
肛提肌是盆底主要的支持结构,是起自骨盆侧壁的肛提肌腱弓,肌纤维斜向后下,止于阴道、直肠壁下部和尾骨的一组盆底肌肉群,包括耻骨直肠肌、耻骨尾骨肌和髂骨尾骨肌,其中耻骨直肠肌和耻骨尾骨肌又统称为耻骨内脏肌[1]。肛提肌沿两侧盆壁延伸到耻骨联合后方形成盆膈,里有尿道、阴道和直肠穿过,称为盆膈裂孔。肛提肌支持膀胱、阴道上2/3和直肠,所以一旦肛提肌发生损伤,则前盆腔、中盆腔、后盆腔内的脏器都有可能发生位置甚至功能的改变,即发生盆底功能障碍性疾病[2]。本研究应用经会阴三维超声断层成像(tomographic ultrasonography imaging,TUI)技术观察初产妇产后6~8周盆底盆膈裂孔的形态及肛提肌完整性。
1 资料与方法
1.1 临床资料 选取2018年5月至2019年2月于广西中医药大学第一附属医院分娩的60例处于产后6~8周的产妇作为研究对象,均为初产妇,单胎足月妊娠,宫高、腹围在正常范围。排除各种急、慢性妇科疾病及盆腔手术史、胎盘前置、羊水增多等患者。根据分娩方式分为剖宫产组和顺产组,各30例。顺产组产妇年龄(24.85±0.61)岁,身高(155.03±3.20)cm,体质指数(21.29±1.34)kg/m2,胎儿体重(3.75±0.79)kg;剖宫产组产妇年龄(25.56±3.29)岁,身高(156.03±3.20)cm,体质指数(21.26±1.32)kg/m2,胎儿体重(2.97±0.38)kg。同时选择同期在该院体检的 30 例未生育妇女作为对照组,要求近3个月内未使用激素类药物且无生育及流产史,排除患有各种妇科炎性疾病、盆底器官损伤及脱垂史、各种慢性疾病史的妇女。对照组妇女年龄(25.20±3.16)岁,身高(155.16±3.49)cm,体质指数(21.15±1.16)kg/m2。3组研究对象的年龄、身高、体质指数比较,差异均无统计学意义(均P>0.05)。本研究经医院伦理委员会批准通过。
1.2 方法 检查仪器为美国GE Voluson E8型彩色多普勒超声诊断仪,频率为4~8 MHz,探头为RAB4-8-D型的3D/4D凸阵容积探头,为了取得满意的盆底超声图像,检查前将超声仪器条件设置为二维状态下扫查角度最大(可达90°),采取两个超声聚焦点,扫查深度设置为7~9 cm,启用斑点噪声抑制技术,容积扫查角度为85°。
受试者检查前尽量排空大小便,取截石位,双膝弯曲,脚跟尽量靠近臀部,探头表面涂一层耦合剂之后包裹一次性探头套,避免探头和探头套之间存留气泡,最后在探头套表面涂消毒耦合剂。将探头放置在阴道口,在会阴中线上保持垂直放置,静息状态下取得标准二维切面,要求同时显示耻骨联合、尿道、肛直肠角,然后启用分屏模式显示三维渲染成像,将取样框厚度调节至0.5~2 cm之间,绿线在屏幕上方,调节Z轴,使耻骨联合和肛直角连线在同一水平线上,要求取样框包括最小盆膈裂孔平面(见图1),取得理想图像后,冻结存图、测量相关数据,包括盆膈裂孔的前后径、左右径、面积。存3次3D图像,数据取其平均值。
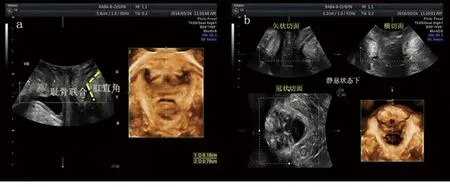
图1 盆膈裂孔标准测量平面
注:a为二维矢状切面,耻骨联合下缘与肛直肠角连线水平对应的盆膈裂孔为最小横断切面;b为静息状态下采集的盆膈裂孔三维图像。
在取得静息状态下盆膈裂孔的三维图像后,保持探头的位置不变,嘱患者做缩肛动作3~5 s,冻结存图,注意检查过程中要确保肛提肌在视野范围内可见,必要时对会阴部施加压力。存图后选择多平面成像模式,点击矢状切面图,旋转Z轴将矢状切面图中盆膈裂孔最小平面(即耻骨联合到肛直角的最短距离)放置在取样框中间,然后点击冠状切面图,旋转Z轴将冠状切面图图像调至竖直状态,最后启动TUI模式,层间距采用2.5 mm,TUI层数为9层。调整图像c~e,使这3幅图像的耻骨联合表现为开放(c)、闭合中(d)、闭合(e)状态(见图2),观察3幅图肛提肌的完整性。
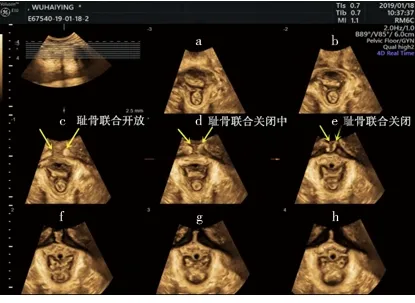
图2 收缩状态下肛提肌TUI成像
注:c、d、e分别为耻骨联合表现为开放、闭合中、闭合状态。
1.3 测量指标及数据分析 (1)静息状态下于三维图像上分别测量盆膈裂孔前后径、左右径、面积。(2)在TUI模式图像上测量耻骨联合表现为开放、闭合中、闭合状态时尿道至双侧耻骨直肠肌附着点的距离,即肛提肌尿道间隙,以2.34 cm为截断点,>2.34 cm为肛提肌损伤[3]。
1.4 统计学分析 应用SPSS 21.0软件进行统计分析,计量资料以(x±s)表示,多组间比较采用方差分析,组间比较采用SNK检验。计数资料以例数和百分比表示,比较采用χ2检验。以P<0.05为差异具有统计学意义。
2 结 果
2.1 三组静息状态下盆膈裂孔大小比较 剖宫产组及对照组各有1例不能配合完成检查而未取得数据。3组盆膈裂孔的前后径、左右径、面积比较,差异均有统计学意义(均P<0.05);其中顺产组、剖宫产组盆膈裂孔的左右径、面积径大于对照组,且顺产组大于剖宫产组(P<0.05);顺产组盆膈裂孔的前后径分别大于剖宫产组和对照组(P<0.05)。见表1。
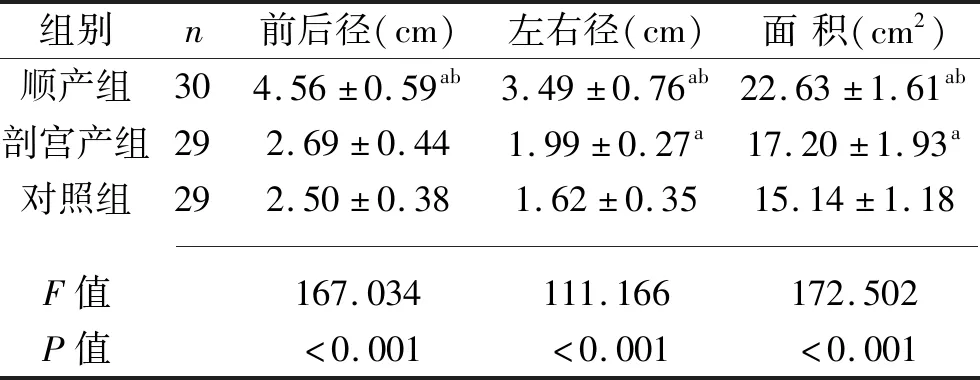
表1 三组静息状态下盆膈裂孔大小比较(x±s)
注:与对照组比较,aP<0.05;与剖宫产组比较,bP<0.05。
2.2 两组产妇肛提肌损伤率比较 顺产组肛提肌损伤9例,肛提肌损伤率为30.00%(9/30),剖宫产组肛提肌损伤2例,肛提肌损伤率为6.67%(2/30);顺产组肛提肌损伤率高于剖宫产组(χ2=5.455,P=0.020)。
3 讨 论
肛提肌为多个肌肉组成的复杂肌肉群,它能与盆底的筋膜组织共同形成“吊床”样的结构,使盆底脏器保持正常的位置和功能,一旦腹压增加,肛提肌即收缩,直肠、尿道关闭,可有效地阻止尿液、粪便排出,因此,肛提肌的完整性及其收缩力对于维持正常盆底结构和功能起到非常重要的作用。
妊娠中晚期,孕妇和胎儿的体重逐渐增加,使盆腔、腹腔的重心由骶骨逐渐移向盆底,其中盆底的肛提肌担负了大部分盆腔、腹腔的重心,使肛提肌不断被撕扯、牵拉而逐渐变薄,最终导致肛提肌的弹性及收缩力下降,使盆底结构变松弛、盆膈裂孔发生扩张。本研究结果显示,顺产组、剖宫产组盆膈裂孔的左右径、面积均大于对照组;顺产组盆膈裂孔的前后径分别大于剖宫产组和对照组(P<0.05),说明妊娠对肛提肌造成了不可忽视的影响。随着妊娠的发展,增大的子宫压迫髂静脉引起血液回流障碍,肛提肌缺血、缺氧、肌细胞代谢紊乱,导致肛提肌纤维化、变性,进而使肛提肌收缩力下降;子宫增大时肛提肌过度伸展,导致神经纤维超极限扩张,无法支配肛提肌,出现“去神经”改变;此外,妊娠期激素(孕激素、雌激素、松弛素等)使肛提肌弹力纤维表达下降,导致肛提肌的弹力及支持力发生改变[4]。
有研究发现,Valsalva(憋气以增加腹压)状态时,初产妇肛提肌的面积可从6 cm2增加到36 cm2,而正常胎儿头部最小径平面的面积大约为70~100 cm2,顺产时,为了能顺利娩出胎儿,肛提肌需要极度地伸展、变形,故肛提肌的完整性及功能将发生改变[5]。本研究结果显示,顺产组盆膈裂孔的左右径、面积及肛提肌损伤率均大于剖宫产组(均P<0.05) ,说明阴道分娩对肛提肌的损伤程度大于剖宫产。另有研究发现[6],阴道分娩还会影响肛提肌的神经支配和血供,如若再进行会阴侧切,将进一步导致肛提肌神经的机械性损伤,这些因素都会损伤肛提肌,减弱其收缩功能[7-9],进而导致盆底功能障碍性疾病。因此,剖宫产对肛提肌可能具有一定的保护作用[10-12]。
核磁共振和超声是目前肛提肌检查常用的影像学方法。 核磁共振因能很好地辨别软组织结构(特别是人体深部的细微结构)而成为盆底肌肉损伤的重要影像学检查方法[13]。严雨霖等[14]发现,核磁共振三维重建和TUI都可以多空间、多角度观察肛提肌的形态及其组成部分。但核磁共振成本高、价格昂贵,此外,由于核磁共振检查禁忌证多,而且检查肛提肌时要求患者保持缩肛状态,扫描时间较长(薄层扫描需要大约6 min),因此很多患者无法耐受,导致核磁共振检查在临床上难以推广。采用三维超声成像及TUI观察产后女性肛提肌的损伤情况,具有价格低廉、可多次重复检查的优点[13]。经会阴TUI可以很好地显示盆膈裂孔的大小、形态,其还可以重建出盆膈裂孔的多层面横断面图像,与核磁共振的显示效果相似,可用于诊断肛提肌损伤。而且TUI检查方便、快捷、实时,无禁忌证,三维成像可在10 s左右完成,易被大多数患者接受。
综上所述,相对于剖宫产,阴道分娩对肛提肌的完整性及功能改变更大,可加重肛提肌损伤。经会阴TUI可以显示盆膈裂孔的大小、形态重建盆膈裂孔的多层面横断面图像,因而可用于评估产后妇女肛提肌损伤,值得临床推广。
