乳腺癌术后行调强放疗与三维适形放疗的效果观察
2019-02-20邢爱民张念波刘英杰
邢爱民,张念波,刘英杰
乳腺癌是女性常见恶性肿瘤之一,随着我国女 性健康意识的增强、 定期筛查以及诊疗技术的进步, 多数乳腺癌患者可于早期诊断发现并行手术治疗,且多数患者均愿意行保乳术治疗以保持形体美 。 放射治疗是乳腺癌术后用以提高肿瘤控制率、改善远期生存率的重要治疗手段之一,但由于乳房形状不规则, 常规放疗照射的剂量分布不均匀,使心肺等脏器也受较高剂量的照射,因而目前临床多行较为精准的3D-CRT 与IMRT 以减轻对心肺等脏器的损伤, 提高乳腺靶区剂量的均匀性[3,4]。该研究对收治的92 例乳腺癌保乳术后患者分别实施3D-CRT、IMRT, 旨在对比两种放疗方式的应用效果。 现报告如下。
1 资料与方法
1.1 病例资料 选择2015 年1 月—2017 年12 月期间92 例于笔者所在医院行保乳术治疗的乳腺癌患者为研究对象,该研究获得医院医学伦理委员会批准。 纳入标准:(1)预计生存期≥6 个月;(2)KPS评分≥70 分;(3)无放疗禁忌证;(4)临床资料完整。排除标准:(1)既往行放射治疗;(2)合并严重内外科疾病;(3)远处转移及其他恶性肿瘤者。 采用随机数字表法分为对照组、观察组,每组46 例。 对照组年龄27~62 岁,平均(43.72±6.85)岁;病灶位置:左侧26 例,右侧20 例;TMT 分期:Ⅰ期22 例,Ⅱ期24 例;病理分型:髓样癌6 例,导管内癌10 例,浸润性导管癌19 例, 浸润性小叶癌7 例, 乳头状癌4例。 观察组年龄25~66 岁,平均(44.10±7.03)岁;病灶位置:左侧28 例,右侧18 例;TMT 分期:Ⅰ期19例,Ⅱ期27 例;病理分型:髓样癌4 例,导管内癌12例,浸润性导管癌17 例,浸润性小叶癌10 例,乳头状癌3 例。 两组年龄、病灶位置等基本资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 治疗方法 两组均行乳腺癌保乳术及化疗,化疗方案:静脉注射多西他赛(广东星昊药业有限公司,国药准字H20178011)75 mg/m2、表柔比星(浙江海正药业股份有限公司, 国药准字H20041211)75 mg/m2,1 次/d,连续治疗3 周为一疗程,每两疗程间隔1 个月。 化疗2~3 个疗程后行放疗:取患者平卧位,将患侧上肢举过头顶,CT 扫描、三维重建勾画靶区(CTV),以皮下约4 mm 处为前界,后界紧贴胸壁,腋中线为外界,体中线为内界,并进行适当修正;CTV 外放获得计划靶区(PTV),肺、腋窝、胸骨外放5~7 mm,头脚外放8~12 mm,皮肤方向不外放。对照组行3D-CRT, 即采用常规切线野+楔形板照射,使用6MV-X 四野照射,95%剂量线包纳患侧乳腺。 观察组行IMRT,射野中心选定于PTV 几何中心, 剂量限定为左侧病灶者心脏<30 Gy, 对侧乳腺<5 Gy,PTV<处方剂量×105%,患侧肺<处方剂量。两组患者总处方剂量均为50 Gy/25 次,5 次/W,分5 W 进行。
1.3 观察指标 (1)正常组织照射剂量[5]:计算左侧病灶者心脏的V30、V40 及患侧肺脏的V5、V10、V30、V40、V50。 PTV 剂量: 统计PTV 接受95%、105%、110%、115%处方剂量所包纳的体积分数V95%、V105%、V110%、V115%及适形指数 (CI)和均匀性指数 (HI)。 (2) 取患者空腹静脉血, 采用ELISA 法测定两组放疗前后MMP-9、TIMP-1 水平;(3)观察两组皮肤反应、骨髓抑制、放射性肺损伤及胸骨后疼痛等不良反应情况。
1.4 统计学分析 使用SPSS 20.0 统计学软件进行数据分析,采用表示计量资料,组间比较行t 检验;采用“n(%)”表示计数资料,组间比较行χ2检验;以P<0.05 为差异有统计学意义。
2 结 果
2.1 正常组织及PTV 照射剂量 该研究92 例患者均完成放疗,观察组左侧病灶及患侧肺脏照射剂量低于对照组,差异有统计学意义(P<0.05);观察组PTV 的V105%、V110%及V115%均低于对照组,差异有统计学意义(P<0.05);观察组CI 高于对照组,HI 低于对照组,差异有统计学意义(P<0.05)。 见表1。
表1 两组正常组织及PTV 照射剂量对比

表1 两组正常组织及PTV 照射剂量对比
照射部位 对照组(n=46)观察组(n=46) t 值 P 值左侧病灶者心脏V30 7.24±2.75 3.60±0.53 8.815 0.000 V40 4.98±1.29 0.52±0.28 22.915 0.000患侧肺脏V5 67.59±6.60 59.98±7.25 5.264 0.000 V10 49.62±4.15 42.83±5.80 6.457 0.000 V30 12.24±1.46 10.52±1.20 6.173 0.000 V40 6.36±1.27 3.29±0.56 15.001 0.000 V50 2.96±0.80 1.06±0.44 14.114 0.000 PTV V95% 98.75±5.24 99.50±7.25 0.569 0.571 V105% 11.30±4.45 4.14±1.59 10.276 0.000 V110% 3.19±1.57 0.05±0.03 13.562 0.000 V115% 0.11±0.09 0 8.290 0.000 CI 0.70±0.14 0.84±0.23 3.527 0.001 HI 1.48±0.46 1.12±0.27 4.578 0.000
2.2 MMP-9 及TIMP-1 水平 两组放疗前MMP-9 及TIMP-1 水平对比差异无统计学意义(P>0.05);两组放疗后MMP-9 水平均较该组放疗前降低, 差异有统计学意义 (P<0.05)。 放疗前后两组TIMP-1 水平对比,差异无统计学意义(P>0.05)。 见表2。
2.3 不良反应 观察组皮肤反应、骨髓抑制、放射性肺损伤、胸骨后疼痛及消化障碍等不良反应发生率均明显低于对照组,差异有统计学意义(P<0.05)。见表3。
表2 两组放疗前后MMP-9 及TIMP-1 水平对比(ng/ml
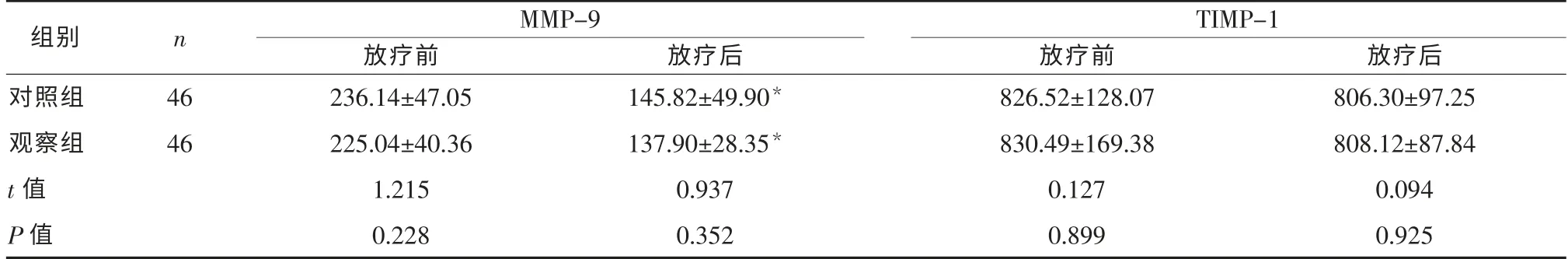
表2 两组放疗前后MMP-9 及TIMP-1 水平对比(ng/ml
注:与本组放疗前对比,*P<0.05。
组别 n MMP-9 TIMP-1放疗前 放疗前 放疗后对照组 46 236.14±47.05 826.52±128.07 806.30±97.25观察组 46 225.04±40.36 830.49±169.38 808.12±87.84 t 值 1.215 0.127 0.094 P 值 0.228 0.899 0.925放疗后145.82±49.90*137.90±28.35*0.937 0.352
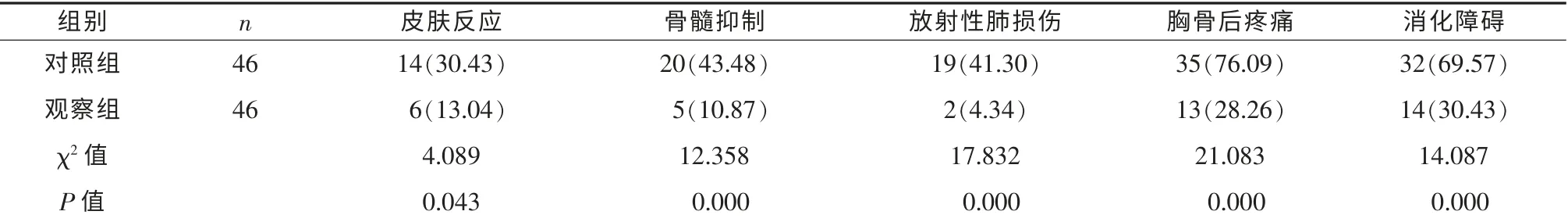
表3 两组不良发应发生情况对比[例(%)]
3 讨 论
放疗是利用放射线破坏肿瘤细胞的生长、繁殖,从而控制和消灭癌细胞,其治疗作用在于:(1)Ⅰ、Ⅱ期患者乳房切除术后对胸壁、区域淋巴结进行放疗,可显著降低局部复发率,延长患者生存周期;(2)保乳术后行根治性放疗,是乳房保留治疗中至关重要的一环;(3)局部晚期综合治疗的有效方法之一。 由于乳腺具有独特的生理组织学特征,常规乳腺癌放疗技术具有一定局限性,难以取得均匀的剂量分布,同时标准常规照射会使得左侧乳腺癌患者心脏及部分肺受到全量照射,不良反应发生率高,因而对乳腺癌根治术后的放射治疗技术进行优化已成为目前临床研究的热点话题。
3D-CRT 与IMRT 均采用三维系统精确定位病灶,从而提高局部照射剂量,且后者的剂量分布更为均匀,能够在一定程度上降低对周围正常组织器官的损伤。 该研究结果显示,两组PVT 的V95%并无显著差异, 证实两者均能够较好地覆盖PTV,而观察组的V105%、V110%及V115%均显著低于对照组靶区剂量分布均匀, 心脏及肺脏照射剂量低,适形性更佳, 提示IMRT 更利于保护正常器官及组织。 观察组皮肤反应、骨髓抑制、放射性肺损伤、胸骨后疼痛及消化障碍等不良反应发生率均显著低于对 照组,与 已有 相 关报 道 一致[6,7]。 研究 表明[8],MMP-9 能够降解细胞外基质和基底膜的功能,其高表达将使肿瘤细胞更易浸润基底膜从而显著增加肿瘤的侵袭以及转移风险;TIMP-1 则是MMP-9内源性的抑制因子,乳腺癌患者的乳腺及癌旁组织中的MMP-9 及TIMP-1 表达可见显著增加, 且与淋巴结转移及肿瘤分期等密切相关。 本研究结果显示两组MMP-9 水平均显著低于本组治疗前,而TIMP-1 并无显著变化, 表明两种放疗技术对MMP-9 及TIMP-1 水平的影响并不明显,均具有较高的安全性。
综上所述,IMRT 的PTV 剂量均匀性及适形性均优于3D-CRT, 乳腺癌术后患者行IMRT 利于降低危急器官的受照射剂量,不良反应发生率低。
