血管穿刺点的选择对早产儿PICC置管并发症影响的临床分析
2019-02-08邓云珍林惠香许清华
邓云珍 林惠香 许清华
经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)是指采用引导针经外周静脉穿刺,将一根由砖胶材料制成、标有刻度能以放射显影的中心静脉导管插入并使其顶端位于上腔静脉内的深静脉导管置入技术。20世纪90年代PICC引入我国,1996年首次报告PICC应用于早产儿[1]。其具有操作简单、置管成功率高、合并症少、相对安全、易于固定等优点,主要用于为极低出生体重儿(very low birth weight infant,VLBW)和危重新生儿输注静脉营养和刺激性药物[2]。在临床上早产儿救治过程中,经外周静脉行PICC置管已经越来越广泛,由于早产儿的血管细而短,在临床置管中较成人置管更困难,为了保证一次置管的成功率,在置管过程中操作者往往会在血管最明显处作为首选穿刺点,由于早产儿皮下脂肪薄,导管在皮下直接与血管相接触,使置管后的早产儿较易发生穿刺点渗血、导管移行等并发症。在临床置管操作中,根据血管与皮下组织的解剖位置及特点,笔者所在医院NICU于2016年1月-2018年12月对128例早产儿通过选择不同的穿刺点进行PICC置管并进行对比观察。现将结果介绍如下。
1 资料与方法
1.1 一般资料
选择2016年1月-2018年12月入住某三级甲等医院新生儿重症监护室(neonatal intensive care unit,NICU),需通过置入中心静脉导管进行静脉营养的早产儿为研究对象,经与患儿家属签署知情同意书,此研究经医院伦理委员会批准。纳入标准:需置入中心静脉导管;医生开具中心静脉导管穿刺术医嘱。排除标准:凝血功能异常;穿刺点皮肤异常及破损、感染。共纳入128例,按入院顺序随机分成两组。观察组64例,男42例,女22例,出生胎龄(28.37±0.97)周,体重(1.30±0.20)kg;疾病类型:早产低出生体重儿21例,早产极低出生体重儿42例,早产超低出生体重儿1例;凝血功能指标:活化部分凝血酶原时间(APPT)(30.70±3.45)s,凝血酶原时间(PT)(11.64±0.98)s,纤维蛋白原(FIB)(2.94±0.59)g/L,纤维蛋白降解产物(FDP)(3.12±1.03) μg/ml,D-二聚体(0.36±0.09)mg/L。对照组64例,男38例,女26例,出生胎龄(28.61±1.17)周,体重(1.31±0.22)kg;疾病类型:早产低出生体重儿18例,早产极低出生体重儿44例,早产超低出生体重儿2例;凝血功能指标:活化部分凝血酶原时间(APPT)(30.71±3.66)s,凝血酶原时间(PT)(11.62±0.94)s,纤维蛋白原(FIB)(2.87±0.53)g/L, 纤维蛋白降解产物(FDP)(3.05±1.12) μg/ml,D-二聚体(0.38±0.09)g/L。两组患儿的性别、出生胎龄、体重、疾病种类、凝血功能比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 材料
准备免洗手消毒液、无菌换药包(75%酒精棉球、0.5%碘伏棉球、无菌镊子2把)、0.9%氯化钠(250 ml)1袋、尺子、纸、笔、10 ml注射器1支、无菌手套4副、无菌手术衣2件、6 cm×7 cm无菌透明敷贴1片、无菌棉签1包、0.9%氯化钠注射液(500 ml)1瓶、PICC穿刺敷料包、1.9Fr PICC一次性导管包1包、PICC导管套装1套、PICC维护记录单。
1.3 方法
对照组:PICC置管时将早产儿平卧位置于辐射台上或暖箱内,穿刺一侧手臂外展与躯干呈90°角,床头抬高30°。测量长度为从预穿刺点至右胸锁关节再加0.5~1 cm[3],并记录,测量臂围,操作者洗手、戴口罩、穿无菌手术衣,戴无粉无菌手套,按规范消毒铺巾,操作者再次以穿刺点为中心进行消毒,消毒范围上至腋下和穿刺侧锁骨中线以内,下至整臂(包括手掌、手背、手指)待干,准备导管,扎无菌止血带,操作者右手持导入鞘,绷紧皮肤,以15°~30°角在血管最显露处进针,见回血后降低角度沿着血管再进0.5 cm,将导入鞘送入血管内,松止血带,将导管送入预定的长度后,抽回血,脉冲式冲封管,撤导入鞘,助手轻按压穿刺点止血,固定导管,行胸部正位X线片确定PICC导管头端位置。
观察组:材料准备与操作方法与对照相同,不同之处是血管的穿刺位置不同,操作者右手持导入鞘,绷紧皮肤,以15°~30°角在血管最显露处外0.5 cm处进针,导入鞘在皮下潜行0.5 cm后从血管上方进针,见回血后降低角度沿着血管再进0.5 cm,将导入鞘送入血管内,松止血带,将导管送入预定的长度后,抽回血,脉冲式冲封管,撤导入鞘,助手轻按压穿刺点止血,固定导管,行胸部正位X线片确定PICC导管头端位置。
1.4 观察指标及评价标准
观察两组新生儿置管后24 h及置管后48 h的渗血的例数、导管移行的距离、穿刺点愈合的时间。
穿刺点渗血标准:先将止血棉进行模拟渗血试验,止血棉2个象限内可见血迹渗血量为0.15 ml,止血棉四个象限均可见血迹渗血量为0.3 ml,统一将止血棉渗血在2个象限内即<0.15 ml设为少量渗血,止血棉渗血超过2个象限设为明显渗血。置管成功后统一在穿刺点上方采用一次性止血棉压迫止血5 min后再用无菌透明敷贴覆盖穿刺点及周围皮肤,24 h内穿刺点处一次性止血棉超过2个象限可见血迹即为明显渗血(渗血量≥0.15 ml);24 h内穿刺点处一次性止血棉2个象限内可见血迹即为少量渗血(渗血量<0.15 ml)。
导管移行的标准:置管成功后导管“0”点偏离穿刺点。
导管在皮下滑动标准:导管与皮下组织不粘连,导管在穿刺点处滑动。
1.5 统计学处理
所得资料采用CLIS医学统计软件ver 1.0版进行统计分析。计量资料以(x-±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组置管后穿刺点渗血例数比较
观察组置管后24 h明显渗血例数少于对照组,差异有统计学意义(P<0.05),见表1。
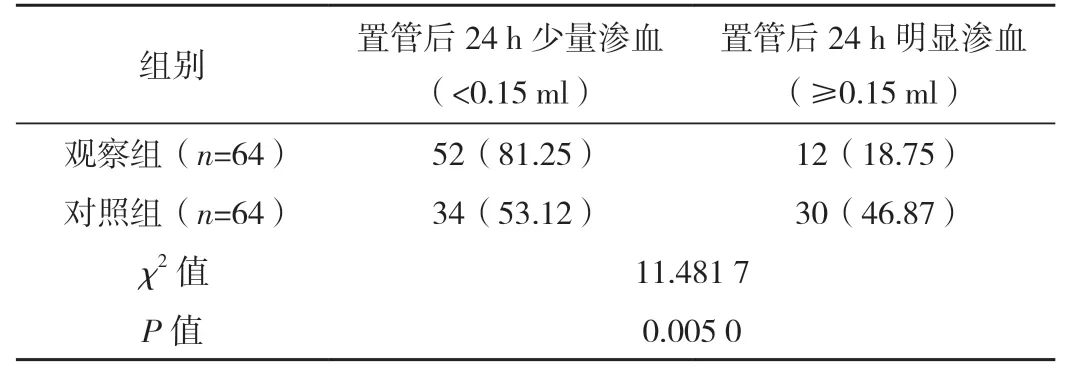
表1 两组穿刺点渗血情况比较 例(%)
2.2 两组置管后导管移行距离比较
观察组导管移行距离(1.196±0.460)mm,对照组导管移行距离(1.875±0.500)mm,观察组导管移行的距离明显小于对照组,差异有统计学意义(t=7.720 4,P<0.01)。
2.3 两组置管后24 h导管滑动例数比较
观察组置管后24 h导管滑动≥5 mm例数明显于少于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组置管后24 h导管滑动例数比较 例(%)
3 讨论
3.1 穿刺点渗血情况分析
目前,经外周静脉置入中心静脉导管(PICC)已广泛应用于临床,其安全、可靠、耐高渗的特点,保证了对危重新生儿静脉给药和静脉高营养[4]但是作为一项侵入性操作及导管在血管内的异物特性PICC置管24 h内有明显的局部渗血的发生和肢体血液回流受影响望起的肢体肿胀的发生[5]。在临床上由于早产儿的皮肤发育未成熟,置管穿刺而导致的皮肤创伤及不完整导致的问题包括体温调节、电解质平衡紊乱、组织的修复缓慢、潜在毒性物质的吸收,并增加感染的风险[6]。穿刺点渗血时间长则可使穿刺创口的组织修复变得缓慢,血液又是细菌最佳的培养基,从而增加导管血流相关性感染的风险。由于新生儿出生时真皮层只有2~4 mm厚[6-7],它包含神经、血管等。对照组采用在血管正上方作为进针点,则表皮层与血管的创口相接近,可造成穿刺点渗血时间更长。而观察组采用在离血管最明显处外5 mm作为进针点,进针后沿着皮下潜行5 mm后再进行血管的穿刺,由于血管的进针点与皮下进针点相距5 mm,局部穿刺点渗血则减少,渗血时间缩短。
3.2 置管后导管移行距离分析
PICC为患者提供了一条无痛性输液通道,临床上已得到广泛应用[8]。然而,PICC作为一种侵入性操作存在许多并发症,如穿刺点出血、静脉炎、导管堵塞、静脉血栓形成、导管相关感染、导管移位或脱出等,且导管维护时间较长,期间存在一定护理风险[9]。置管后导管移行在不同程度上会影响置管后发生相关并发症的发生率。新生儿PICC置管后发生相关并发症主要与患儿低体重、外部未加固、导管尖端未达到预期位置、连续输液有关[10]。从而使导管未达到预期位置而容易导致静脉血栓的发生;导管相关性血流感染的发生。从两组置管后导管移行距离进行观察,观察组发生导管移行的距离短,使导管能达到预期的位置从而发生不易引起静脉血栓的发生;导管相关性血流感染的发生;而对照组由于置管后导管移行距离较大,使导管未能达到预期的位置从而发生不易引起静脉血栓的发生;导管相关性血流感染的发生。
3.3 置管后导管滑动情况分析
新生儿表皮角化层很薄,易于脱皮,表皮与真皮之间基底膜的结缔组织和弹力纤维发育不良,基底膜细嫩而疏松,皮肤屏障作用弱,当受外界不良刺激作用后易导致皮肤损害[11]。因此新生儿当皮肤受到穿刺后皮肤不易修复。足月新生儿出生时表皮呈碱性,平均pH值为6.34,出生后4 d降至4.95左右。早产儿出生时表皮pH值>6.0,出生后1周降至5.5。而皮肤的酸性环境亦是其更阻挡细胞和其他致病微生物的有效武器。当表皮pH值<5时可防止微生物的入侵[12]。因此,在进行PICC导管维护时,由于在清除敷贴以及在对穿刺点周围皮肤消毒的过程中,由于早产儿皮肤的解剖特点及pH值的不同,相对于足月儿来说,皮肤穿刺点的愈合相对较慢,因此,容易导致在维护中发生导管滑动。从两组置管后24 h发生导管滑动的例数分析,观察组在置管后24 h发生导管滑动的例数明显少于对照组。由于穿刺点局部渗血少,从而使穿刺创口的组织修复时间缩短,皮肤穿刺点能够快速愈合,从而使导管在穿刺点处更不易发生导管的滑动。
综上所述,早产儿PICC置管观察组较对照组能有效缩短穿刺点的渗血时间,有效地降低导管的移行的距离,减少了导管在穿刺点处的滑动,从而降低了早产儿PICC置管后并发症的发生。
