高频超声术前诊断甲状腺乳头状癌患者颈部转移性淋巴结
2019-01-21夏春娟马峻峰陆健斐易晓佳赵丽娜
卜 锐,杨 娜,夏春娟,马峻峰,陆健斐,丁 昱,易晓佳,赵丽娜
(1.昆明医科大学第二附属医院超声医学科,2.甲状腺与乳腺外科,3.病理科,云南 昆明 650101)
近年来,甲状腺乳头状癌的发病率在世界范围内明显增高[1-2],而颈部淋巴结转移是影响甲状腺乳头状癌患者预后的重要因素之一[3]。术前高频超声评估甲状腺乳头状癌患者颈部是否有淋巴结转移,对制定外科手术计划及患者管理策略具有指导作用。本研究探讨甲状腺乳头状癌患者颈部淋巴结转移的术前高频声像图特征。
1 资料与方法
1.1 一般资料 回顾性分析2015年5月—2017年6月于我院接受术前甲状腺超声检查并经术后病理诊断为甲状腺乳头状癌且资料完整的212例患者,其中男50例,女162例,年龄19~68岁,中位年龄42岁。患者接受外科手术前均无甲状腺结节及颈部淋巴结消融手术史。根据术后组织病理学结果,将患者分为无颈部淋巴结转移组(n=103)和颈部淋巴结转移组(n=109,其中1例术前已诊断肺转移)。根据美国国家综合癌症网指南所推荐的术式行外科手术治疗。
1.2 仪器与方法 采用Philips Epiq5、Siemens Helx S3000、Hitachi Vision Preirus彩色多普勒超声诊断仪,高频线阵探头,频率8~12 MHz。嘱患者仰卧,颈部垫薄枕,使其头部充分后仰。首先扫查并记录甲状腺结节的位置、大小、数目、内部回声、形态、边缘、有无局灶性强回声、血流分布及丰富程度,之后扫查颈部淋巴结并记录分布区域、大小、数目、形态、边界、内部结构、血流分布及丰富程度[4];根据美国癌症分类联合委员会[5]推荐的颈部淋巴结分区法,于颈部短轴切面实时扫查,对淋巴结分区进行定位。
1.3 统计学分析 采用SPSS 19.0统计分析软件。计数资料以百分数表示,2组间超声征象的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
颈部淋巴结转移组与无颈部淋巴结转移组各超声征象差异均有统计学意义(P均<0.001);见表1,图1、2。以手术所见分区为标准,颈部淋巴结转移组患者中,颈部淋巴结颈Ⅵ区占60.55%(66/109),颈Ⅴ区占3.67%(4/109),颈Ⅳ区占14.68%(16/109),颈Ⅲ区占11.93%(13/109),颈Ⅱ区占9.17%(10/109),无颈Ⅰ区转移患者。以手术所见分区为标准,颈部淋巴结转移组术前超声对淋巴结分区的诊断准确率分别为颈Ⅵ区57.58%(38/66),颈Ⅴ区75.00%(3/4),颈Ⅳ区81.25%(13/16),颈Ⅲ区76.92%(10/13),颈Ⅱ区70.00%(7/10)。经手术证实,颈侧区(即Ⅱ区+Ⅲ区+Ⅳ区+Ⅴ区)转移性淋巴结患者共计43例,术前超声诊断颈侧区的准确率为76.74%(33/43),高于术前超声诊断颈中央区(即Ⅵ区)淋巴结转移的准确率(χ2=4.21,P=0.04)。
3 讨论
颈部淋巴结转移是评估甲状腺乳头状癌患者预后及术后局部复发的独立危险因素[6]。与CT、MRI及核素扫描等相比,超声检查是评估颈部淋巴结转移最有效的方法,适用于常规检查[7-8]。
本研究甲状腺乳头状癌伴颈部淋巴结转移患者颈部淋巴结皮髓质分界不清且淋巴门结构消失、回声增强,与无淋巴结转移患者比较差异有统计学意义(P均<0.001)。甲状腺乳头状癌从淋巴结的局部浸润开始,因肿瘤细胞合成的甲状腺球蛋白聚集,聚集的甲状腺球蛋白胶质小囊增加了淋巴结的回声界面,故超声表现为淋巴结内部高回声。此外,本研究结果表明颈部淋巴结转移组淋巴结内多个点状强回声患者数明显多于无颈部淋巴结转移组(P<0.001),多个点状强回声所对应的病理学结构为砂砾体,是诊断甲状腺乳头状癌原发灶及转移灶的重要依据。颈部淋巴结内出现多个局灶性强回声,高度提示甲状腺乳头状癌转移性淋巴结[9]。这种转移特征与甲状腺乳头状癌分化较高、浸润性较低有关,在其他类型的转移性淋巴结或良性淋巴结中较少出现,诊断甲状腺乳头状癌患者颈部淋巴结转移有较高特异度[10-12]。
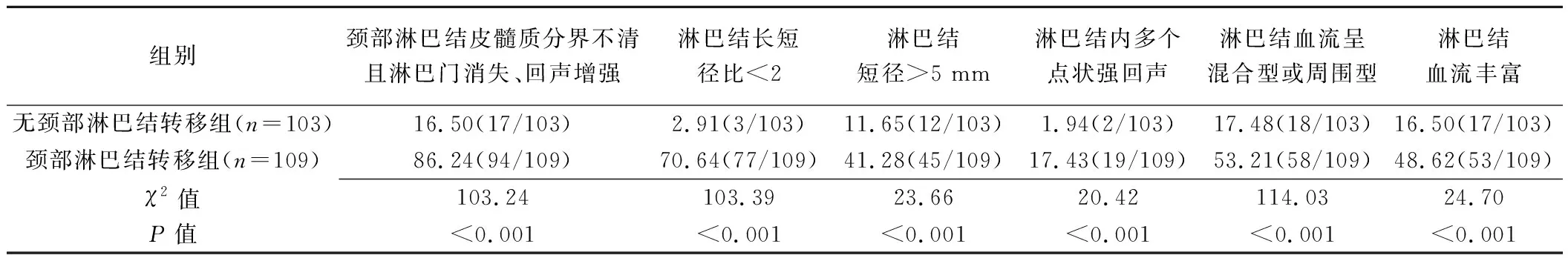
表1 甲状腺乳头状癌颈部淋巴结转移组与无颈部淋巴结转移组的超声特征比较[%(例)]
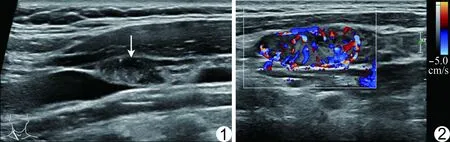
图1 患者女,36岁,甲状腺乳头状癌伴右侧颈Ⅲ区淋巴结转移 声像图示淋巴结(箭)皮髓质分界不清,淋巴门消失,回声增高,其内多个点状强回声 图2 患者女,45岁,甲状腺乳头状癌伴右侧颈Ⅳ区淋巴结转移 CDFI示淋巴结血供丰富,血流分布异常,呈周围型
本研究中,颈部淋巴结转移组淋巴结长短径比<2、淋巴结短径>5 mm者所占比例均明显高于无淋巴结转移组(P均<0.001),与既往研究[13]结果相符,提示淋巴结形态逐渐趋于圆形,体积增大、尤其短径增大是术前超声诊断甲状腺乳头状癌颈部淋巴结转移的重要特征之一。此外,与无颈部淋巴结转移组相比,颈部淋巴结转移组呈混合型或周围型血流分布的淋巴结明显增加(P<0.001),其机制可能为随着癌组织逐步浸润淋巴结,新生血管从淋巴结被膜周边向内部呈向心性分布,而正常淋巴结分布于淋巴门及髓质的离心性门型血流逐渐减少直至消失[14-15]。因此,建议超声扫查时采用能量多普勒,使淋巴结内血管分布显示得更连续、更完整[16]。
本研究颈部淋巴结转移组患者中,转移性淋巴结最常见的分布区域为颈Ⅵ区,其次为颈Ⅳ区、颈Ⅲ区、颈Ⅱ区、颈Ⅴ区,颈Ⅰ区则未见转移。此外,术前超声对颈Ⅵ区即颈中央区淋巴结的诊断准确率低于颈侧区(即Ⅱ区+Ⅲ区+Ⅳ区+Ⅴ区),考虑原因在于超声扫查中央区淋巴结易受气管内气体的影响,尤其位于气管食管沟内及喉返神经后方的淋巴结[17-19]。因此,重视并掌握中央区淋巴结的解剖特点并与声像图对照,注意颈部多切面仔细扫查,适当减慢超声扫查速度,对小病灶使用局部放大功能(Zoom键),有助于提高术前超声检查对中央区转移性淋巴结的诊断率。
高频超声作为评估颈部淋巴结最敏感的影像学方法,检查长径<10 mm的颈部淋巴结较CT或MRI有一定优势。甲状腺乳头状癌患者颈部淋巴结转移率较高[20],术前高频超声评估甲状腺乳头状癌颈部淋巴结转移,对外科手术确定颈部淋巴结的处理策略有积极的指导作用。
