不同出血速率联合低剂量多层螺旋CT诊断消化道出血的实验研究*
2019-01-18于鹏翟宁宫凤玲王思瑞马春梅王星稳王原张博
于鹏,翟宁 ,宫凤玲,王思瑞,马春梅,王星稳,王原 ,张博
(华北理工大学附属医院 1.核医学科,2. CT室,3.消化内科,4.普通外科,河北 唐山 063000)
消化道活动性出血病因复杂,病情反复,变化快,患者发病时可能发生急性外周血液循环衰竭,病死率较高[1-2]。目前常用于消化道出血的检查手段包括内镜、消化道钡餐造影、数字减影血管造影(digital subtraction angiography, DSA)、CT血管造影(CT Angiography, CTA)及核素显像等。而多层螺旋CT(multi-detector computed tomography, MDCT)凭借其较高的敏感性、特异性,以及检查手段简便、迅速等特点,在诊断消化道活动性出血上的优势越来越明显[3-4]。本实验利用微量注射泵模拟3种不同出血速率,结合不同管电压,模拟消化道出血的MDCT增强检查,探讨在不同出血速率结合不同管电压条件下,MDCT诊断消化道出血的敏感性。
1 材料与方法
1.1 材料与试剂
复制消化道出血模型:在2块新鲜猪肋板间填充新鲜动物脂肪、肾脏及小肠,并将小肠内充入适量气体,将静脉留置针(20 G)置入肠管内,通过连接管与微量注射泵相连。配制对比剂:以测得的30例经病理证实的消化道出血患者出血点CT平均值(212.13±64.54)HU为参考值,将浓度为320 mgI/ml碘佛醇(中国江苏恒瑞医药有限公司)与0.9%生理盐水配比成浓度为6.4 mgI/ml的碘溶液,120 kV对应CT值为(214.73±1.63)HU。
1.2 实验方法
本实验利用微量注射泵模拟3种不同出血速率(0.5、0.4和0.3 ml/min),应用荷兰Philips Brilliance 256 ICT[飞利浦(中国)投资有限公司]扫描模型。对照组(-0.5 ml/min):120 kV、300 mAs;实验A组:100 kV、300 mAs;实验B组:100 kV、400 mAs;实验C组:80 kV、465 mAs。微量注射泵分别以0.3、0.4和0.5 ml/min注射速率注射浓度为6.4 mgI/ml的对比剂,并行MDCT扫描。每种参数扫描7次,每次扫描完成后对小肠进行冲洗,以免对比剂残留对实验结果造成影响。
1.2.1 辐射剂量 扫描完成后CT容积剂量指数(volume CTdose index, CTDIvol)、剂量长度乘积(dose length product, DLP)由机器自动生成,有效剂量(effective dose, ED)=DLP×k,根据国际放射防护委员会公布的标准,k=0.015[5]。
1.2.2 图像客观评价 测量消化道出血模型肌内CT值及标准差,经多次测量取平均值。用肌内CT值的标准差表示噪声(standard deviation, SD),图像噪声信噪比(signal to noise ratio, SNR)=CT/SD。
1.2.3 图像主观评分 采用双盲法进行评分,评分标准[6]:1分=图像质量差,图像噪声高,无法用于诊断;2分=图像质量较差,图像噪声较高,无法用于诊断;3=图像质量中等,图像能够用于诊断;4=图像质量好;5=图像质量完美。
1.2.4 模型消化道出血检出标准 以导管末端可见溢出的线状、喷射状或椭圆形的对比剂影为检出,否则为未检出[7]。
1.3 统计学方法
数据分析采用SPSS 17.0统计软件,计量资料以均数±标准差(±s)表示,多组间比较用单因素方差分析,进一步两两比较用LSD-t检验,计数资料采用率表示,检出率的比较采用Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 辐射剂量、图像主观评分的比较
各组辐射剂量、图像主观评分比较,差异均有统计学意义(P<0.05)。实验A、B、C组的DLP、ED与对照组比较,差异均有统计学意义(P<0.05)。实验组低于对照组。见表1。
2.2 图像质量的比较
实验B组噪声高于对照组,信噪比、图像主观评分低于对照组,但差异无统计学意义(t=0.256、0.141和0.126,P=0.802、0.890和0.901);实验A组和C组的噪声、信噪比、图像主观评分与对照组比较,差异均有统计学意义(tA=6.026、10.111和2.217,PA=0.000、0.000、0.031;tC=8.102、11.954和 2.809,PC=0.000、0.000和0.007)。见表1和图1。
表1 各组辐射剂量、图像主观评分比较 (±s)

表1 各组辐射剂量、图像主观评分比较 (±s)
注:†与对照组比较,P <0.05
组别 CTDIvol/mGy DLP/(mGy×cm) ED/mSv 噪声 信噪比 图像主观评分对照组 19.63 691.60±13.98 10.37±0.21 14.40±0.74 3.17±0.19 4.67±0.58实 验A组 12.36 445.53±21.02† 6.68±0.32† 20.90±2.01† 1.65±0.33† 3.67±0.72†实验B组 16.49 588.90±25.04† 8.83±0.38† 14.66±0.86 3.15±0.14 4.61±0.50实 验C组 9.52 332.97±19.25† 4.99±0.29† 22.64±2.32† 1.48±0.23† 3.40±0.91†F值 - 229.259 229.259 33.759 81.630 9.909 P值 - 0.000 0.000 0.000 0.000 0.000
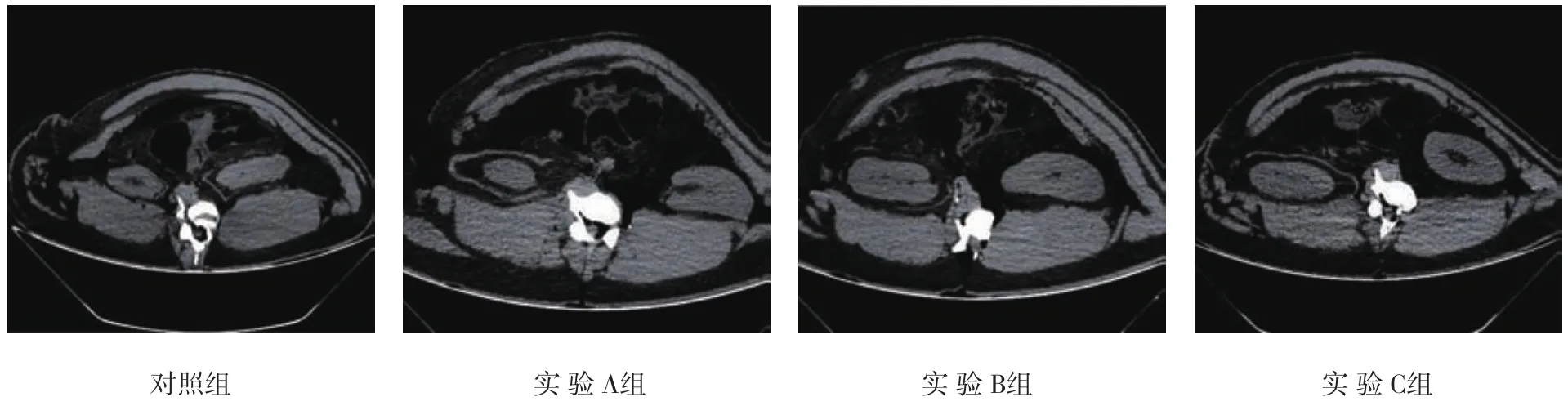
图1 对照组及实验各组MDCT图像
2.3 不同出血速率结合不同管电压下对模型出血的检出数及出血点平均CT值的检出率
对照组及实验各组在出血速率为0.5和0.4 ml/min时对模型出血的检出率为100%;对照组、实验A、B组未能检出出血速率为0.3 ml/min的出血;实验C组在出血速率为0.3 ml/min时对模型出血的检出率为28.6%(2/7),与对照组-0.5 ml/min的检出率比较,差异有统计学意义(P<0.05)。见表2、3和图2。
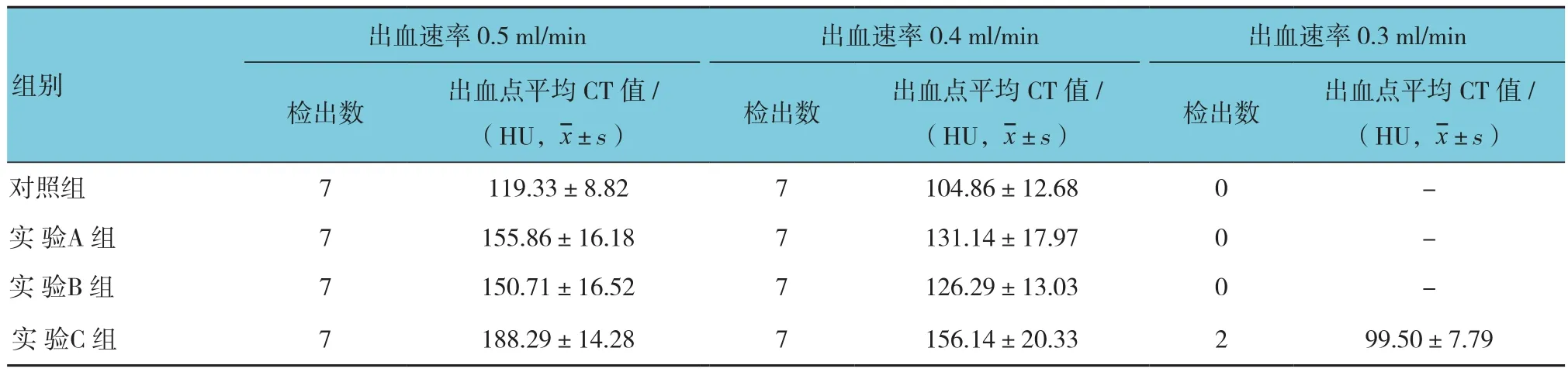
表2 各组不同出血速率下模型出血的检出数及出血点平均CT值

图2 对照组及实验各组出血点MDCT图像

表3 对照组与实验C组对模型出血的检出率比较
3 讨论
消化道出血是临床常见急症。在诊断消化道出血时,往往需要结合多种检查手段,以获得较为可靠的定性和定位的诊断。目前有多种常用于消化道出血的检查手段:内镜在诊断消化道出血的同时能够对出血部位进行止血,以免延误患者病情,但该检查对下消化道存在一定盲区,胶囊内镜的问世弥补了这一缺陷,但肠道准备较为繁琐,不适用于急诊检查;钡餐造影成本低,曾长期作为小肠检查的一线诊断手段,但对肠道细致结构的显示能力差,且不能观察管腔外的结构;DSA可明确出血部位,并对血管性病变进行栓塞治疗,但诊治过程中患者一直暴露于射线下;核素显像敏感性高,且安全无创,但在定位方面价值不大[8]。MDCT血管造影可非侵袭性一次显示多支血管,反应肠壁异常情况,提供病变与周围组织器官的关系,成为诊断消化道出血的有力工具[9-10]。本实验保证对比剂浓度不变,通过改变微量注射泵的注射流率来模拟不同出血速率,结合低剂量扫描技术,探讨MDCT增强检查显示消化道出血的敏感性。
理想的CT血管造影图像获得的时间是在血管内对比剂维持在峰值时,此时进行扫描,单位时间内血管中通过的碘原子数越多,血管的强化程度及获得的图像质量越好。而碘流率与碘原子个数及血管强化程度是呈正相关的,碘流率=对比剂浓度×注射流率,因此,注射流率及对比剂浓度是影响血管内碘原子含量的主要原因。但注射速率越快,峰值强化时间越短[11],易错过最佳扫描时机,且有可能导致对比剂外渗;对比剂浓度越高,黏度、血管阻力越大,血管成像质量受到影响[12],发生对比剂肾病的风险也随之增加。对于含碘对比剂等高密度物质来说,降低管电压能接近碘离子K边缘,获得较高CT值,能够在延长最佳扫描时机的同时采用低浓度对比剂、低注射流率,减少对比剂外渗等相关副作用[13]。但降低管电压会增加噪声,影响图像分辨率。研究表明[14],管电压由120 kV降至100 kV,脊柱旁软组织噪声增加38.1%。就腹部而言,组织器官间密度接近,噪声的增加会对图像质量存在一定影响,本实验通过适当增加管电流以弥补对图像质量造成的影响。研究表明实验B组噪声、信噪比及图像质量主观评分与对照组比较差异无统计学意义,能够满足诊断对图像质量的要求。同时本研究发现,测量的出血点平均CT值随着管电压的降低而升高,在80 kV、465 mAs条件下对出血速率为0.3 ml/min的出血检出2次,虽然检出率未能达到对照组要求,但有望通过适当降低管电压而提高MDCT对消化道出血检出的敏感性,在今后的诊疗过程中,降低MDCT增强检查的碘流率,减轻心功能不全患者的循环负担,降低老年患者因血管弹性差而发生对比剂外渗的风险。
对比剂的外溢是目前被广泛认可的MDCT诊断消化道出血的阳性征像。在高云等[15]的实验研究中,用300 mgI/ml对比剂模拟常规检查中注射速率为3 ml/s的出血,能够检出出血速率为0.1 ml/min以上的出血,在方磊等[16]的实验研究中,用400 mgI/ml对比剂模拟常规检查中注射速率为3 ml/s的出血,能够检出出血速率为0.05 ml/min以上的出血。但在本实验研究中均未能检出0.3 ml/min及以下的出血,原因可能是本实验采用的对比剂配制方法与前两者不同。高云、方磊的研究中取每秒心输出量100 ml,常规对比剂注射速率3 ml/s,则靶血管血液中对比剂浓度约3.0%,那么浓度为300 mgI/ml对比剂对应的靶血管血液中理论对比剂浓度为9.0 mgI/ml,浓度为400 mgI/ml对比剂对应的靶血管血液中理论对比剂浓度为12.0 mgI/ml;本研究根据30例消化道出血患者出血点CT值,以该CT平均值为参考值配比对比剂的浓度为6.4 mgI/ml,低于前两者的对比剂浓度,因此未能检出0.3 ml/min及以下的出血是可以解释的。
本研究的局限性:本研究制作的消化道出血模型与临床上消化道出血实际情况有所差异,本研究将连接了微量注射泵的静脉留置针直接置入肠管内模拟对比剂外溢,以微量注射泵的注射流率模拟出血速率。在没有肠管内液体稀释效应的情况下,其模拟的出血点的CT值取决于配制的对比剂浓度,但在实验过程中需对肠管进行冲洗,降低残留溶液对对比剂的稀释作用;本研究中未对能检测的最低出血速率进行探讨,模拟的出血速率的组数少,仅3个不同速率,且样本量少,仅7个样本,仍需积累实验次数,深化研究。
综上所述,对比剂浓度为6.4 mgI/ml条件下,MDCT能够检出出血速率0.4 ml/min及以上的出血;降低管电压能够有效增加出血点CT值。
