磁共振三维双反转恢复序列在早期诊断视神经脊髓炎和评价预后的价值
2019-01-17杨千朋张华文周欣康瑞
杨千朋,张华文,周欣,康瑞
1. 陕西省核工业二一五医院 影像科,陕西 咸阳 712000;2. 咸阳市第一人民医院,陕西 咸阳 712000
引言
视神经脊髓炎(Neuromyelitis Optica,NMO)是视神经和脊髓同时或相继受累的急性或亚急性脱髓鞘病变,一直以来,认为NMO是多发性硬化(Multiple Sclerosis,MS)的一个临床亚型,但临床治疗效果不佳[1]。影像学诊断首选MRI,但是MRI表现多样,易与MS、脑血管病、颅内占位性病变相混淆。随着影像学技术,尤其是磁共振不同后处理序列的发展,发现NMO和MS的病变特点有较大差异。三维双反转恢复序列(3D-DIR)通过施加两个反转脉冲,显著提高不同组织间的信号对比,对灰质病变显像更清晰[2]。3D-DIR已经逐渐应用在癫性、多发性硬化等疾病的诊断中,效果较好[3]。该研究试图通过3D-DIR在早期诊断NMO和评价预后中是否也有较大应用价值,现将具体结果总结如下。
1 资料与方法
1.1 研究对象
连续选择2013年6月至2017年5月入我院共50例疑似NMO患者,根据临床症状和体征判断,均为首次发病,首次就诊。男性20例,女性30例,年龄12~68岁,中位年龄45.6岁,儿童9例;发病时间1.5~5 d,平均(2.5±0.9)d。排除既往已诊断为中枢神经脱髓鞘病变如MS、明确的感染史、脑部肿瘤、癫痫、妊娠、意识障碍及拒绝该研究患者等。
1.2 研究方法
联合应用血清NMO-IgG定量检测和3D-DIR检查,同时根据相关指南给予标准医学药物治疗。其中3D-DIR检查具体如下:采用Siemens Trio Tim 3.0 T超导型扫描仪,8通道头线圈,依次行常规MR检查,快速自旋回波(TSE)T2WI,液体衰减反转恢复(Flow Attenuated Inversion Recovery,FLAIR)序列和3D-DIR序列。其中3D-DIR序列参数(TR 7500 ms,TE 308 ms;T1 3000 ms;矩阵190×192;视野FOV 255 mm×255 mm;层数128;厚度1.3 mm),两个反转脉冲,TI1(第一个180°反转脉冲与90°激励脉冲之间的时间)3400 ms,TI2参数(第二个180°反转脉冲与90°激励脉冲之间的时间)325 ms。T2W TSE序列(TR 5000 ms,TE 87 ms;矩阵256×256;FOV 256 mm×256mm;层数35;厚度4 mm)扫描。根据MRI中病灶所在解剖部位分为5种类型:皮层内病灶、灰白质混合病灶、皮层下病灶、深部灰质病灶及白质病灶。
1.3 观察指标
对比NMO和MS患者的脑部和脊髓病变的3D-DIR扫描信号特点,对比NMO患者治疗前后的3D-DIR扫描信号特点。
1.4 统计学方法
采用SPSS 20.0软件进行统计分析,计量资料以均数±标准差表示,组间比较采用t检验,计数资料采用(%)表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 NMO患者的3D-DIR扫描信号特点
根据Wingerchuk 2006年修订的关于NMO诊断标准[4]:绝对标准包括视神经炎和急性脊髓炎;支持标准(符合2条以上):脊髓MRI病灶延伸3个以上节段;头颅MRI不符合MS诊断标准;血清NMO-IgG阳性。共确诊43例(86.0%)NMO,从发病到确诊时间平均(3.3±0.9)d。
NMO患者脑部呈T1W低信号,T2W和FLAIR高信号,平均累及部位(5.7±1.4)个,分布于侧脑室周围、延髓、大脑白质、三脑室、中脑导水管周围、脑桥、间脑;T1W平均信号强度0.88±0.22,T2W平均信号强度2.69±0.46,FLAIR平均信号强度2.47±0.53。NMO患者的T1W、T2W和FLAIR信号强度均显著低于MS患者,平均累及部位显著多于MS患者,差异均有统计学意义(P<0.05)。见表1和图1。
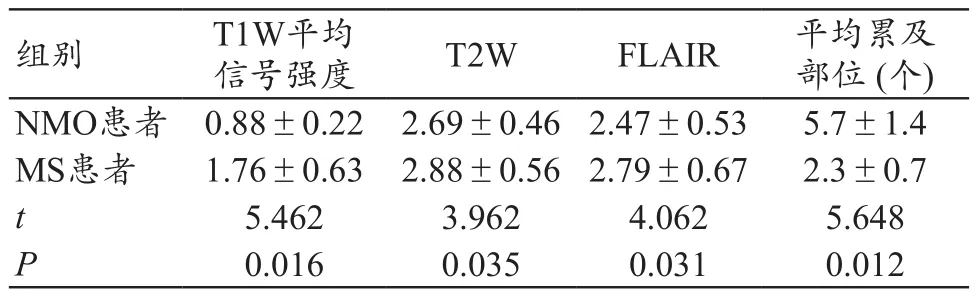
表1 NMO患者脑部信号特点
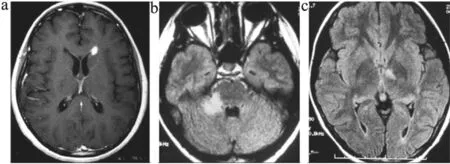
图1 NMO患者的3D-DIR扫描信号特点
视神经和视交叉呈FLAIR高信号,平均信号强度2.45±0.33。脊髓呈肿胀、坏死、空洞病变,累及中央部位的灰质和白质,呈横贯性;病灶长度平均(4.8±1.2)个椎体。MS患者病灶位于脊髓周边,且长度平均(0.8±0.3)个椎体。见图2。
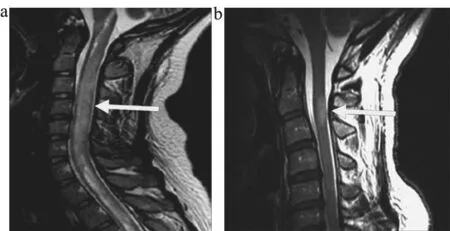
图2 NMO和MS患者的脊髓3D-DIR扫描信号特点
2.2 NMO患者治疗前后的3D-DIR扫描信号特点
治疗后脑部、视神经和视交叉及脊髓的信号强度均较前降低,差异均有统计学意义(P<0.05)。NMO患者治疗前后的3D-DIR扫描信号特点,见表2。
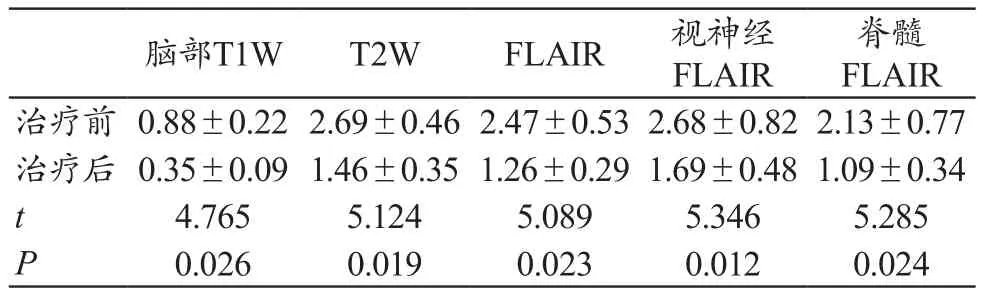
表2 NMO患者治疗前后的3D-DIR扫描信号特点
3 讨论
视神经脊髓炎是中枢神经系统脱髓鞘疾病中的一种,病理特征是神经纤维髓鞘破坏,呈多发性小的播散性疾病,或由一个或多个病灶融合而成的较大病灶;分布于白质,沿小静脉周围的炎症细胞浸润;神经细胞、轴突及支持组织保持相对完整,无华勒变性或继发传导束变性[5]。NMO的病因及机制不明,可能与遗传素质、种族差异有关。主要累及视神经和视交叉,脊髓病损好发于胸段和颈段;与典型MS不同,破坏性病变较明显,甚至轴突破坏[6]。虽然NMO-IgG对于诊断NMO具有91%特异性和73%敏感性,而MS患者NMO-IgG几乎均为阴性;但临床中早期诊断NMO仍首选影像学诊断[7]。
影像学诊断首选MRI,但常规MR脉冲序列的空间分辨力和对比度分辨力欠佳,在显示灰质病灶方面还有待进一步提高。3D-DIR脉冲序列使用抑制脑脊液和大脑白质信号两个脉冲,可更好地显示大脑灰质,提高显示灰质病变的敏感度,发现常规MR脉冲序列难以探测的皮质病变[8]。DIR序列中,根据欲成像组织的纵向弛豫时间(T1)来选择两个TI值(TI1和TI2),用于脑扫描时选择相应TI1和TI2值,能同时抑制脑脊液和白质信号,使大脑灰质得到更好的显示,对灰质病变的定位及定性均优于T2WI序列[9]。3D-DIR序列使灰白质的界限非常清晰,更好的显示皮层的细微结构,一些在T2WI上显示为白质内或者同时累及灰白质的病灶在3D-DIR上也可定位明确。
目前将其应用在NMO的研究中还较少,该研究通过对比NMO和MS的成像特点,得出以下结论。
(1)NMO患者脑部呈T1W低信号,T2W和FLAIR高信号,平均累及部位(5.7±1.4)个,分布于侧脑室周围、延髓、大脑白质、三脑室、中脑导水管周围、脑桥、间脑;这种中脑水管—四脑室—延髓中央管周围分布的特点正是AQP4高表达处[10]。NMO可累及脑组织,且部位和形态与MS不同。NMO也可累及内囊后肢、大脑脚或皮质脊髓束等下行传导束,延髓病变多与颈髓病灶相延续。约半数患者发病初期头部MRI检查无异常,但在复查过程中可发现异常病灶,多为非特异性病变。研究发现磁共振弥散张量成像发现壳核对病变的损伤敏感性更高,其FA值可成为鉴别MS与NMO以及检测两者病程进展的非侵入性定量指标。Gd-DTPA不同病程强化不一,脑室周围、软脑膜强化、胼胝体线样、带状强化较具特异性,沿三脑室线样灶和强化后云雾状、斑片状强化灶较具特征[11]。
(2)视神经和视交叉呈FLAIR高信号。急性期脊髓呈肿胀、坏死、空洞病变,增强扫描后病灶可强化,累及中央部位的大部分灰质和部分白质,呈横贯性;病灶长度平均(4.8±1.2)个椎体,多位于颈和胸髓,颈段病灶可向上延伸至延髓下部,恢复期病灶处脊髓可萎缩[12-16]。该研究得出:NMO患者的T1W 、T2W和FLAIR信号强度均显著低于MS患者,平均累及部位显著多于MS患者,差异均有统计学意义。脊髓MRI显示以长节段纵向延伸的横贯性脊髓炎为特征,主要位于颈胸髓,病灶位于脊髓中央,累及大部分灰质和部分白质。脊髓病变严重者可见脊髓空洞形成,颈髓病灶向上可延伸至延髓下部,恢复期可见脊髓萎缩。
同时,该研究通过追踪病程发现,治疗后脑部、视神经和视交叉及脊髓的信号强度均较前降低,差异均有统计学意义。因此,3D-DIR不仅在早期诊断NMO有重要参考价值,而且可以评估预后,有较大的应用空间。研究不足是样本量较小,还需要进一步增加样本量进行比较;未对3D-DIR鉴别诊断NMO和MS的敏感性指标进行筛选,对指导临床诊断强度不够;此外,3D-DIR的成像和分析技术还不是十分成熟,NMO成像上的差异性表现往往呈现波动性,能否作为常规早期诊断NMO的检查技术还有待验证;3D-DIR序列也有不足之处,如场强大小对图像质量的影响,SNR较低、易失真,可能产生伪影等。
